Vue d’ensemble
Le saignement gastro-intestinal (GI) est un symptôme d’un trouble de votre tube digestif. Le sang apparaît souvent dans les selles ou les vomissures mais n’est pas toujours visible, bien qu’il puisse donner un aspect noir ou goudronneux aux selles. Le niveau de saignement peut varier de léger à grave et peut mettre la vie en danger.
Une technologie d’imagerie sophistiquée, si nécessaire, peut généralement localiser la cause du saignement. Le traitement dépend de la source du saignement.
Symptômes
Les signes et les symptômes des saignements GI peuvent être évidents (manifestes) ou cachés (occultes). Les signes et les symptômes dépendent de la localisation du saignement, qui peut être n’importe où sur le tube digestif, de l’endroit où il commence – la bouche – à celui où il se termine – l’anus – et de la vitesse du saignement.
Les saignements occultes peuvent se manifester par :
- Vomissements de sang, qui peut être rouge ou brun foncé et dont la texture ressemble à du marc de café
- Selles noires et goudronneuses
- Saignement rectal, généralement dans ou avec les selles
Avec un saignement occulte, vous pourriez avoir :
- Étourdissement
- Difficulté à respirer
- Évanouissement
- Douleurs thoraciques
- Douleurs abdominales
Des symptômes de choc
Si votre saignement commence brusquement et progresse rapidement, vous pourriez être en état de choc. Les signes et symptômes du choc sont les suivants :
- Baisse de la tension artérielle
- Absence de miction ou miction peu fréquente, en petites quantités
- Pouls rapide
- Inconscience
Quand consulter un médecin
Si vous présentez des symptômes de choc, vous ou quelqu’un d’autre devez appeler le 112 ou votre numéro d’urgence local. Si vous vomissez du sang, voyez du sang dans vos selles ou avez des selles noires et goudronneuses, consultez immédiatement un médecin. Pour d’autres indications de saignement GI, prenez rendez-vous avec votre médecin.
Causes
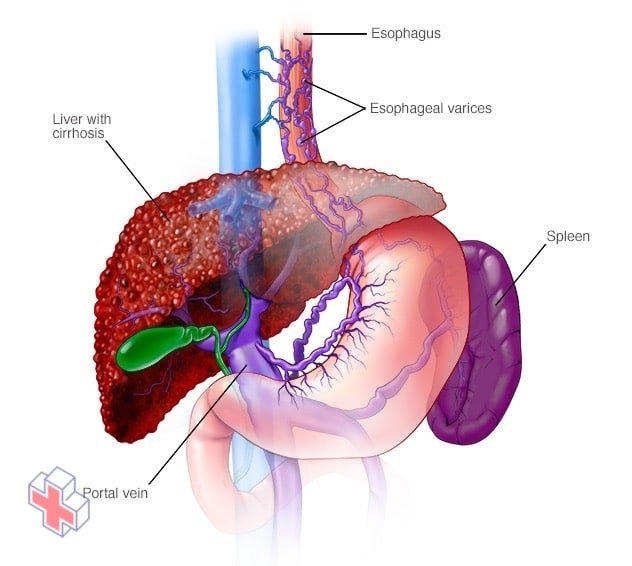
Varices œsophagiennes
Les varices œsophagiennes sont des veines hypertrophiées dans l’œsophage. Elles sont souvent dues à une obstruction de la circulation sanguine dans la veine porte, qui transporte le sang de l’intestin, du pancréas et de la rate vers le foie.
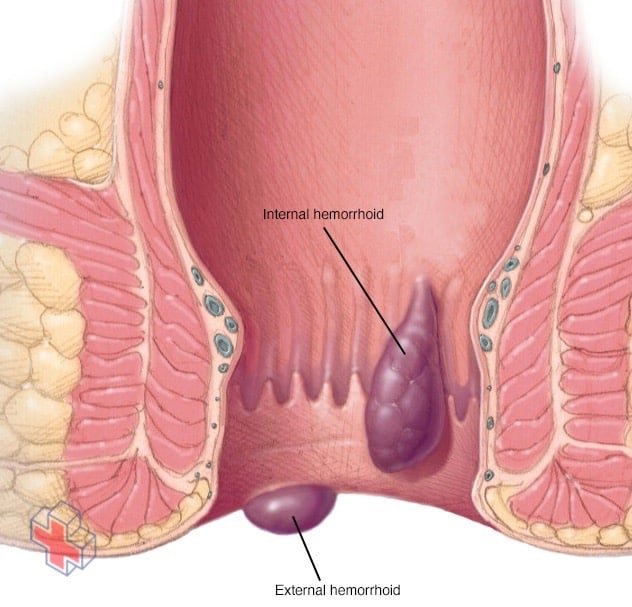
Hémorroïdes
Les hémorroïdes sont des veines gonflées dans le bas du rectum. Les hémorroïdes internes sont généralement indolores, mais ont tendance à saigner. Les hémorroïdes externes peuvent provoquer des douleurs.
Le saignement gastro-intestinal peut se produire dans le tractus gastro-intestinal supérieur ou inférieur. Il peut avoir un certain nombre de causes.
Saignement gastro-intestinal supérieur
Les causes peuvent inclure :
- Ulcère gastroduodénal. Il s’agit de la cause la plus fréquente de saignement du tube digestif supérieur. Les ulcères gastroduodénaux sont des plaies qui se développent sur la paroi de l’estomac et de la partie supérieure de l’intestin grêle. L’acide gastrique, provenant de bactéries ou de l’utilisation de médicaments anti-inflammatoires, endommage la muqueuse, entraînant la formation de plaies.
- Déchirures de la paroi du tube qui relie votre gorge à votre estomac (œsophage). Connues sous le nom de larmes de Mallory-Weiss, elles peuvent provoquer de nombreux saignements. Elles sont plus fréquentes chez les personnes qui consomment de l’alcool en excès.
- Des veines anormales et élargies dans l’œsophage (varices œsophagiennes). Cette affection se produit le plus souvent chez les personnes souffrant d’une grave maladie du foie.
- Œsophagite. Cette inflammation de l’œsophage est le plus souvent causée par un reflux gastro-œsophagien (RGO).
Hémorragie gastro-intestinale inférieure
Les causes peuvent inclure :
- Maladie diverticulaire. Il s’agit du développement de petites poches bombées dans le tube digestif (diverticulose). Si une ou plusieurs de ces poches deviennent enflammées ou infectées, on parle de diverticulite.
- Maladie inflammatoire de l’intestin (MII). Cela comprend la colite ulcéreuse, qui provoque une inflammation et des plaies dans le côlon et le rectum, et la maladie de Crohn, une inflammation de la muqueuse du tube digestif.
- Tumeurs. Les tumeurs non cancéreuses (bénignes) ou cancéreuses de l’œsophage, de l’estomac, du côlon ou du rectum peuvent affaiblir la muqueuse du tube digestif et provoquer des saignements.
- Polypes du côlon. De petits amas de cellules qui se forment sur la paroi de votre côlon peuvent provoquer des saignements. La plupart sont inoffensifs, mais certains peuvent être cancéreux ou le devenir s’ils ne sont pas retirés.
- Hémorroïdes. Il s’agit de veines gonflées dans votre anus ou votre rectum inférieur, semblables à des varices.
- Fissures anales. Ce sont de petites déchirures dans la paroi de l’anus.
- Proctite. L’inflammation de la muqueuse du rectum peut provoquer des saignements rectaux.
Complications
Un saignement gastro-intestinal peut provoquer :
- Choc
- Anémie
- Décès
Prévention
Pour aider à prévenir un saignement gastro-intestinal :
- Limitez votre consommation d’anti-inflammatoires non stéroïdiens.
- Limitez votre consommation d’alcool.
- Si vous fumez, arrêtez.
- Si vous souffrez de RGO, suivez les instructions de votre médecin pour le traiter.
Diagnostic
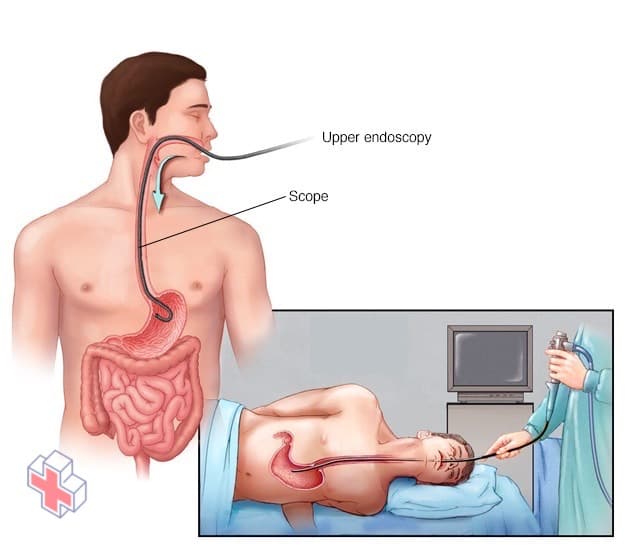
Endoscopie
Une procédure d’endoscopie consiste à insérer un tube long et flexible (endoscope) dans votre gorge et dans votre œsophage. Une minuscule caméra située à l’extrémité de l’endoscope permet à votre médecin d’examiner votre œsophage, votre estomac et le début de votre intestin grêle (duodénum).
Votre médecin prendra connaissance de vos antécédents médicaux, y compris de vos antécédents de saignement, effectuera un examen physique et demandera éventuellement des tests. Les tests peuvent inclure :
- Analyses sanguines. Vous pourriez avoir besoin d’un hémogramme complet, d’un test pour voir à quelle vitesse votre sang se coagule, d’une numération plaquettaire et de tests de la fonction hépatique.
- Des analyses de selles. L’analyse de vos selles peut aider à déterminer la cause du saignement occulte.
- Lavage nasogastrique. Un tube est passé par le nez dans votre estomac pour en extraire le contenu. Cela peut aider à déterminer la source de votre saignement.
- Endoscopie supérieure. Cette procédure utilise une minuscule caméra à l’extrémité d’un long tube, que l’on fait passer par votre bouche pour permettre à votre médecin d’examiner votre tube digestif supérieur.
- Colonoscopie. Cette procédure utilise une minuscule caméra à l’extrémité d’un long tube qui passe par le rectum pour permettre à votre médecin d’examiner votre gros intestin et votre rectum.
- Capsule endoscopique. Dans cette procédure, vous avalez une capsule de la taille d’une vitamine avec une minuscule caméra à l’intérieur. La capsule voyage dans votre tube digestif en prenant des milliers de photos qui sont envoyées à un enregistreur que vous portez sur une ceinture autour de la taille. Cela permet à votre médecin de voir l’intérieur de votre intestin grêle.
- Sigmoïdoscopie flexible. Un tube muni d’une lumière et d’une caméra est placé dans votre rectum pour examiner votre rectum et la dernière partie du gros intestin qui mène à votre rectum (côlon sigmoïde).
- L’entéroscopie assistée par ballonnet. Une lunette spécialisée inspecte les parties de votre intestin grêle que les autres examens utilisant un endoscope ne peuvent atteindre. Parfois, la source du saignement peut être contrôlée ou traitée au cours de ce test.
- Angiographie. Un produit de contraste est injecté dans une artère, et une série de radiographies sont prises pour rechercher et traiter les vaisseaux qui saignent ou d’autres anomalies.
- Tests d’imagerie. Divers autres tests d’imagerie, comme un scanner abdominal, peuvent être utilisés pour trouver la source du saignement.
Si vos saignements gastro-intestinaux sont graves et que les tests non invasifs ne permettent pas d’en trouver la source, vous pourriez avoir besoin d’une intervention chirurgicale afin que les médecins puissent visualiser l’ensemble de l’intestin grêle. Heureusement, cela est rare.
Traitement
Souvent, les saignements GI s’arrêtent d’eux-mêmes. Si ce n’est pas le cas, le traitement dépend de l’origine du saignement. Dans de nombreux cas, il est possible d’administrer un médicament ou une procédure pour contrôler le saignement pendant certains examens. Par exemple, il est parfois possible de traiter un ulcère gastroduodénal qui saigne pendant une endoscopie supérieure ou d’enlever des polypes pendant une coloscopie.
Si vous avez un saignement gastro-intestinal supérieur, on peut vous administrer un médicament par voie intraveineuse appelé inhibiteur de la pompe à protons (IPP) pour supprimer la production d’acide gastrique. Une fois la source du saignement identifiée, votre médecin déterminera si vous devez continuer à prendre un IPP.
Selon la quantité de sang perdue et si vous continuez à saigner, vous pourriez avoir besoin de fluides par une aiguille (IV) et, éventuellement, de transfusions sanguines. Si vous prenez des médicaments anticoagulants, notamment de l’aspirine ou des anti-inflammatoires non stéroïdiens, vous devrez peut-être arrêter.
Préparation de votre rendez-vous
Si votre saignement n’est pas grave, vous pouvez commencer par consulter votre fournisseur de soins primaires. Ou vous pourriez être immédiatement orienté vers un spécialiste des troubles gastro-intestinaux (gastro-entérologue).
Voici quelques informations pour vous aider à vous préparer à votre rendez-vous.
Ce que vous pouvez faire
Lorsque vous prenez rendez-vous, demandez s’il y a quelque chose que vous devez faire à l’avance, comme être à jeun avant un test spécifique. Faites une liste de :
- Vos symptômes, y compris ceux qui semblent sans rapport avec la raison de votre rendez-vous et le moment où ils ont commencé
- Tous les médicaments, vitamines ou autres suppléments que vous prenez, y compris les doses
- Lesantécédents de maladies digestives qui vous ont été diagnostiquées, comme le RGO, les ulcères gastroduodénaux ou les MII
- Questions à poser à votre médecin
Emmenez un membre de votre famille ou un ami, si possible, pour vous aider à vous souvenir des informations qui vous sont données.
Pour les saignements gastro-intestinaux, les questions de base à poser à votre médecin sont les suivantes :
- Je ne vois pas de sang, alors pourquoi soupçonnez-vous un saignement GI ?
- Quelle est la cause probable de mes symptômes ?
- Outre la cause la plus probable, quelles sont les autres causes possibles de mes symptômes ?
- De quels tests ai-je besoin ?
- Mon état est-il probablement temporaire ou chronique ?
- Quel est le meilleur plan d’action ?
- Quelles sont les alternatives à l’approche primaire que vous suggérez ?
- J’ai d’autres problèmes de santé. Comment puis-je les gérer au mieux pendant le traitement de mon hémorragie ?
- Y a-t-il des restrictions que je dois respecter ?
- Devrais-je consulter un spécialiste ?
- Existe-t-il des brochures ou d’autres documents imprimés que je peux obtenir ? Quels sites Web recommandez-vous ?
N’hésitez pas à poser d’autres questions.
Ce que vous pouvez attendre de votre médecin
Votre médecin est susceptible de vous poser des questions, telles que :
- Vos symptômes sont-ils continus ou occasionnels ?
- Quelle est la gravité de vos symptômes ?
- Qu’est-ce qui semble améliorer vos symptômes, le cas échéant ?
- Qu’est-ce qui semble aggraver vos symptômes, le cas échéant ?
- Prenez-vous des médicaments anti-inflammatoires non stéroïdiens, en vente libre ou prescrits, ou prenez-vous de l’aspirine ?
- Consommez-vous de l’alcool ?

 Accident ischémique transitoire (AIT)
Accident ischémique transitoire (AIT) »
»
Laisser un commentaire