Vue d’ensemble
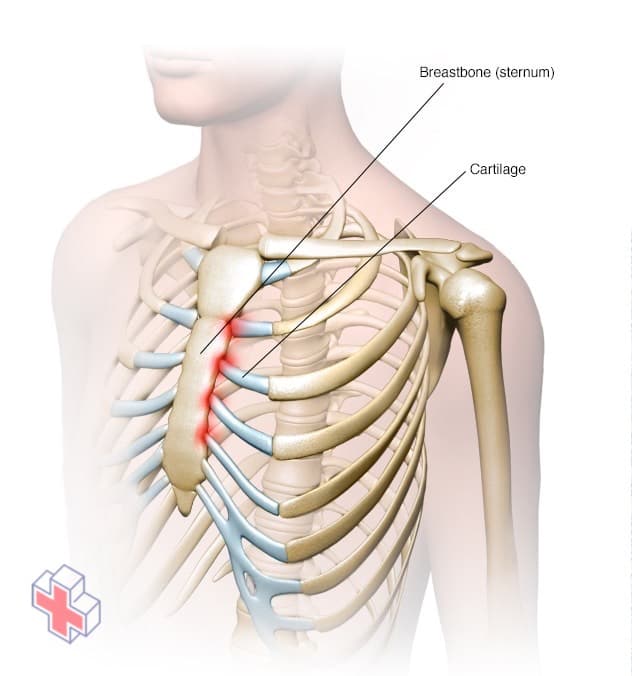
Costochondrite
La costochondrite affecte le plus souvent les côtes supérieures du côté gauche de votre corps. La douleur est souvent la plus intense à l’endroit où le cartilage des côtes s’attache au sternum, mais elle peut également survenir à l’endroit où le cartilage s’attache à la côte.
La costochondrite est une inflammation du cartilage qui relie une côte au sternum. La douleur causée par la costochondrite peut imiter celle d’une crise cardiaque ou d’autres problèmes cardiaques.
La costochondrite est parfois appelée douleur de la paroi thoracique, syndrome costosternal ou chondrodynie costosternale. Parfois, un gonflement accompagne la douleur (syndrome de Tietze).
La costochondrite n’a généralement pas de cause apparente. Le traitement se concentre sur le soulagement de la douleur pendant que vous attendez que l’affection s’améliore d’elle-même, ce qui peut prendre plusieurs semaines ou plus.
La costochondrite disparaît généralement d’elle-même, bien qu’elle puisse durer plusieurs semaines ou plus. Le traitement se concentre sur le soulagement de la douleur.
Symptômes
La douleur associée à la costochondrite se manifeste habituellement :
- Se produit du côté gauche de votre sternum
- Elle est vive, douloureuse ou ressemble à une pression
- Affecte plus d’une côte
- S’aggrave lorsque vous respirez profondément ou que vous toussez
Quand consulter un médecin
Si vous souffrez de douleurs thoraciques, vous devez consulter un médecin en urgence afin d’écarter les causes potentiellement mortelles telles qu’une crise cardiaque.
Causes
La costochondrite n’a généralement pas de cause claire. Occasionnellement, cependant, la costochondrite peut être causée par :
- Blessure. Un coup à la poitrine en est un exemple.
- L’effort physique. Le soulèvement de charges lourdes, l’exercice intense et la toux sévère ont été associés à la costochondrite.
- L’arthrite. La costochondrite peut être liée à des problèmes spécifiques, comme l’arthrose, la polyarthrite rhumatoïde ou la spondylarthrite ankylosante.
- Infection articulaire. Des virus, des bactéries et des champignons – comme la tuberculose, la syphilis et l’aspergillose – peuvent infecter l’articulation des côtes.
- Tumeurs. Des tumeurs non cancéreuses et cancéreuses peuvent provoquer une costochondrite. Le cancer peut se déplacer vers l’articulation depuis une autre partie du corps, comme le sein, la thyroïde ou le poumon.
Facteurs de risque
La costochondrite survient le plus souvent chez les femmes et chez les personnes âgées de plus de 40 ans.
Le syndrome de Tietze survient généralement chez les adolescents et les jeunes adultes, et avec une fréquence égale chez les hommes et les femmes.
Diagnostic
Pendant l’examen physique, votre médecin palpera le long de votre sternum à la recherche de zones de sensibilité ou de gonflement. Le médecin peut également bouger votre cage thoracique ou vos bras de certaines manières pour essayer de déclencher vos symptômes.
La douleur de la costochondrite peut être très similaire à la douleur associée aux maladies cardiaques, aux maladies pulmonaires, aux problèmes gastro-intestinaux et à l’arthrose. Bien qu’il n’existe pas de test de laboratoire ou d’imagerie pour confirmer un diagnostic de costochondrite, votre médecin peut demander certains tests – comme un électrocardiographe, une radiographie, un scanner ou une IRM – pour exclure d’autres conditions.
Traitement
La costochondrite disparaît généralement d’elle-même, bien qu’elle puisse durer plusieurs semaines ou plus. Le traitement se concentre sur le soulagement de la douleur.
Médicaments
Votre médecin pourrait vous recommander :
- Médicaments anti-inflammatoires non stéroïdiens. Bien que certains médicaments, comme l’ibuprofène (Motrin IB) ou le naproxène sodique (Aleve) soient en vente libre, votre médecin pourrait vous prescrire des variétés plus puissantes de ces anti-inflammatoires non stéroïdiens. Les effets secondaires peuvent inclure des dommages à la paroi de votre estomac et à vos reins.
- Narcotiques. Si votre douleur est intense, votre médecin pourrait vous prescrire des médicaments contenant de la codéine, comme l’hydrocodone/acétaminophène (Vicodin, Norco) ou l’oxycodone/acétaminophène (Tylox, Roxicet, Percocet). Les narcotiques peuvent créer une accoutumance.
- Antidépresseurs. Les antidépresseurs tricycliques, comme l’amitriptyline, sont souvent utilisés pour contrôler la douleur chronique – surtout si elle vous empêche de dormir la nuit.
- Anti-épileptiques. La gabapentine (Neurontin), un médicament contre l’épilepsie, s’est également avérée efficace pour contrôler la douleur chronique.
Une thérapie
Les traitements de physiothérapie peuvent inclure :
- Exercices d’étirement. Des exercices d’étirement doux pour les muscles de la poitrine peuvent être utiles.
- Stimulation nerveuse. Dans une procédure appelée stimulation électrique transcutanée des nerfs (TENS), un appareil envoie un faible courant électrique via des patchs adhésifs sur la peau près de la zone de douleur. Le courant peut interrompre ou masquer les signaux de douleur, les empêchant d’atteindre votre cerveau.
Des interventions chirurgicales et autres
Si les mesures conservatrices ne fonctionnent pas, votre médecin peut suggérer d’injecter un médicament anesthésiant et un corticostéroïde directement dans l’articulation douloureuse.
Mode de vie et remèdes maison
Il peut être frustrant de savoir qu’il n’y a pas grand-chose que votre médecin puisse faire pour traiter votre costochondrite. Mais des mesures d’autogestion de la santé peuvent vous aider à vous sentir plus à l’aise. Elles comprennent :
- Les anti-inflammatoires non stéroïdiens en vente libre, qui soulagent la douleur. Demandez à votre médecin si vous pouvez utiliser de l’ibuprofène (Advil, Motrin IB, autres) ou du naproxène sodique (Aleve, autres).
- Chaleur ou glace. Essayez de placer des compresses chaudes ou un coussin chauffant sur la zone douloureuse plusieurs fois par jour. Gardez la chaleur sur un réglage bas. La glace peut également être utile.
- Repos. Évitez les activités qui aggravent votre douleur.
Préparer votre rendez-vous
Vous serez peut-être orienté vers un médecin spécialisé dans les troubles des articulations (rhumatologue).
Ce que vous pouvez faire
- Notez vos symptômes, y compris ceux qui peuvent sembler sans rapport avec la raison pour laquelle vous avez pris rendez-vous.
- Notezvos principales informations médicales, y compris les autres pathologies et tout antécédent de blessure de l’articulation douloureuse.
- Notez lesinformations personnelles clés, y compris tout changement ou facteur de stress important dans votre vie.
- Faites une liste de tous vos médicaments, vitamines ou compléments alimentaires.
- Demandez à un parent ou à un ami de vous accompagner, pour vous aider à vous souvenir de ce que dit le médecin.
- Notezles questions à poser à votre médecin.
Questions à poser à votre médecin
- Quelle est la cause la plus probable de mes symptômes ?
- De quels types de tests ai-je besoin ?
- Quelles mesures d’autogestion de la santé sont susceptibles de contribuer à l’amélioration de mes symptômes ?
- Dois-je restreindre certaines activités ?
- Quels sont les nouveaux signes ou symptômes que je dois surveiller à la maison ?
- Dans combien de temps pensez-vous que mes symptômes disparaîtront ?
- J’ai d’autres problèmes de santé. Comment puis-je les gérer ensemble au mieux ?
En plus des questions que vous avez préparées pour votre médecin, n’hésitez pas à poser d’autres questions.
Ce que vous pouvez attendre de votre médecin
Votre médecin est susceptible de vous poser un certain nombre de questions. Le fait d’être prêt à y répondre peut laisser du temps pour passer en revue les points sur lesquels vous souhaitez vous attarder. Il se peut que l’on vous demande :
- Quand avez-vous commencé à ressentir ces symptômes ? Se sont-ils aggravés avec le temps ?
- Où se situe votre douleur ?
- L’exercice ou les efforts physiques aggravent-ils vos symptômes ?
- Est-ce que toute autre chose semble aggraver ou améliorer votre douleur ?
- Avez-vous des difficultés à respirer ?
- Avez-vous eu des infections respiratoires récentes ?
- Avez-vous eu des blessures récentes à la poitrine ?
- Avez-vous été diagnostiqué avec d’autres conditions médicales ?
- Avez-vous récemment subi un stress ou un changement important ?
- Connaissez-vous des antécédents de problèmes cardiaques dans votre famille ?

 »
»
Laisser un commentaire