Vue d’ensemble
Le syndrome de Wolff-Parkinson-White (WPW)
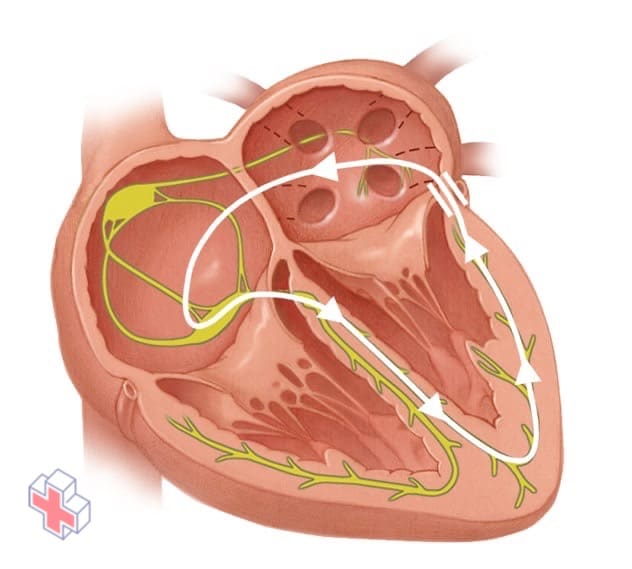
Dans le syndrome de Wolff-Parkinson-White (WPW), une voie électrique supplémentaire entre les chambres supérieures et inférieures de votre cœur provoque un rythme cardiaque rapide.
Dans le syndrome de Wolff-Parkinson-White (WPW), une voie électrique supplémentaire entre les chambres supérieures et inférieures du cœur provoque un rythme cardiaque rapide. Cette affection, qui est présente à la naissance, est assez rare.
Les épisodes de battements cardiaques rapides ne mettent généralement pas la vie en danger, mais de graves problèmes cardiaques peuvent survenir. Un traitement peut arrêter ou prévenir les épisodes de battements cardiaques rapides. Une procédure par cathéter (ablation) peut corriger définitivement les problèmes de rythme cardiaque.
La plupart des personnes présentant une voie électrique supplémentaire n’ont pas de battements cardiaques rapides. Cette affection, appelée schéma de Wolff-Parkinson-White, est découverte par hasard lors d’un examen cardiaque.
Symptômes
Tout le monde, même les bébés, peut présenter les symptômes du syndrome de WPW, qui résultent de modifications du rythme cardiaque.
Les symptômes courants du syndrome WPW sont les suivants :
- Un rythme cardiaque rapide, palpitant ou battant (palpitations)
- Des étourdissements ou des vertiges
- Un essoufflement
- Fatigue
- Anxiété
- Des douleurs thoraciques
- Difficulté à respirer
- Évanouissement
Un épisode de battements cardiaques rapides peut commencer soudainement et durer quelques secondes ou plusieurs heures. Les épisodes peuvent survenir pendant l’exercice ou au repos. La caféine ou d’autres stimulants et l’alcool déclenchent les symptômes chez certaines personnes.
Symptômes chez les nourrissons
Les signes et symptômes chez les nourrissons atteints du syndrome de WPW peuvent inclure :
- Couleur de peau grisâtre ou bleuâtre (cendrée)
- Agitation ou irritabilité
- Respiration rapide
- Mauvaise alimentation
Quand consulter un médecin
Un certain nombre d’affections peuvent provoquer un rythme cardiaque irrégulier (arythmie). Il est important d’obtenir un diagnostic et des soins rapides. Consultez votre médecin si vous ou votre enfant présentez des symptômes du syndrome de WPW.
Appelez le 112 ou votre numéro d’urgence local si vous présentez l’un des symptômes suivants pendant plus de quelques minutes :
Causes
La voie électrique supplémentaire qui provoque un rythme cardiaque rapide est présente à la naissance. Un gène anormal en est la cause chez un petit pourcentage de personnes atteintes du WPW. Le syndrome est également associé à certaines formes de cardiopathies congénitales, comme l’anomalie d’Ebstein.
Sinon, on sait peu de choses sur la raison pour laquelle la voie supplémentaire se développe.
Système électrique normal du cœur
Rythme cardiaque normal
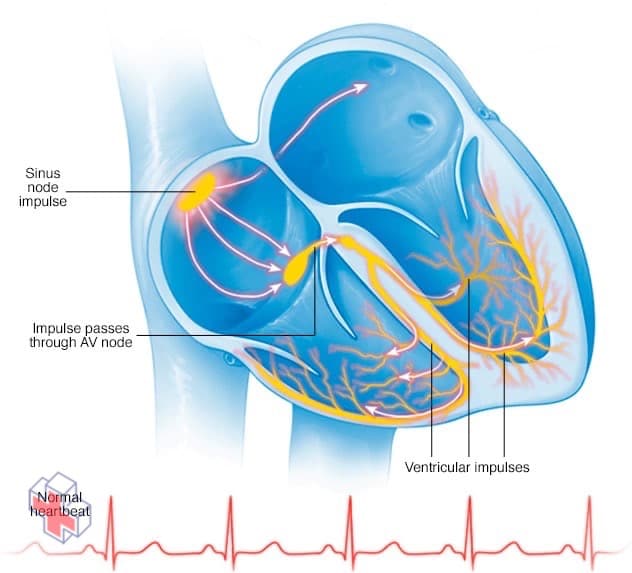
Dans un rythme cardiaque normal, un minuscule groupe de cellules au niveau du nœud sinusal envoie un signal électrique. Le signal traverse ensuite les oreillettes jusqu’au nœud auriculo-ventriculaire (AV), puis passe dans les ventricules, provoquant leur contraction et l’expulsion du sang.
Votre cœur est composé de quatre chambres – deux chambres supérieures (oreillettes) et deux chambres inférieures (ventricules). Le rythme de votre cœur est normalement contrôlé par une masse de tissu dans l’oreillette droite (nœud sinusal). Le nœud sinusal produit des impulsions électriques, ou signaux, qui provoquent chaque battement de cœur.
Ces signaux électriques traversent les oreillettes, provoquant des contractions musculaires qui pompent le sang dans les ventricules. Les signaux arrivent ensuite à un groupe de cellules appelé le nœud auriculo-ventriculaire (AV) – généralement la seule voie permettant aux signaux de voyager des oreillettes vers les ventricules. Le nœud AV ralentit le signal électrique avant de l’envoyer aux ventricules.
Ce léger retard permet aux ventricules de se remplir de sang. Lorsque les signaux électriques atteignent les ventricules, les contractions musculaires pompent le sang vers les poumons et le reste du corps.
Système électrique anormal dans le WPW
Dans le syndrome WPW, une voie électrique supplémentaire relie les oreillettes et les ventricules, permettant aux impulsions électriques de contourner le nœud AV. Ce détour active les ventricules trop tôt.
La voie supplémentaire peut également transmettre des impulsions électriques des ventricules vers les oreillettes, perturbant ainsi le mouvement coordonné des signaux électriques dans le cœur, ce qui entraîne des modifications du rythme cardiaque.
L’arythmie la plus courante associée au syndrome de WPW est appelée tachycardie supraventriculaire paroxystique. Certaines personnes atteintes du syndrome de WPW présentent un type de rythme cardiaque irrégulier appelé fibrillation auriculaire.
Complications
Pour de nombreuses personnes, le syndrome de WPW ne cause pas de problèmes graves. Mais des complications peuvent survenir. Il n’est pas toujours possible de connaître votre risque d’événements cardiaques graves. Si le syndrome de WPW n’est pas traité – en particulier si vous avez d’autres problèmes cardiaques – vous pourriez avoir :
- Évanouissement
- Battements cardiaques rapides
- Rarement, un arrêt cardiaque soudain
Diagnostic
Votre médecin vous recommandera probablement des tests pour diagnostiquer le syndrome de WPW, tels que :
- Électrocardiogramme (ECG). De petits capteurs fixés à votre poitrine et à vos bras enregistrent les signaux électriques qui circulent dans votre cœur. Votre médecin peut rechercher des schémas parmi ces signaux qui indiquent une voie électrique supplémentaire dans votre cœur.
- Moniteur Holter. Un moniteur Holter est un appareil ECG portable à domicile que vous portez lorsque vous n’êtes pas dans le cabinet du médecin. L’appareil enregistre l’activité de votre cœur pendant que vous effectuez vos activités quotidiennes pendant un jour ou deux. Un enregistreur d’événements surveille l’activité cardiaque lorsque votre cœur bat trop vite. Certains appareils personnels, tels que les montres intelligentes, offrent une surveillance ECG. Demandez à votre médecin si c’est une option pour vous.
- Tests électrophysiologiques. Des tubes minces et flexibles (cathéters) munis d’électrodes sont enfilés dans vos vaisseaux sanguins jusqu’à différents endroits de votre cœur. Les électrodes cartographient la propagation des impulsions électriques pendant chaque battement de cœur et identifient une voie électrique supplémentaire.
Traitement
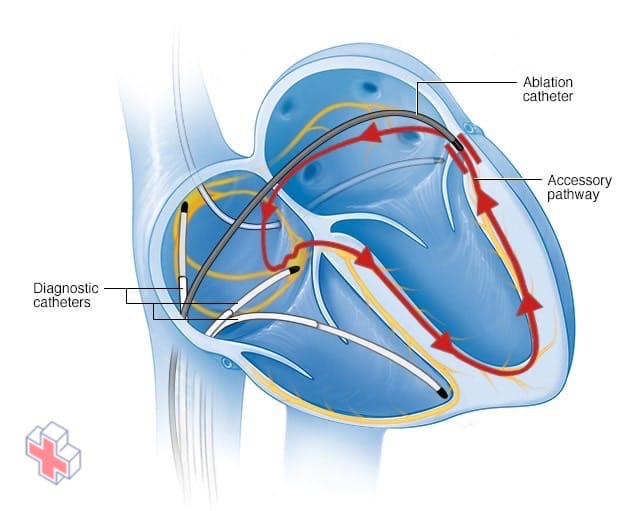
Ablation par cathéter cardiaque
Dans l’ablation par cathéter, des cathéters sont enfilés dans les vaisseaux sanguins jusqu’à l’intérieur du cœur, et des électrodes situées à l’extrémité des cathéters cartographient la propagation des impulsions électriques dans le cœur. Les électrodes à l’extrémité du cathéter transmettent de l’énergie pour détruire un petit point du tissu cardiaque et créer un bloc électrique le long de la voie qui provoque votre arythmie.
Le traitement dépend de plusieurs facteurs, notamment la gravité et la fréquence de vos symptômes et le type d’arythmie dont vous souffrez.
Si vous avez la voie WPW mais ne présentez pas de symptômes, vous n’aurez probablement pas besoin de traitement. Si c’est le cas, l’objectif du traitement est de ralentir une fréquence cardiaque rapide lorsqu’elle se produit et de prévenir de futurs épisodes.
Les options de traitement comprennent :
- Manœuvres vagales. Ces mouvements physiques simples – qui incluent la toux, le fait de s’appuyer comme si vous alliez à la selle et de mettre une poche de glace sur votre visage – affectent un nerf qui aide à réguler votre rythme cardiaque (nerf vague). Votre médecin peut vous suggérer de faire des manœuvres vagales pour aider à ralentir un rythme cardiaque rapide lorsqu’il se produit.
- Médicaments. Si les manœuvres vagales n’arrêtent pas les battements cardiaques rapides, vous devrez peut-être recevoir une injection d’un médicament anti-arythmique. Votre médecin peut également vous recommander un médicament qui peut ralentir le rythme cardiaque.
- Cardioversion. Des palettes ou des patchs sur votre poitrine peuvent envoyer un choc électrique à votre cœur et aider à rétablir un rythme normal. La cardioversion est généralement utilisée lorsque les manœuvres et les médicaments ne sont pas efficaces.
- Ablation par cathéter à radiofréquence. Des tubes minces et flexibles (cathéters) sont enfilés dans des vaisseaux sanguins jusqu’à votre cœur. Les électrodes situées à l’extrémité des cathéters sont chauffées pour détruire (ablation) la voie électrique supplémentaire à l’origine de votre affection. L’ablation par radiofréquence corrige définitivement les problèmes de rythme cardiaque chez la plupart des personnes atteintes du syndrome de WPW.
Préparation de votre rendez-vous
Voici quelques informations pour vous aider à vous préparer à votre rendez-vous.
Ce que vous pouvez faire
Lorsque vous prenez rendez-vous chez le médecin, assurez-vous de demander si vous devez faire quelque chose à l’avance, comme restreindre votre régime alimentaire ou celui de votre enfant.
Notez les informations suivantes et emportez-les avec vous lors du rendez-vous :
- Vos symptômes ou ceux de votre enfant, y compris ceux qui ne semblent pas liés à votre cœur, et leur date d’apparition
- Tous les médicaments, vitamines ou autres suppléments que vous ou votre enfant prenez, y compris les doses
- Informations médicales clés, y compris les autres affections diagnostiquées
- Informations personnelles clés, y compris tout changement de vie ou facteur de stress récent
- Notezles questions à poser à votre médecin
Si vous consultez un nouveau médecin, demandez qu’une copie des dossiers médicaux soit envoyée au nouveau cabinet.
Questions à poser à votre médecin
- Quelle est la cause la plus probable de mes symptômes ?
- De quels tests ai-je besoin ?
- Quels traitements peuvent m’aider ?
- Quels risques cette affection cardiaque entraîne-t-elle ?
- À quelle fréquence devrai-je avoir des rendez-vous de suivi ?
- Dois-je restreindre mes activités ?
- Comment les autres affections dont je souffre ou les médicaments que je prends affectent-ils mon problème cardiaque ?
Ce que vous pouvez attendre de votre médecin
Votre médecin est susceptible de vous poser des questions, telles que :
- Quelle est la gravité des symptômes ?
- À quelle fréquence avez-vous, vous ou votre enfant, eu des battements de cœur rapides ?
- Combien de temps les épisodes ont-ils duré ?
- Est-ce que quelque chose (comme l’exercice, le stress ou la caféine) semble déclencher les épisodes ou aggraver les symptômes ?
- Avez-vous des antécédents familiaux de maladie cardiaque ?

 Chirurgie oculaire LASIK
Chirurgie oculaire LASIK »
»
Laisser un commentaire