Aperçu
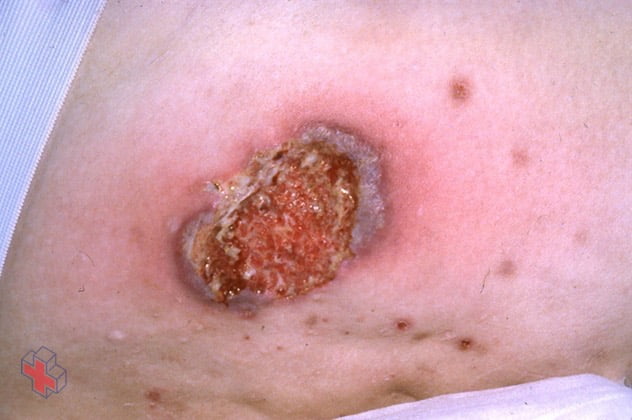
Pyoderma gangrenosum avancé
Le pyoderma gangrenosum peut provoquer des plaies ouvertes (ulcères) douloureuses dont les bords sont bleuâtres et débordants.
Le pyoderma gangrenosum est une affection rare qui provoque l’apparition de grandes plaies (ulcères) douloureuses sur votre peau, le plus souvent sur les jambes.
Les causes exactes du pyoderma gangrenosum sont inconnues, mais il semble s’agir d’un trouble du système immunitaire. Les personnes qui présentent certaines affections sous-jacentes, telles que les maladies inflammatoires de l’intestin ou l’arthrite, sont plus exposées au pyoderma gangrenosum.
Les ulcères du pyoderma gangrenosum peuvent se développer rapidement. Ils disparaissent généralement avec un traitement, mais les cicatrices et les récidives sont fréquentes.
Symptômes
Le pyoderma gangrenosum commence généralement par une petite bosse rouge sur votre peau, qui peut ressembler à une morsure d’araignée. En quelques jours, cette bosse peut se transformer en une large et douloureuse plaie ouverte.
L’ulcère apparaît généralement sur vos jambes, mais peut se développer n’importe où sur votre corps. Il apparaît parfois autour des sites chirurgicaux. Si vous avez plusieurs ulcères, ils peuvent grandir et fusionner en un seul ulcère plus grand.
Quand consulter un médecin
Parlez à votre médecin si vous développez une plaie cutanée douloureuse et à croissance rapide.
Causes
La cause exacte du pyoderma gangrenosum est inconnue. L’affection n’est ni infectieuse ni contagieuse. Elle est souvent associée à des maladies auto-immunes telles que la colite ulcéreuse, la maladie de Crohn et l’arthrite. Et elle peut avoir une composante génétique.
Si vous êtes atteint de pyoderma gangrenosum, un nouveau traumatisme cutané, tel qu’une coupure ou une plaie perforante, peut déclencher de nouveaux ulcères.
Facteurs de risque
Certains facteurs peuvent augmenter votre risque de pyoderma gangrenosum, notamment :
- Votre âge et votre sexe. Cette affection peut toucher n’importe qui à tout âge, bien qu’elle soit plus fréquente entre 20 et 50 ans.
- Avoir une maladie inflammatoire de l’intestin. Les personnes atteintes d’une maladie de l’appareil digestif comme la colite ulcéreuse ou la maladie de Crohn présentent un risque accru de pyoderma gangrenosum.
- Avoir de l’arthrite. Les personnes atteintes de polyarthrite rhumatoïde présentent un risque accru de pyoderma gangrenosum.
- Avoir une maladie du sang. Les personnes atteintes de leucémie myélogène aiguë, de myélodysplasie ou d’un trouble myéloprolifératif présentent un risque accru de pyoderma gangrenosum.
Complications
Les complications possibles du pyoderma gangrenosum comprennent l’infection, la cicatrisation, la douleur incontrôlée, la dépression et la perte de mobilité.
Prévention
Vous ne pouvez pas totalement prévenir le pyoderma gangrenosum. Si vous en êtes atteint, essayez d’éviter de blesser votre peau. Une blessure ou un traumatisme de votre peau, y compris suite à une intervention chirurgicale, peut provoquer la formation de nouveaux ulcères. Il peut également être utile de contrôler toute affection sous-jacente qui pourrait être à l’origine des ulcères.
Diagnostic
Votre médecin discutera avec vous de vos antécédents médicaux et procédera à un examen physique. Aucun test ne peut confirmer un diagnostic de pyoderma gangrenosum. Mais votre médecin peut prescrire divers tests pour exclure d’autres affections pouvant présenter des signes ou des symptômes similaires. Il peut s’agir d’analyses sanguines, d’une biopsie de la peau et d’autres tests.
Votre médecin peut vous adresser à un spécialiste des affections cutanées (dermatologue).
Traitement
Le traitement du pyoderma gangrenosum vise à réduire l’inflammation, à contrôler la douleur, à favoriser la cicatrisation des plaies et à contrôler toute maladie sous-jacente. Votre traitement dépendra de plusieurs facteurs, dont votre état de santé et le nombre, la taille, la profondeur et le taux de croissance de vos ulcères cutanés.
Certaines personnes répondent bien au traitement par une combinaison de pilules, de crèmes ou d’injections. D’autres peuvent avoir besoin d’un séjour à l’hôpital ou dans un centre de traitement des brûlures pour des soins spécialisés des plaies. Même après un traitement réussi, il est fréquent que de nouvelles plaies se développent.
Médicaments
- Corticostéroïdes. Le traitement le plus courant consiste à administrer des doses quotidiennes de corticostéroïdes. Ces médicaments peuvent être appliqués sur la peau, injectés dans la plaie ou pris par voie orale (prednisone). L’utilisation de corticostéroïdes pendant une longue période ou à fortes doses peut entraîner des effets secondaires graves. Pour cette raison, votre médecin peut vous prescrire des médicaments épargnant les stéroïdes (non stéroïdiens) si vous avez besoin d’un traitement à long terme.
- Médicaments d’épargne stéroïdienne. Un médicament non stéroïdien efficace est la cyclosporine. Les autres options comprennent le mycophénolate (Cellcept), les immunoglobulines, la dapsone, l’infliximab (Remicade) et le tacrolimus (Protopic), qui est un inhibiteur de la calcineurine. Selon le type de médicament utilisé, il peut être appliqué sur les plaies, injecté ou pris par voie orale.
- Des médicaments contre la douleur. En fonction de l’étendue de vos plaies, vous pouvez bénéficier d’un traitement antidouleur, notamment lors du changement des pansements.
Soins des plaies
En plus d’appliquer des médicaments directement sur vos plaies, votre médecin ou le spécialiste du soin des plaies les recouvrira d’un pansement non adhérent et humide (ni humide ni sec) et, éventuellement, d’une bande élastique. On vous demandera peut-être de garder la zone affectée en hauteur.
Suivez les instructions de votre médecin concernant le soin des plaies. Ceci est particulièrement important car de nombreux médicaments oraux prescrits pour le pyoderma gangrenosum suppriment votre système immunitaire, ce qui augmente votre risque d’infection.
Chirurgie
Comme le pyoderma gangrenosum peut être aggravé par des coupures de la peau, la chirurgie pour enlever les tissus morts n’est généralement pas considérée comme une bonne option de traitement. Les traumatismes de la peau peuvent aggraver les ulcères existants ou en déclencher de nouveaux.
Si les ulcères sur votre peau sont importants et ont besoin d’aide pour cicatriser, votre médecin peut suggérer une greffe de peau. Dans cette procédure, le chirurgien fixe un morceau de peau ou de peau synthétique sur les plaies ouvertes. Cette opération n’est tentée que lorsque l’inflammation de la plaie a disparu et que l’ulcère a commencé à cicatriser.
Adaptation et soutien
Avec un traitement, vous avez toutes les chances de vous remettre du pyoderma gangrenosum. Vous pouvez vous sentir déprimé si le processus prend beaucoup de temps et est douloureux. Ou vous pouvez être stressé par la possibilité d’une récidive ou par l’aspect de votre peau. Vous pouvez trouver utile de parler avec un conseiller, un travailleur social médical ou d’autres personnes qui ont ou ont eu un pyoderma gangrenosum.
Si vous souhaitez bénéficier d’un conseil ou d’un soutien, demandez à votre médecin de vous orienter vers un professionnel de la santé mentale ou les coordonnées d’un groupe de soutien dans votre région.
Préparation de votre rendez-vous
Vous pouvez commencer par consulter votre médecin traitant. Ou vous pouvez être orienté immédiatement vers un médecin spécialisé dans les affections cutanées (dermatologue).
Ce que vous pouvez faire
Avant votre rendez-vous, vous pouvez noter les réponses aux questions que votre médecin est susceptible de vous poser, par exemple :
- Quand vos symptômes ont-ils commencé ?
- Avez-vous eu des symptômes similaires par le passé ? Si oui, quel traitement a alors fonctionné ?
- Avez-vous essayé des traitements sur votre plaie ? Ont-ils aidé ?
- Quels médicaments et suppléments prenez-vous régulièrement ?
- Avez-vous eu des lésions cutanées, telles qu’une perforation ou une coupure, dans la zone où la plaie s’est développée ?
- Quelles sont les autres conditions médicales dont vous souffrez ?

 Crise de grand mal
Crise de grand mal
Laisser un commentaire