Vue d’ensemble
Une crise de grand mal entraîne une perte de conscience et de violentes contractions musculaires. C’est le type de crise que la plupart des gens imaginent lorsqu’ils pensent aux crises d’épilepsie.
Une crise de grand mal – également appelée crise tonico-clonique généralisée – est causée par une activité électrique anormale dans le cerveau. Habituellement, une crise de grand mal est causée par l’épilepsie. Mais parfois, ce type de crise peut être déclenché par d’autres problèmes de santé, comme une glycémie extrêmement basse, une forte fièvre ou un accident vasculaire cérébral.
De nombreuses personnes qui font une crise de grand mal n’en font jamais d’autres et n’ont pas besoin de traitement. Mais une personne qui a des crises récurrentes peut avoir besoin d’un traitement avec des médicaments anti-épileptiques quotidiens pour contrôler et prévenir de futures crises de grand mal.
Symptômes
Les crises de grand mal se déroulent en deux temps :
- Phase tonique. Une perte de conscience se produit, et les muscles se contractent soudainement, entraînant la chute de la personne. Cette phase a tendance à durer environ 10 à 20 secondes.
- Phase clonique. Les muscles entrent dans des contractions rythmiques, se contractant et se relâchant alternativement. Les convulsions durent généralement une à deux minutes ou moins.
Les signes et symptômes suivants apparaissent chez certaines personnes, mais pas toutes, qui souffrent de crises de grand mal :
- Un cri. Certaines personnes peuvent pousser un cri au début d’une crise.
- Perte du contrôle des intestins et de la vessie. Cela peut se produire pendant ou après une crise.
- L’absence de réaction après les convulsions. L’inconscience peut persister pendant plusieurs minutes après la fin de la convulsion.
- Confusion. Une période de désorientation suit souvent une crise de grand mal. C’est ce qu’on appelle la confusion postictale.
- Fatigue. La somnolence est fréquente après une crise de grand mal.
- Maux de tête sévères. Des maux de tête peuvent survenir après une crise de grand mal.
Quand consulter un médecin
Consultez immédiatement un médecin si l’une des situations suivantes se produit :
- La crise dure plus de cinq minutes
- La respiration ou la conscience ne revient pas après l’arrêt de la crise
- Une deuxième crise suit immédiatement
- Vous avez une forte fièvre
- Vous souffrez d’épuisement dû à la chaleur.
- Vous êtes enceinte.
- Vous souffrez de diabète.
- Vous vous êtes blessé pendant la crise.
Si vous subissez une crise pour la première fois, consultez un médecin.
De plus, demandez un avis médical pour vous-même ou votre enfant :
- Si le nombre de crises subies augmente considérablement sans explication
- Si de nouveaux signes ou symptômes de crise apparaissent
Diagnostic

Activité cérébrale par EEG
Un EEG enregistre l’activité électrique de votre cerveau grâce à des électrodes fixées sur votre cuir chevelu. Les résultats de l’EEG montrent des changements dans l’activité cérébrale qui peuvent être utiles pour diagnostiquer des maladies du cerveau, en particulier l’épilepsie et d’autres troubles épileptiques.
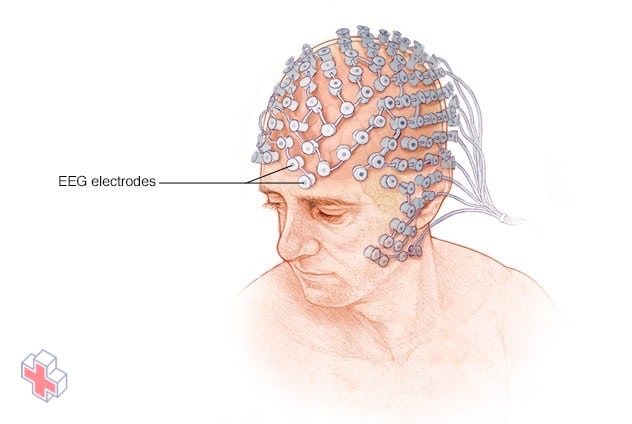
Électrodes EEG
Pendant un EEG, des disques métalliques plats (électrodes) sont fixés sur votre cuir chevelu. Dans un EEG à haute densité, illustré ici, les électrodes sont très rapprochées les unes des autres. Les électrodes sont reliées à l’appareil EEG par des fils. Certaines personnes portent un bonnet élastique équipé d’électrodes, au lieu de se faire appliquer l’adhésif sur le cuir chevelu.
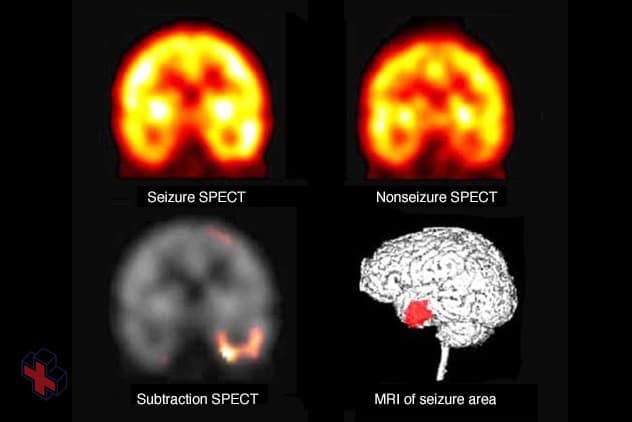
Localisation précise des crises
Cet exemple montre des scans SPECT pris pendant et entre les crises. Les différences représentent les zones où le flux sanguin a augmenté pendant la crise. Une fois identifié, cet emplacement est reporté sur un scanner IRM du cerveau.
Après une crise, votre médecin examinera minutieusement vos symptômes et vos antécédents médicaux. Votre médecin peut demander plusieurs tests pour déterminer la cause de votre crise et évaluer la probabilité que vous en ayez une autre.
Les tests peuvent inclure :
- Examen neurologique. Votre médecin peut tester votre comportement, vos capacités motrices et vos fonctions mentales pour déterminer si vous avez un problème avec votre cerveau et votre système nerveux.
- Analyses sanguines. Votre médecin peut prélever un échantillon de sang pour vérifier les signes d’infections, les conditions génétiques, les niveaux de sucre dans le sang ou les déséquilibres électrolytiques.
- Ponction lombaire. Si votre médecin soupçonne une infection d’être à l’origine d’une crise, il peut être nécessaire de vous prélever un échantillon de liquide céphalo-rachidien pour effectuer des tests.
- Electroencéphalogramme (EEG). Dans ce test, les médecins fixent des électrodes sur votre cuir chevelu avec une substance ressemblant à une pâte. Les électrodes enregistrent l’activité électrique de votre cerveau, qui se manifeste par des lignes ondulées sur un enregistrement EEG. L’EEG peut révéler un schéma qui indique aux médecins si une crise est susceptible de se reproduire. Le test EEG peut également aider votre médecin à exclure d’autres conditions qui imitent l’épilepsie comme raison de votre crise.
- Tomodensitométrie (CT). Un scanner utilise des rayons X pour obtenir des images en coupe de votre cerveau. La tomodensitométrie peut révéler des anomalies dans votre cerveau qui pourraient causer une crise, comme des tumeurs, des saignements et des kystes.
- Imagerie par résonance magnétique (IRM). Une IRM utilise de puissants aimants et des ondes radio pour créer une vue détaillée de votre cerveau. Votre médecin peut être en mesure de détecter des lésions ou des anomalies dans votre cerveau qui pourraient entraîner des crises.
- Tomographie par émission de positrons (TEP). La TEP utilise une petite quantité de substance radioactive à faible dose injectée dans une veine pour aider à visualiser les zones actives du cerveau et détecter les anomalies.
- Tomographie informatisée à émission monophotonique (TEMP). Un test TEMP utilise une petite quantité de substance radioactive à faible dose injectée dans une veine pour créer une carte détaillée en 3D de l’activité du flux sanguin dans votre cerveau qui se produit pendant une crise. Les médecins peuvent également effectuer une forme de test SPECT appelée SPECT ictale par soustraction coregistrée à l’imagerie par résonance magnétique (SISCOM), qui peut fournir des résultats encore plus détaillés.
Traitement
Toutes les personnes qui ont une crise d’épilepsie n’en ont pas forcément une autre. Comme une crise peut être un incident isolé, votre médecin peut ne pas commencer le traitement avant que vous n’en ayez eu plusieurs. Le traitement implique généralement l’utilisation de médicaments anti-crises.
Médicaments
De nombreux médicaments sont utilisés dans le traitement de l’épilepsie et des crises, notamment :
- Carbamazépine (Carbatrol, Tegretol, autres)
- Phénytoïne (Dilantin, Phenytek)
- Acide valproïque (Depakene)
- Oxcarbazépine (Oxtellar, Trileptal)
- Lamotrigine (Lamictal)
- Gabapentine (Gralise, Neurontin)
- Topiramate (Topamax)
- Phénobarbital
- Zonisamide (Zonegran)
Il peut être difficile de trouver le bon médicament et la bonne posologie. Votre médecin prescrira probablement d’abord un seul médicament à une dose relativement faible, puis augmentera progressivement la dose jusqu’à ce que vos crises soient bien contrôlées.
De nombreuses personnes épileptiques sont capables de prévenir les crises avec un seul médicament, mais d’autres ont besoin de plus d’un médicament. Si vous avez essayé sans succès deux ou plusieurs régimes à un seul médicament, votre médecin peut vous recommander d’essayer une combinaison de deux médicaments.
Pour obtenir le meilleur contrôle possible des crises, prenez les médicaments exactement comme ils vous ont été prescrits. Appelez toujours votre médecin avant d’ajouter d’autres médicaments d’ordonnance, des médicaments en vente libre ou des remèdes à base de plantes médicinales. Et n’arrêtez jamais de prendre vos médicaments sans en parler à votre médecin.
Leseffets secondaires légers des médicaments anti-convulsions peuvent inclure :
- Fatigue
- Étourdissements
- Prise de poids
Leseffets secondaires plus inquiétants qui doivent être portés immédiatement à l’attention de votre médecin comprennent :
- Perturbation de l’humeur
- Éruptions cutanées
- Perte de coordination
- Problèmes d’élocution
- Fatigue extrême
De plus, le médicament Lamictal a été lié à un risque accru de méningite aseptique, une inflammation des membranes protectrices qui recouvrent le cerveau et la moelle épinière, semblable à la méningite bactérienne.
Chirurgie et autres thérapies
Lorsque les médicaments anticonvulsivants ne sont pas efficaces, d’autres traitements peuvent être envisagés :
- Chirurgie. L’objectif de la chirurgie est d’empêcher les crises de se produire. Les chirurgiens localisent et enlèvent la zone de votre cerveau où les crises commencent. La chirurgie fonctionne mieux pour les personnes qui ont des crises qui prennent toujours naissance au même endroit dans leur cerveau.
- Stimulation du nerf vague. Un dispositif implanté sous la peau de votre poitrine stimule le nerf vague dans votre cou, envoyant des signaux à votre cerveau qui inhibent les crises. Avec la stimulation du nerf vague, vous devrez peut-être continuer à prendre des médicaments, mais vous pourrez peut-être en diminuer la dose.
- La neurostimulation réactive. Au cours de la neurostimulation réactive, un dispositif implanté à la surface de votre cerveau ou dans le tissu cérébral peut détecter l’activité de la crise et délivrer une stimulation électrique à la zone détectée pour arrêter la crise.
- La stimulation cérébrale profonde. Les médecins implantent des électrodes dans certaines zones de votre cerveau pour produire des impulsions électriques qui régulent l’activité anormale du cerveau. Les électrodes sont reliées à un dispositif semblable à un stimulateur cardiaque placé sous la peau de votre poitrine, qui contrôle la quantité de stimulation produite.
- Thérapie diététique. Suivre un régime riche en graisses et pauvre en glucides, connu sous le nom de régime cétogène, peut améliorer le contrôle des crises. Les variations d’un régime riche en graisses et pauvre en glucides, comme le régime à faible indice glycémique et le régime Atkins modifié, bien que moins efficaces, ne sont pas aussi restrictives que le régime cétogène et peuvent être bénéfiques.
Grossesse et crises d’épilepsie
Les femmes qui ont déjà eu des crises d’épilepsie peuvent généralement avoir des grossesses saines. Des malformations congénitales liées à certains médicaments peuvent parfois survenir.
En particulier, l’acide valproïque a été associé à des déficits cognitifs et à des anomalies du tube neural, comme le spina bifida. L’Académie américaine de neurologie recommande aux femmes d’éviter d’utiliser l’acide valproïque pendant la grossesse en raison des risques pour le bébé. Il est particulièrement important d’éviter l’acide valproïque pendant le premier trimestre de la grossesse, si possible.
Discutez de ces risques avec votre médecin. En raison du risque de malformations congénitales et parce que la grossesse peut modifier les niveaux de médicaments, la planification préconceptionnelle est particulièrement importante pour les femmes qui ont eu des crises d’épilepsie.
Dans certains cas, il peut être approprié de modifier la dose du médicament contre les crises avant ou pendant la grossesse. Dans de rares cas, les médicaments peuvent être échangés.
Contraception et médicaments anti-épileptiques
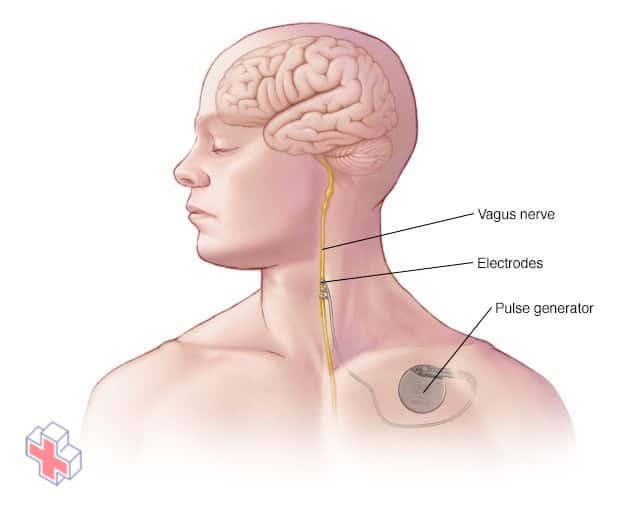
Stimulation du nerf vague
Dans la stimulation du nerf vague, un générateur d’impulsions et un fil conducteur implantés stimulent le nerf vague, ce qui entraîne une stabilisation de l’activité électrique anormale dans le cerveau.
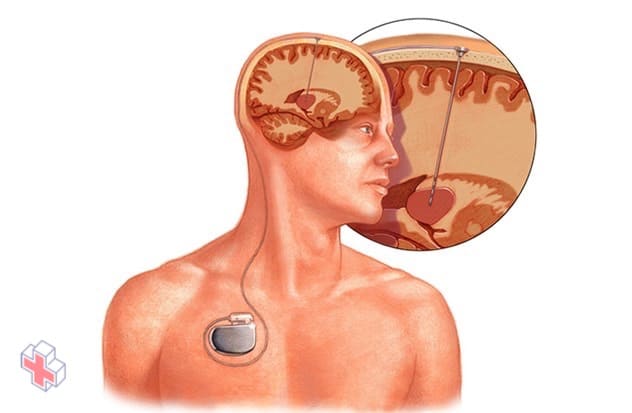
Stimulation cérébrale profonde
La stimulation cérébrale profonde consiste à implanter une électrode au plus profond de votre cerveau. La quantité de stimulation délivrée par l’électrode est contrôlée par un dispositif semblable à un stimulateur cardiaque placé sous la peau de votre poitrine. Un fil qui passe sous votre peau relie le dispositif à l’électrode.
Il est également important de savoir que certains médicaments anticonvulsivants peuvent altérer l’efficacité des contraceptifs oraux – une forme de contrôle des naissances – et que certains contraceptifs oraux peuvent accélérer l’absorption des médicaments anticonvulsivants. Si la contraception est une priorité, consultez votre médecin pour évaluer si votre médicament interagit avec votre contraceptif oral, et si d’autres formes de contraception doivent être envisagées.
Mode de vie et remèdes maison
Voici quelques mesures que vous pouvez prendre pour aider à contrôler les crises :
- Prenez vos médicaments correctement. Ne modifiez pas la posologie avant d’en parler à votre médecin. Si vous pensez que votre médicament doit être modifié, discutez-en avec votre médecin.
- Dormez suffisamment. Le manque de sommeil peut déclencher des crises. Veillez à vous reposer suffisamment chaque nuit.
- Portez un bracelet d’alerte médicale. Cela aidera le personnel d’urgence à savoir comment vous traiter correctement si vous avez une autre crise.

 Myélofibrose
Myélofibrose »
»
Laisser un commentaire