Aperçu
Si vous et votre partenaire avez du mal à avoir un bébé, vous n’êtes pas seuls. Aux États-Unis, 10 à 15 % des couples sont infertiles. L’infertilité se définit comme l’impossibilité de tomber enceinte malgré des rapports sexuels fréquents et non protégés pendant au moins un an pour la plupart des couples.
L’infertilité peut résulter d’un problème chez vous ou chez votre partenaire, ou d’une combinaison de facteurs qui empêchent la grossesse. Heureusement, il existe de nombreuses thérapies sûres et efficaces qui améliorent considérablement vos chances de tomber enceinte.
Symptômes
Le principal symptôme de l’infertilité est l’impossibilité de tomber enceinte. Il se peut qu’il n’y ait pas d’autres symptômes évidents. Parfois, une femme atteinte d’infertilité peut avoir des règles irrégulières ou absentes. Dans certains cas, un homme atteint d’infertilité peut présenter des signes de problèmes hormonaux, tels que des changements dans la croissance des cheveux ou la fonction sexuelle.
La plupart des couples finissent par concevoir, avec ou sans traitement.
Quand consulter un médecin
Vous n’avez probablement pas besoin de consulter un médecin au sujet de l’infertilité, sauf si vous essayez régulièrement de tomber enceinte depuis au moins un an. Les femmes devraient toutefois consulter un médecin plus tôt si elles.. :
- Vous avez 35 ans ou plus et essayez de concevoir depuis six mois ou plus
- Vous avez plus de 40 ans
- Vous avez des règles irrégulières ou absentes
- Vous avez des règles très douloureuses
- Ont des problèmes de fertilité connus
- Ont reçu un diagnostic d’endométriose ou de maladie inflammatoire pelvienne
- Ont fait plusieurs fausses couches
- Vous avez subi un traitement contre le cancer
Les hommes devraient parler à un médecin s’ils ont :
- Un faible nombre de spermatozoïdes ou d’autres problèmes avec les spermatozoïdes
- Des antécédents de problèmes testiculaires, prostatiques ou sexuels
- Ai subi un traitement contre le cancer
- Petits testicules ou gonflement du scrotum
- D’autres membres de votre famille ont des problèmes d’infertilité
Causes

Fécondation et implantation
Lors de la fécondation, le spermatozoïde et l’ovule s’unissent dans l’une des trompes de Fallope pour former un zygote. Le zygote descend ensuite dans la trompe de Fallope, où il devient une morula. Lorsqu’elle atteint l’utérus, la morula devient un blastocyste. Le blastocyste s’enfonce alors dans la muqueuse utérine – un processus appelé implantation.

Système reproductif masculin
L’appareil reproducteur masculin fabrique, stocke et déplace les spermatozoïdes. Les testicules produisent les spermatozoïdes. Le liquide des vésicules séminales et de la prostate se combine aux spermatozoïdes pour former le sperme. Le pénis éjacule le sperme pendant les rapports sexuels.
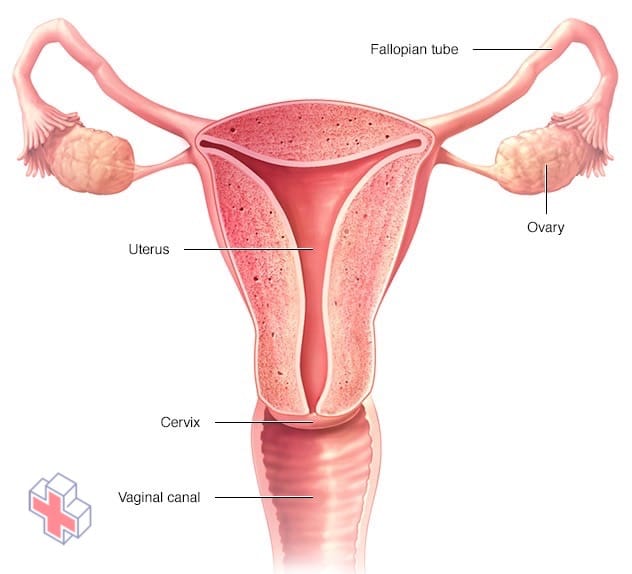
Appareil reproducteur féminin
Les ovaires, les trompes de Fallope, l’utérus, le col de l’utérus et le vagin (canal vaginal) constituent l’appareil reproducteur féminin.
Toutes les étapes de l’ovulation et de la fécondation doivent se dérouler correctement pour pouvoir tomber enceinte. Parfois, les problèmes à l’origine de l’infertilité des couples sont présents à la naissance, et parfois ils se développent plus tard dans la vie.
Les causes d’infertilité peuvent toucher l’un des partenaires ou les deux. En général :
- Dans environ un tiers des cas, il y a un problème avec l’homme
- Dans environ un tiers des cas, il s’agit d’un problème lié à la femme
- Dans les autres cas, il s’agit de problèmes liés à la fois à l’homme et à la femme, ou aucune cause ne peut être trouvée
Causes d’infertilité masculine
Elles peuvent inclure :
- Production ou fonction anormale des spermatozoïdes en raison de testicules non descendus, de défauts génétiques, de problèmes de santé tels que le diabète ou d’infections telles que la chlamydia, la gonorrhée, les oreillons ou le VIH. Des veines hypertrophiées dans les testicules (varicocèle) peuvent également affecter la qualité du sperme.
- Desproblèmes de délivrance des spermatozoïdes dus à des problèmes sexuels, comme l’éjaculation précoce ; certaines maladies génétiques, comme la mucoviscidose ; des problèmes structurels, comme un blocage dans le testicule ; ou des dommages ou des blessures aux organes reproducteurs.
- Lasurexposition à certains facteurs environnementaux, comme les pesticides et autres produits chimiques, et les radiations. Le tabagisme, l’alcool, la marijuana, les stéroïdes anabolisants et la prise de médicaments pour traiter les infections bactériennes, l’hypertension artérielle et la dépression peuvent également affecter la fertilité. L’exposition fréquente à la chaleur, comme dans les saunas ou les jacuzzis, peut augmenter la température du corps et affecter la production de sperme.
- Lesdommages liés au cancer et à son traitement, y compris la radiothérapie ou la chimiothérapie. Le traitement du cancer peut altérer la production de spermatozoïdes, parfois gravement.
Causes de l’infertilité féminine
Les causes de l’infertilité féminine peuvent inclure :
- Lestroubles de l’ovulation, qui affectent la libération des ovules par les ovaires. Il s’agit notamment de troubles hormonaux tels que le syndrome des ovaires polykystiques. L’hyperprolactinémie, une condition dans laquelle vous avez trop de prolactine – l’hormone qui stimule la production de lait maternel – peut également interférer avec l’ovulation. Un excès d’hormones thyroïdiennes (hyperthyroïdie) ou une insuffisance (hypothyroïdie) peuvent affecter le cycle menstruel ou provoquer l’infertilité. D’autres causes sous-jacentes peuvent inclure un excès d’exercice, des troubles alimentaires ou des tumeurs.
- Desanomalies de l’utérus ou du col de l’utérus, notamment des anomalies du col de l’utérus, des polypes dans l’utérus ou de la forme de l’utérus. Les tumeurs non cancéreuses (bénignes) de la paroi utérine (fibromes utérins) peuvent causer l’infertilité en bloquant les trompes de Fallope ou en empêchant un ovule fécondé de s’implanter dans l’utérus.
- Dommages ou blocage des trompes de Fallope, souvent causés par une inflammation des trompes de Fallope (salpingite). Cela peut résulter d’une maladie inflammatoire pelvienne, qui est généralement causée par une infection sexuellement transmissible, d’une endométriose ou d’adhérences.
- L’endométriose, qui se produit lorsque le tissu endométrial se développe en dehors de l’utérus, peut affecter la fonction des ovaires, de l’utérus et des trompes de Fallope.
- L’insuffisance ovarienne primaire (ménopause précoce), lorsque les ovaires cessent de fonctionner et que les menstruations prennent fin avant l’âge de 40 ans. Bien que la cause en soit souvent inconnue, certains facteurs sont associés à la ménopause précoce, notamment les maladies du système immunitaire, certaines conditions génétiques comme le syndrome de Turner ou les porteurs du syndrome de l’X fragile, et les traitements de radiothérapie ou de chimiothérapie.
- Lesadhérences pelviennes, des bandes de tissu cicatriciel qui lient les organes et qui peuvent se former après une infection pelvienne, une appendicite, une endométriose ou une chirurgie abdominale ou pelvienne.
- Le cancer et son traitement. Certains cancers – en particulier les cancers de la reproduction – altèrent souvent la fertilité féminine. La radiothérapie et la chimiothérapie peuvent toutes deux affecter la fertilité.
Facteurs de risque
Bon nombre des facteurs de risque de l’infertilité masculine et féminine sont les mêmes. Ils comprennent :
- L’âge. La fertilité des femmes diminue progressivement avec l’âge, surtout au milieu de la trentaine, et elle chute rapidement après 37 ans. L’infertilité chez les femmes plus âgées est probablement due à la diminution du nombre et de la qualité des ovules, et peut également être due à des problèmes de santé qui affectent la fertilité. Les hommes de plus de 40 ans peuvent être moins fertiles que les hommes plus jeunes.
- Le tabagisme. Fumer du tabac ou de la marijuana par l’un ou l’autre des partenaires peut réduire la probabilité d’une grossesse. Fumer réduit également l’efficacité éventuelle d’un traitement de fertilité. Les fausses couches sont plus fréquentes chez les femmes qui fument. Fumer peut augmenter le risque de dysfonctionnement érectile et de faible nombre de spermatozoïdes chez les hommes.
- Consommation d’alcool. Pour les femmes, il n’y a pas de niveau sûr de consommation d’alcool pendant la conception ou la grossesse. La consommation d’alcool peut contribuer à l’infertilité. Pour les hommes, une forte consommation d’alcool peut diminuer le nombre et la motilité des spermatozoïdes.
- Le surpoids. Chez les femmes américaines, un mode de vie inactif et le surpoids peuvent augmenter le risque d’infertilité. Chez les hommes, le nombre de spermatozoïdes peut également être affecté par le surpoids.
- L’insuffisance pondérale. Les femmes qui risquent d’avoir des problèmes de fertilité sont celles qui souffrent de troubles de l’alimentation, comme l’anorexie ou la boulimie, et celles qui suivent un régime très faible en calories ou restrictif.
- Problèmes d’exercice. Un manque d’exercice contribue à l’obésité, ce qui augmente le risque d’infertilité. Moins souvent, les problèmes d’ovulation peuvent être associés à des exercices fréquents et intenses chez les femmes qui ne sont pas en surpoids.
Prévention
Certains types d’infertilité ne sont pas évitables. Mais plusieurs stratégies peuvent augmenter vos chances de grossesse.
Couples
Ayez des rapports sexuels réguliers à plusieurs reprises autour du moment de l’ovulation pour obtenir le taux de grossesse le plus élevé. Des rapports sexuels commençant au moins cinq jours avant et jusqu’à un jour après l’ovulation améliorent vos chances de tomber enceinte. L’ovulation se produit généralement au milieu du cycle – à mi-chemin entre les périodes menstruelles – pour la plupart des femmes dont les cycles menstruels sont espacés d’environ 28 jours.
Hommes
Bien que la plupart des types d’infertilité ne soient pas évitables chez les hommes, ces stratégies peuvent aider :
- Évitez de consommer des drogues et du tabac et de boire trop d’alcool, ce qui peut contribuer à l’infertilité masculine.
- Évitez les températures élevées que l’on trouve dans les jacuzzis et les bains chauds, car elles peuvent affecter temporairement la production et la motilité des spermatozoïdes.
- Évitez l’exposition aux toxines industrielles ou environnementales, qui peuvent affecter la production de spermatozoïdes.
- Limitez les médicaments qui peuvent avoir un impact sur la fertilité, qu’il s’ agisse de médicaments sur ordonnance ou en vente libre. Discutez avec votre médecin des médicaments que vous prenez régulièrement, mais n’arrêtez pas de prendre des médicaments sur ordonnance sans avis médical.
- Faites de l’exercice modérément. L’exercice régulier peut améliorer la qualité du sperme et augmenter les chances de mener à bien une grossesse.
Femmes
Pour les femmes, un certain nombre de stratégies peuvent augmenter les chances de tomber enceinte :
- Arrêtez de fumer. Le tabac a de nombreux effets négatifs sur la fertilité, sans parler de votre santé générale et de celle du fœtus. Si vous fumez et que vous envisagez une grossesse, arrêtez dès maintenant.
- Évitez l’alcool et les drogues de rue. Ces substances peuvent altérer votre capacité à concevoir et à avoir une grossesse saine. Ne buvez pas d’alcool et ne consommez pas de drogues récréatives, comme la marijuana, si vous essayez de tomber enceinte.
- Limitez la caféine. Les femmes qui essaient de tomber enceintes peuvent vouloir limiter leur consommation de caféine. Demandez à votre médecin des conseils sur l’utilisation sûre de la caféine.
- Faites de l’exercice modérément. L’exercice régulier est important, mais faire de l’exercice si intense que vos règles sont peu fréquentes ou absentes peut affecter la fertilité.
- Évitez les extrêmes de poids. Le surpoids ou l’insuffisance pondérale peuvent affecter votre production hormonale et causer l’infertilité.
Diagnostic
Avant de procéder à un test d’infertilité, votre médecin ou votre clinique cherche à comprendre vos habitudes sexuelles et peut vous faire des recommandations pour améliorer vos chances de tomber enceinte. Chez certains couples infertiles, aucune cause spécifique n’est trouvée (infertilité inexpliquée).
L’évaluation de l’infertilité peut être coûteuse et implique parfois des procédures inconfortables. Certains régimes médicaux peuvent ne pas couvrir le coût du traitement de l’infertilité. Enfin, il n’y a aucune garantie – même après tous les tests et conseils – que vous tomberez enceinte.
Tests pour les hommes
La fertilité masculine exige que les testicules produisent suffisamment de spermatozoïdes sains, et que les spermatozoïdes soient éjaculés efficacement dans le vagin et se déplacent jusqu’à l’ovule. Les tests d’infertilité masculine tentent de déterminer si l’un de ces processus est altéré.
Vous pouvez subir un examen physique général, y compris l’examen de vos organes génitaux. Les tests de fertilité spécifiques peuvent inclure :
- Analyse du sperme. Votre médecin peut vous demander un ou plusieurs échantillons de sperme. Le sperme est généralement obtenu en se masturbant ou en interrompant le rapport sexuel et en éjaculant votre sperme dans un récipient propre. Un laboratoire analyse votre échantillon de sperme. Dans certains cas, l’urine peut être testée pour détecter la présence de spermatozoïdes.
- Tests hormonaux. Vous pouvez subir une analyse de sang pour déterminer votre taux de testostérone et d’autres hormones mâles.
- Tests génétiques. Des tests génétiques peuvent être effectués pour déterminer s’il existe une anomalie génétique à l’origine de l’infertilité.
- Biopsie testiculaire. Dans certains cas, une biopsie testiculaire peut être effectuée pour identifier les anomalies contribuant à l’infertilité ou pour prélever des spermatozoïdes en vue de techniques de procréation assistée, comme la FIV.
- Imagerie. Dans certaines situations, des études d’imagerie telles qu’une IRM du cerveau, une échographie transrectale ou scrotale, ou un test des canaux déférents (vasographie) peuvent être réalisées.
- Autres tests spécialisés. Dans de rares cas, d’autres tests visant à évaluer la qualité du sperme peuvent être effectués, comme l’évaluation d’un échantillon de sperme pour détecter des anomalies de l’ADN.
Tests pour les femmes
Des trompes de Fallope obstruées ou une cavité utérine anormale peuvent causer l’infertilité.
L’hystérosalpingographie, ou HSG, est un test radiographique qui permet de dessiner la forme interne de l’utérus et de montrer si les trompes de Fallope sont bloquées.
Dans l’HSG, un tube fin est enfilé dans le vagin et le col de l’utérus. Une substance connue sous le nom d’agent de contraste est injectée dans l’utérus.
Une série de radiographies, ou fluoroscopie, suit le colorant, qui apparaît blanc aux rayons X, à mesure qu’il se déplace dans l’utérus, puis dans les trompes. S’il y a une anomalie dans la forme de l’utérus, elle sera mise en évidence.
Si la trompe est ouverte, le colorant la remplit progressivement. Le colorant se déverse dans la cavité pelvienne, où le corps le résorbe.
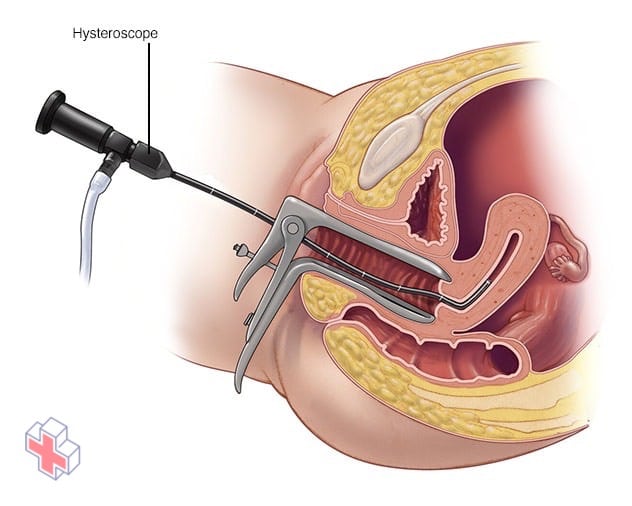
Hystéroscopie
Pendant l’hystéroscopie, votre médecin utilise un instrument fin et lumineux (hystéroscope) pour visualiser l’intérieur de votre utérus.
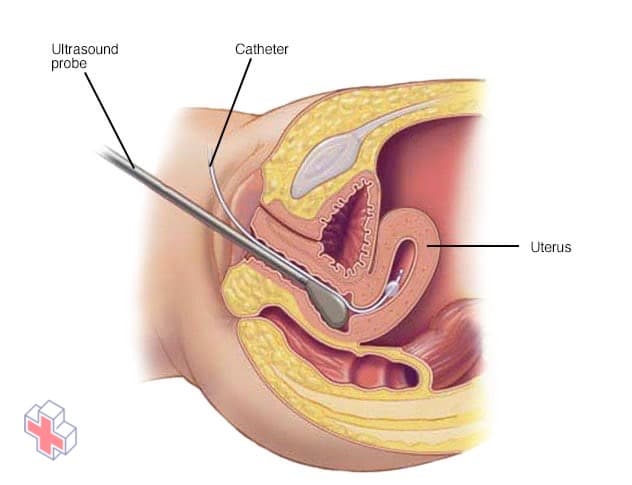
Hystérosonographie
Pendant l’hystérosonographie (his-tur-o-suh-NOG-ruh-fee), votre médecin utilise un tube fin et flexible (cathéter) pour injecter de l’eau salée (sérum physiologique) dans la partie creuse de votre utérus. À l’aide d’une sonde à ultrasons, votre médecin obtient des images de l’intérieur de votre utérus et vérifie la présence d’éventuelles irrégularités.
La fertilité des femmes repose sur la libération d’ovules sains par les ovaires. L’appareil reproducteur doit permettre à un ovule de passer dans les trompes de Fallope et de se joindre aux spermatozoïdes pour la fécondation. L’ovule fécondé doit voyager jusqu’à l’utérus et s’implanter dans la muqueuse. Les tests d’infertilité féminine tentent de déterminer si l’un de ces processus est altéré.
Vous pouvez subir un examen physique général, y compris un examen gynécologique régulier. Les tests de fertilité spécifiques peuvent inclure :
- Test d’ovulation. Un test sanguin mesure les niveaux d’hormones pour déterminer si vous ovulez.
- Hystérosalpingographie. L’hystérosalpingographie (his-tur-o-sal-ping-GOG-ruh-fee) évalue l’état de votre utérus et de vos trompes de Fallope et recherche des blocages ou d’autres problèmes. Un produit de contraste est injecté dans votre utérus, et une radiographie est réalisée pour déterminer si la cavité est normale et pour voir si le liquide s’écoule de vos trompes de Fallope.
- Test de réserve ovarienne. Ce test permet de déterminer la quantité d’ovules disponibles pour l’ovulation. Cette approche commence souvent par un test hormonal au début du cycle menstruel.
- Autres tests hormonaux. D’autres tests hormonaux vérifient les niveaux d’hormones ovulatoires, ainsi que les hormones hypophysaires qui contrôlent les processus reproductifs.
- Tests d’imagerie. L’échographie pelvienne recherche une maladie utérine ou ovarienne. Parfois, une sonohystérographie, également appelée sonogramme à perfusion saline, est utilisée pour voir les détails à l’intérieur de l’utérus qui ne sont pas visibles lors d’une échographie ordinaire.
En fonction de votre situation, vos tests peuvent rarement inclure :
- Hystéroscopie. En fonction de vos symptômes, votre médecin peut demander une hystéroscopie pour rechercher une maladie utérine. Au cours de cette procédure, votre médecin insère un dispositif fin et lumineux dans votre utérus par le col de l’utérus afin de visualiser toute anomalie potentielle.
- Laparoscopie. Cette chirurgie peu invasive consiste à faire une petite incision sous votre nombril et à insérer un mince dispositif de visualisation pour examiner vos trompes de Fallope, vos ovaires et votre utérus. Une laparoscopie peut identifier une endométriose, des cicatrices, des blocages ou des irrégularités des trompes de Fallope, ainsi que des problèmes au niveau des ovaires et de l’utérus.
Tout le monde n’a pas besoin de passer tous, ou même plusieurs, de ces tests avant de trouver la cause de l’infertilité. C’est vous et votre médecin qui déciderez quels tests vous passerez et à quel moment.
Traitement
Le traitement de l’infertilité dépend de :
- La cause de l’infertilité
- Depuis combien de temps vous êtes infertile
- Votre âge et celui de votre partenaire
- Les préférences personnelles
Certaines causes d’infertilité ne peuvent pas être corrigées.
Dans les cas où la grossesse spontanée ne se produit pas, les couples peuvent souvent encore obtenir une grossesse grâce à l’utilisation de techniques de reproduction assistée. Le traitement de l’infertilité peut impliquer des engagements financiers, physiques, psychologiques et temporels importants.
Traitement pour les hommes
Le traitement des hommes pour des problèmes sexuels généraux ou un manque de sperme sain peut inclure :
- Modification des facteurs liés au mode de vie. L’amélioration du mode de vie et de certains comportements peut augmenter les chances de grossesse, notamment l’arrêt de certains médicaments, la réduction ou l’élimination de substances nocives, l’amélioration de la fréquence et du moment des rapports sexuels, l’exercice régulier et l’optimisation d’autres facteurs qui pourraient autrement nuire à la fertilité.
- Médicaments. Certains médicaments peuvent améliorer le nombre de spermatozoïdes et la probabilité d’obtenir une grossesse réussie. Ces médicaments peuvent augmenter la fonction testiculaire, y compris la production et la qualité des spermatozoïdes.
- Chirurgie. Dans certaines conditions, la chirurgie peut être en mesure d’inverser un blocage des spermatozoïdes et de restaurer la fertilité. Dans d’autres cas, la réparation chirurgicale d’une varicocèle peut améliorer les chances globales de grossesse.
- Prélèvement de spermatozoïdes. Ces techniques permettent d’obtenir des spermatozoïdes lorsque l’éjaculation est un problème ou lorsqu’aucun spermatozoïde n’est présent dans le liquide éjaculé. Elles peuvent également être utilisées dans les cas où des techniques de reproduction assistée sont prévues et où le nombre de spermatozoïdes est faible ou anormal.
Traitement pour les femmes
Certaines femmes n’ont besoin que d’une ou deux thérapies pour améliorer leur fertilité. D’autres femmes peuvent avoir besoin de plusieurs types de traitements différents pour obtenir une grossesse.
- Stimuler l’ovulation avec des médicaments de fertilité. Les médicaments de fertilité constituent le principal traitement pour les femmes qui sont infertiles en raison de troubles de l’ovulation. Ces médicaments régulent ou induisent l’ovulation. Discutez avec votre médecin des options de médicaments de fertilité – y compris les avantages et les risques de chaque type.
- Insémination intra-utérine (IUI). Pendant l’IUI, des spermatozoïdes sains sont placés directement dans l’utérus à peu près au moment où l’ovaire libère un ou plusieurs ovules à féconder. En fonction des raisons de l’infertilité, le moment de l’IUI peut être coordonné avec votre cycle normal ou avec des médicaments de fertilité.
- Chirurgie pour rétablir la fertilité. Les problèmes utérins tels que les polypes endométriaux, une cloison utérine, le tissu cicatriciel intra-utérin et certains fibromes peuvent être traités par chirurgie hystéroscopique. L’endométriose, les adhérences pelviennes et les fibromes plus importants peuvent nécessiter une chirurgie laparoscopique ou une chirurgie avec une plus grande incision de l’abdomen.
Technologie de reproduction assistée
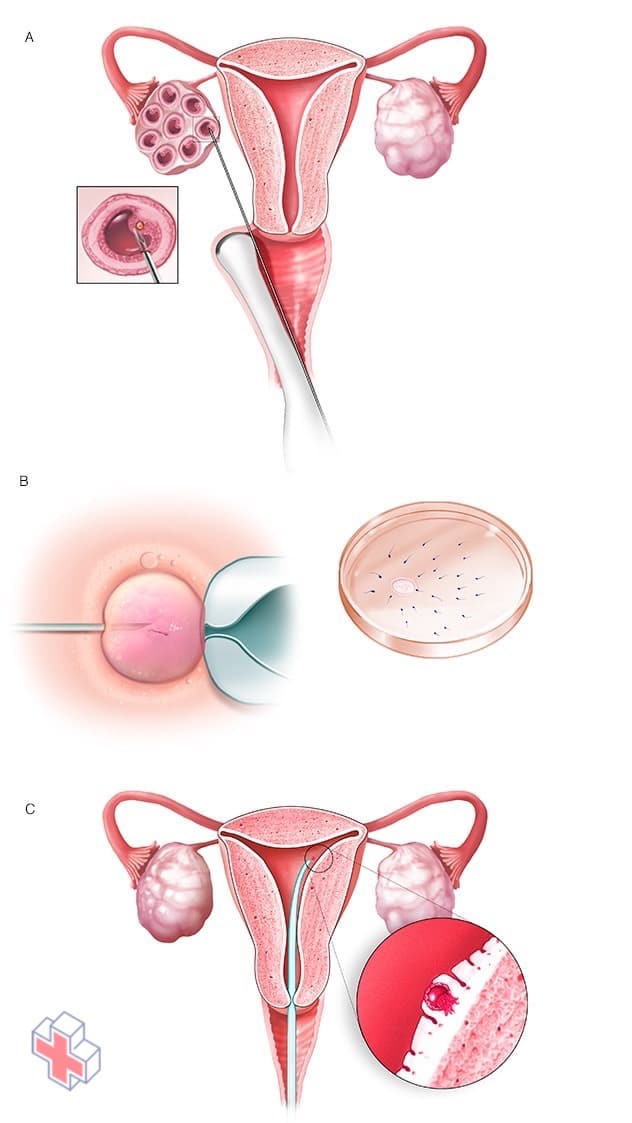
Fécondation in vitro
Au cours de la fécondation in vitro, les ovules sont prélevés dans des follicules matures situés dans un ovaire (A). Un ovule est fécondé en injectant un seul spermatozoïde dans l’ovule ou en mélangeant l’ovule avec des spermatozoïdes dans une boîte de Pétri (B). L’ovule fécondé (embryon) est transféré dans l’utérus (C).
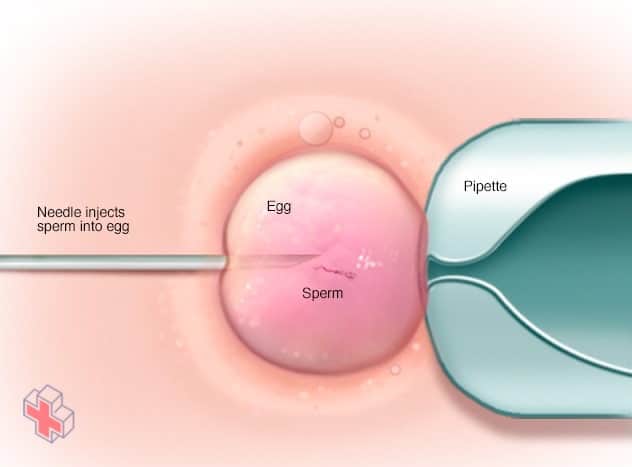
ICSI
Dans l’injection intracytoplasmique de spermatozoïdes (ICSI), un seul spermatozoïde sain est injecté directement dans chaque ovule mature. L’ICSI est souvent utilisée lorsque la qualité ou le nombre de spermatozoïdes est un problème ou si les tentatives de fécondation lors de cycles antérieurs de fécondation in vitro ont échoué.
La technologie de reproduction assistée (ART) est tout traitement de fertilité dans lequel l’ovule et le sperme sont manipulés. Il existe plusieurs types de TPA.
La fécondation in vitro (FIV) est la technique d’ART la plus courante. La FIV consiste à stimuler et à prélever plusieurs ovules matures, à les féconder avec des spermatozoïdes dans une boîte en laboratoire et à implanter les embryons dans l’utérus plusieurs jours après la fécondation.
D’autres techniques sont parfois utilisées dans un cycle de FIV, telles que :
- Injection intracytoplasmique de spermatozoïdes (ICSI). Un seul spermatozoïde sain est injecté directement dans un ovule mature. L’ICSI est souvent utilisée en cas de mauvaise qualité ou quantité de sperme, ou si les tentatives de fécondation lors de cycles de FIV antérieurs ont échoué.
- Éclosion assistée. Cette technique aide à l’implantation de l’embryon dans la muqueuse de l’utérus en ouvrant l’enveloppe extérieure de l’embryon (éclosion).
- Don d’ovules ou de sperme. La plupart des PMA sont réalisées avec les propres ovules et spermatozoïdes du couple. Toutefois, si les ovules ou les spermatozoïdes présentent de graves problèmes, vous pouvez choisir d’utiliser des ovules, des spermatozoïdes ou des embryons provenant d’un donneur connu ou anonyme.
- Porteuse gestationnelle. Les femmes qui n’ont pas d’utérus fonctionnel ou pour lesquelles la grossesse présente un risque grave pour la santé peuvent choisir la FIV en utilisant une porteuse gestationnelle. Dans ce cas, l’embryon du couple est placé dans l’utérus de la porteuse pour une grossesse.
Complications du traitement
Les complications du traitement de l’infertilité peuvent inclure :
- Grossesse multiple. La complication la plus courante du traitement de l’infertilité est une grossesse multiple – jumeaux, triplés ou plus. En général, plus le nombre de fœtus est élevé, plus le risque de travail et d’accouchement prématurés est important, ainsi que de problèmes pendant la grossesse tels que le diabète gestationnel. Les bébés nés prématurément présentent un risque accru de problèmes de santé et de développement. Parlez à votre médecin de vos préoccupations concernant une grossesse multiple avant de commencer le traitement.
- Syndrome d’hyperstimulation ovarienne (SHO). Les médicaments de fertilité destinés à induire l’ovulation peuvent provoquer un SHO, en particulier dans le cadre d’une PMA, au cours duquel les ovaires deviennent gonflés et douloureux. Les symptômes peuvent inclure de légères douleurs abdominales, des ballonnements et des nausées qui durent environ une semaine, ou plus longtemps si vous tombez enceinte. Dans de rares cas, une forme plus grave entraîne une prise de poids rapide et un essoufflement nécessitant un traitement d’urgence.
- Saignement ou infection. Comme pour toute procédure invasive, il existe un rare risque de saignement ou d’infection avec la technologie de reproduction assistée ou la chirurgie de la reproduction.
Adaptation et soutien
Faire face à l’infertilité peut être extrêmement difficile car il y a tellement d’inconnues. Le voyage peut prendre un péage émotionnel sur un couple. Les mesures suivantes peuvent vous aider à faire face à la situation :
- Soyez préparé. L’incertitude liée aux tests et aux traitements de l’infertilité peut être difficile et stressante. Demandez à votre médecin de vous expliquer les étapes, et préparez-vous à chacune d’elles.
- Fixez des limites. Décidez avant de commencer le traitement quelles procédures, et combien, sont émotionnellement et financièrement acceptables pour vous et votre partenaire. Les traitements de fertilité peuvent être coûteux et ne sont souvent pas couverts par les compagnies d’assurance, et une grossesse réussie dépend souvent de tentatives répétées.
- Envisagez d’autres options. Déterminez les alternatives – sperme ou ovule d’un donneur, porteuse gestationnelle ou adoption, ou même ne pas avoir d’enfants – le plus tôt possible dans l’évaluation de l’infertilité. Cela peut réduire l’anxiété pendant les traitements et le sentiment de désespoir si la conception ne se produit pas.
- Cherchez du soutien. Trouvez des groupes de soutien ou des services de conseil pour obtenir de l’aide avant et après le traitement, afin d’aider à supporter le processus et à atténuer le chagrin en cas d’échec du traitement.
Gérer le stress émotionnel pendant le traitement
Essayez ces stratégies pour vous aider à gérer le stress émotionnel pendant le traitement :
- Exprimez-vous. Tendre la main aux autres peut vous aider à gérer la culpabilité ou la colère.
- Restez en contact avec vos proches. Parler à votre partenaire, à votre famille et à vos amis peut être très bénéfique. Le meilleur soutien vient souvent des proches et de ceux qui sont le plus près de vous.
- Réduisez le stress. Certaines études ont montré que les couples soumis à un stress psychologique avaient de moins bons résultats avec le traitement de l’infertilité. Essayez de réduire le stress dans votre vie avant d’essayer de tomber enceinte.
- Faites de l’exercice et adoptez un régime alimentaire sain. Le maintien d’une routine d’exercice modérée et d’un régime alimentaire sain peut améliorer vos perspectives et vous permettre de rester concentré sur votre vie.
Gérer les effets émotionnels du résultat
Vous serez confronté à la possibilité de défis psychologiques, quels que soient vos résultats :
- Ne pas réussir à tomber enceinte, ou faire une fausse couche. Le stress émotionnel lié au fait de ne pas pouvoir avoir de bébé peut être dévastateur, même dans les relations les plus aimantes et les plus affectueuses.
- Le succès. Même si le traitement de fertilité réussit, il est courant d’éprouver du stress et la peur de l’échec pendant la grossesse. Si vous avez des antécédents de dépression ou de troubles anxieux, vous risquez davantage de voir ces problèmes réapparaître dans les mois qui suivent la naissance de votre enfant.
- Naissances multiples. Une grossesse réussie qui aboutit à des naissances multiples introduit des complexités médicales et la probabilité d’un stress émotionnel important pendant la grossesse et après l’accouchement.
Demandez l’aide d’un professionnel si l’impact émotionnel du résultat de vos traitements de fertilité devient trop lourd pour vous ou votre partenaire.
Préparation de votre rendez-vous
En fonction de votre âge et de vos antécédents de santé personnels, votre médecin peut recommander une évaluation médicale. Un gynécologue, un urologue ou un médecin de famille peut aider à déterminer s’il y a un problème qui nécessite un spécialiste ou une clinique qui traite les problèmes d’infertilité. Dans certains cas, vous et votre partenaire pouvez avoir besoin d’une évaluation complète de l’infertilité.
Ce que vous pouvez faire
Vous préparer pour votre premier rendez-vous :
- Fournissez des détails sur vos tentatives de tomber enceinte. Notez les détails concernant le moment où vous avez commencé à essayer de concevoir et la fréquence de vos rapports sexuels, en particulier au milieu de votre cycle – le moment de l’ovulation.
- Apportez vos principales informations médicales. Incluez toute autre condition médicale dont vous ou votre partenaire souffrez, ainsi que des informations sur toute évaluation ou traitement antérieur de l’infertilité.
- Faites une liste de tous les médicaments, vitamines, herbes ou autres suppléments que vous prenez. Indiquez les doses et la fréquence à laquelle vous les prenez.
- Dressez une liste de questions à poser à votre médecin. Énumérez d’abord les questions les plus importantes au cas où le temps viendrait à manquer.
Pour l’infertilité, voici quelques questions de base à poser à votre médecin :
- Quelles sont les raisons possibles pour lesquelles nous n’avons pas encore conçu ?
- De quels types de tests avons-nous besoin ?
- Quel traitement recommandez-vous d’essayer en premier ?
- Quels effets secondaires sont associés au traitement que vous recommandez ?
- Quelle est la probabilité de concevoir plusieurs bébés avec le traitement que vous recommandez ?
- Pendant combien de cycles allons-nous essayer ce traitement ?
- Si le premier traitement ne fonctionne pas, que recommanderez-vous d’essayer ensuite ?
- Y a-t-il des complications à long terme associées à ce traitement ou à d’autres traitements de l’infertilité ?
N’hésitez pas à demander à votre médecin de répéter certaines informations ou de poser des questions de suivi.
Ce que vous pouvez attendre de votre médecin
Soyez prêt à répondre aux questions afin d’aider votre médecin à déterminer rapidement les prochaines étapes pour établir un diagnostic et commencer les soins.
Questions pour les couples
Les questions possibles pour les couples incluent :
- Depuis combien de temps essayez-vous activement de tomber enceinte ?
- À quelle fréquence avez-vous des rapports sexuels ?
- Utilisez-vous des lubrifiants pendant les rapports sexuels ?
- L’un de vous deux fume-t-il ?
- L’un de vous deux consomme-t-il de l’alcool ou des drogues récréatives ? À quelle fréquence ?
- L’un de vous prend-il actuellement des médicaments, des compléments alimentaires ou des stéroïdes anabolisants ?
- L’un ou l’autre d’entre vous a-t-il été traité pour d’autres problèmes médicaux, y compris des infections sexuellement transmissibles ?
Questions pour les hommes
Vos médecins peuvent vous demander :
- Avez-vous des difficultés à prendre du muscle ou prenez-vous des substances pour augmenter la masse musculaire ?
- Avez-vous déjà remarqué une sensation de plénitude dans le scrotum, en particulier après être resté debout pendant de longues périodes ?
- Ressentez-vous des douleurs testiculaires ou des douleurs après l’éjaculation ?
- Avez-vous eu des problèmes sexuels, tels que des difficultés à maintenir une érection, une éjaculation trop précoce, l’impossibilité d’éjaculer ou une baisse du désir sexuel ?
- Avez-vous conçu un enfant avec l’un de vos partenaires précédents ?
- Prenez-vous régulièrement des bains chauds ou des bains de vapeur ?
Questions pour la femme
Vos médecins peuvent vous poser des questions :
- À quel âge avez-vous commencé à avoir vos règles ?
- Comment se déroulent généralement vos cycles ? Sont-ils réguliers, longs et abondants ?
- Avez-vous déjà été enceinte auparavant ?
- Avez-vous fait un graphique de vos cycles ou des tests d’ovulation ? Si oui, depuis combien de cycles ?
- Quel est votre régime alimentaire quotidien typique ?
- Faites-vous régulièrement de l’exercice ? À quel point ?

 Hernie discale
Hernie discale
Laisser un commentaire