Vue d’ensemble
Le cholestérol est une substance cireuse présente dans votre sang. Votre organisme a besoin de cholestérol pour construire des cellules saines, mais des taux élevés de cholestérol peuvent augmenter votre risque de maladie cardiaque.
En cas de cholestérol élevé, vous pouvez développer des dépôts graisseux dans vos vaisseaux sanguins. Ces dépôts finissent par grossir, rendant difficile la circulation d’une quantité suffisante de sang dans vos artères. Parfois, ces dépôts peuvent se rompre soudainement et former un caillot qui provoque une crise cardiaque ou un accident vasculaire cérébral.
L’hypercholestérolémie peut être héritée, mais elle est souvent le résultat de choix de vie malsains, ce qui la rend évitable et traitable. Une alimentation saine, un exercice régulier et parfois des médicaments peuvent aider à réduire l’hypercholestérolémie.
Symptômes
L’hypercholestérolémie ne présente aucun symptôme. Une analyse de sang est le seul moyen de détecter si vous en êtes atteint.
Quand consulter un médecin
Selon le National Heart, Lung, and Blood Institute (NHLBI), le premier dépistage du cholestérol d’une personne devrait avoir lieu entre l’âge de 9 et 11 ans, puis être répété tous les cinq ans par la suite.
Le NHLBI recommande un dépistage du cholestérol tous les un à deux ans pour les hommes âgés de 45 à 65 ans et pour les femmes âgées de 55 à 65 ans. Les personnes de plus de 65 ans devraient subir des tests de cholestérol chaque année.
Si les résultats de vos tests ne se situent pas dans les fourchettes souhaitables, votre médecin pourrait recommander des mesures plus fréquentes. Votre médecin pourrait également suggérer des tests plus fréquents si vous avez des antécédents familiaux d’hypercholestérolémie, de maladies cardiaques ou d’autres facteurs de risque, tels que le diabète ou l’hypertension artérielle.
Causes
Le cholestérol est transporté dans votre sang, attaché à des protéines. Cette combinaison de protéines et de cholestérol s’appelle une lipoprotéine. Il existe différents types de cholestérol, en fonction de ce que la lipoprotéine transporte. Ce sont :
- Lipoprotéine de basse densité (LDL). Le LDL, le « mauvais » cholestérol, transporte les particules de cholestérol dans tout votre organisme. Le cholestérol LDL s’accumule dans les parois de vos artères, les rendant dures et étroites.
- Lipoprotéine de haute densité (HDL). Le HDL, le « bon » cholestérol, ramasse l’excès de cholestérol et le ramène à votre foie.
Un profil lipidique mesure aussi généralement les triglycérides, un type de graisse dans le sang. Un taux élevé de triglycérides peut également augmenter votre risque de maladie cardiaque.
Des facteurs que vous pouvez contrôler – comme l’inactivité, l’obésité et une alimentation malsaine – contribuent à des taux de cholestérol et de triglycérides nocifs. Des facteurs indépendants de votre volonté peuvent également jouer un rôle. Par exemple, votre constitution génétique peut rendre plus difficile pour votre organisme l’élimination du cholestérol LDL de votre sang ou sa décomposition dans le foie.
Les conditions médicales qui peuvent causer des taux de cholestérol malsains comprennent :
- Maladie rénale chronique
- Diabète
- VIH/SIDA
- Hypothyroïdie
- Lupus
Les taux de cholestérol peuvent également être aggravés par certains types de médicaments que vous pouvez prendre pour d’autres problèmes de santé, tels que :
- Acné
- Cancer
- Hypertension artérielle
- VIH/SIDA
- Rythmes cardiaques irréguliers
- Greffes d’organes
Facteurs de risque
Les facteurs qui peuvent augmenter votre risque d’avoir un taux de cholestérol malsain sont les suivants :
- Mauvaise alimentation. Manger trop de graisses saturées ou de graisses trans peut entraîner des taux de cholestérol malsains. Les graisses saturées se trouvent dans les morceaux de viande gras et les produits laitiers entiers. Les graisses trans se trouvent souvent dans les snacks ou les desserts emballés.
- L’obésité. Un indice de masse corporelle (IMC) de 30 ou plus vous expose à un risque d’hypercholestérolémie.
- Le manque d’exercice. L’exercice contribue à augmenter le taux de HDL, le « bon » cholestérol, dans votre organisme.
- Le tabagisme. Le tabagisme peut réduire votre taux de HDL, le « bon » cholestérol.
- L’alcool. Boire trop d’alcool peut augmenter votre taux de cholestérol total.
- L’âge. Même les jeunes enfants peuvent avoir un mauvais cholestérol, mais c’est beaucoup plus fréquent chez les personnes de plus de 40 ans. À mesure que vous vieillissez, votre foie devient moins capable d’éliminer le cholestérol LDL.
Complications
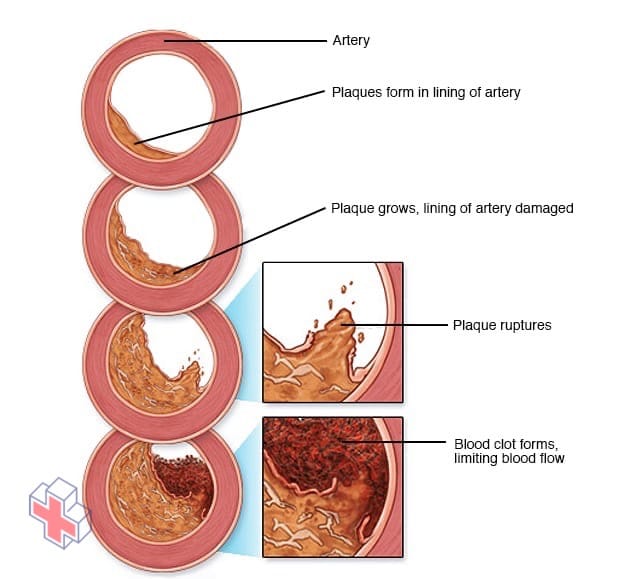
Développement de l’athérosclérose
Si vous avez trop de particules de cholestérol dans votre sang, le cholestérol peut s’accumuler sur les parois de vos artères. Des dépôts appelés plaques peuvent finir par se former. Ces dépôts peuvent rétrécir – ou bloquer – vos artères. Ces plaques peuvent également éclater, entraînant la formation d’un caillot de sang.
Un taux élevé de cholestérol peut provoquer une accumulation dangereuse de cholestérol et d’autres dépôts sur les parois de vos artères (athérosclérose). Ces dépôts (plaques) peuvent réduire le flux sanguin dans vos artères, ce qui peut entraîner des complications, telles que :
- Douleurs thoraciques. Si les artères qui alimentent votre cœur en sang (artères coronaires) sont touchées, vous pouvez avoir des douleurs thoraciques (angine de poitrine) et d’autres symptômes de la maladie coronarienne.
- Crise cardiaque. Si les plaques se déchirent ou se rompent, un caillot de sang peut se former au niveau du site de rupture de la plaque – bloquant la circulation du sang ou se libérant et bouchant une artère en aval. Si le flux sanguin vers une partie de votre cœur s’arrête, vous aurez une crise cardiaque.
- Accident vasculaire cérébral. Semblable à la crise cardiaque, l’accident vasculaire cérébral survient lorsqu’un caillot sanguin bloque la circulation sanguine dans une partie de votre cerveau.
Prévention
Les mêmes changements de mode de vie sains pour le cœur qui peuvent réduire votre cholestérol peuvent vous aider à prévenir l’hypercholestérolémie en premier lieu. Pour aider à prévenir l’hypercholestérolémie, vous pouvez :
- Adoptez un régime pauvre en sel qui met l’accent sur les fruits, les légumes et les céréales complètes
- Limitez la quantité de graisses animales et utilisez les bonnes graisses avec modération
- Perdez les kilos en trop et maintenez un poids santé
- Arrêtez de fumer
- Faites de l’exercice la plupart des jours de la semaine pendant au moins 30 minutes
- Buvez de l’alcool avec modération, voire pas du tout
- Gérer le stress
Diagnostic
Une analyse de sang pour vérifier le taux de cholestérol – appelée panel lipidique ou profil lipidique – rapporte généralement :
- Cholestérol total
- Cholestérol LDL
- Cholestérol HDL
- Triglycérides – un type de graisse dans le sang
En général, vous devez être à jeun, c’est-à-dire ne consommer aucune nourriture ni aucun liquide autre que de l’eau, pendant neuf à douze heures avant le test. Certains tests de cholestérol ne nécessitent pas de jeûne, suivez donc les instructions de votre médecin.
Interpréter les chiffres
Aux États-Unis, le taux de cholestérol est mesuré en milligrammes (mg) de cholestérol par décilitre (dL) de sang. Au Canada et dans de nombreux pays européens, le taux de cholestérol est mesuré en millimoles par litre (mmol/L). Pour interpréter les résultats de votre test, utilisez ces directives générales.
Cholestérol total (États-Unis et certains autres pays)
Cholestérol total* (Canada et la plupart des pays européens)
Résultats
*Les directives canadiennes et européennes diffèrent légèrement des directives américaines. Ces conversions sont basées sur les lignes directrices américaines.
Inférieur à 200 mg/dL
Inférieur à 5,2 mmol/L
Souhaitable
200-239 mg/dL
5.2-6,2 mmol/L
Limite supérieure
240 mg/dL et plus
Plus de 6,2 mmol/L
Élevé
Cholestérol LDL (États-Unis et certains autres pays)
Cholestérol LDL* (Canada et la plupart des pays européens)
Résultats
*Les directives canadiennes et européennes diffèrent légèrement des directives américaines. Ces conversions sont basées sur les directives américaines.
Inférieur à 70 mg/dL
Inférieur à 1,8 mmol/L
La meilleure solution pour les personnes souffrant d’une maladie coronarienne – y compris des antécédents de crise cardiaque, d’angine de poitrine, de stents ou de pontage coronarien.
Inférieur à 100 mg/dL
Inférieur à 2,6 mmol/L
Optimal pour les personnes présentant un risque de maladie coronarienne ou souffrant de diabète. Presque optimale pour les personnes atteintes d’une maladie coronarienne non compliquée.
100-129 mg/dL
2.6-3,3 mmol/L
Quasi optimale en l’absence de maladie coronarienne. Élevé s’il y a une maladie coronarienne.
130-159 mg/dL
3.4-4,1 mmol/L
Limite haute en l’absence de maladie coronarienne. Élevée en cas de maladie coronarienne.
160-189 mg/dL
4.1-4,9 mmol/L
Élevée en l’absence de maladie coronarienne. Très élevé en cas de maladie coronarienne.
190 mg/dL et plus
Au-dessus de 4,9 mmol/L
Très élevé, représentant probablement une condition génétique.
Cholestérol HDL (États-Unis et certains autres pays)
Cholestérol HDL* (Canada et la plupart des pays européens)
Résultats
*Les directives canadiennes et européennes diffèrent légèrement des directives américaines. Ces conversions sont basées sur les lignes directrices américaines.
Inférieur à 40 mg/dL (hommes)
Inférieur à 1,0 mmol/L (hommes)
Mauvais
Inférieur à 50 mg/dL (femmes)
Inférieur à 1,3 mmol/L (femmes)
40-59 mg/dL (hommes)
1.0-1,5 mmol/L (hommes)
Meilleur
50-59 mg/dL (femmes)
1.3-1,5 mmol/L (femmes)
60 mg/dL et plus
Au-dessus de 1,5 mmol/L
Le meilleur
Triglycérides (États-Unis et certains autres pays)
Triglycérides* (Canada et la plupart des pays européens)
Résultats
*Les directives canadiennes et européennes diffèrent légèrement des directives américaines. Ces conversions sont basées sur les directives américaines.
Inférieur à 150 mg/dL
Inférieur à 1,7 mmol/L
Souhaitable
150-199 mg/dL
1.7-2,2 mmol/L
Limite supérieure
200-499 mg/dL
2.3-5.6 mmol/L
Élevé
500 mg/dL et plus
Plus de 5,6 mmol/L
Très élevé
Les enfants et le dépistage du cholestérol
Pour la plupart des enfants, le National Heart, Lung, and Blood Institute recommande un test de dépistage du cholestérol entre l’âge de 9 et 11 ans, puis de le répéter tous les cinq ans par la suite.
Si votre enfant a des antécédents familiaux de maladie cardiaque à apparition précoce ou des antécédents personnels d’obésité ou de diabète, votre médecin peut recommander un test de cholestérol plus précoce ou plus fréquent.
Traitement
Les changements de mode de vie tels que l’exercice et une alimentation saine constituent la première ligne de défense contre l’hypercholestérolémie. Toutefois, si vous avez effectué ces importants changements de mode de vie et que votre taux de cholestérol reste élevé, votre médecin pourrait vous recommander des médicaments.
Le choix du médicament ou de l’association de médicaments dépend de divers facteurs, dont vos facteurs de risque personnels, votre âge, votre état de santé et les effets secondaires possibles des médicaments. Les choix courants comprennent :
- Statines. Les statines bloquent une substance dont votre foie a besoin pour fabriquer du cholestérol. Cela amène votre foie à éliminer le cholestérol de votre sang. Les choix incluent l’atorvastatine (Lipitor), la fluvastatine (Lescol), la lovastatine (Altoprev), la pitavastatine (Livalo), la pravastatine (Pravachol), la rosuvastatine (Crestor) et la simvastatine (Zocor).
- Inhibiteurs de l’absorption du cholestérol. Votre intestin grêle absorbe le cholestérol de votre alimentation et le libère dans votre circulation sanguine. Le médicament ézétimibe (Zetia) aide à réduire le cholestérol sanguin en limitant l’absorption du cholestérol alimentaire. L’ézétimibe peut être utilisé avec un médicament de type statine.
- L’acide bempédoïque. Ce médicament plus récent fonctionne à peu près de la même manière que les statines, mais il est moins susceptible de provoquer des douleurs musculaires. L’ajout d’acide bempédoïque (Nexletol) à une dose maximale de statine peut aider à réduire considérablement le LDL. Une pilule combinée contenant à la fois de l’acide bempédoïque et de l’ézétimibe (Nexlizet) est également disponible.
- Résines liant les acides biliaires. Votre foie utilise le cholestérol pour fabriquer des acides biliaires, une substance nécessaire à la digestion. Les médicaments cholestyramine (Prevalite), colesevelam (Welchol) et colestipol (Colestid) réduisent indirectement le cholestérol en se liant aux acides biliaires. Cela incite votre foie à utiliser l’excès de cholestérol pour fabriquer davantage d’acides biliaires, ce qui réduit le taux de cholestérol dans votre sang.
- Inhibiteurs de PCSK9. Ces médicaments peuvent aider le foie à absorber davantage de cholestérol LDL, ce qui réduit la quantité de cholestérol circulant dans votre sang. L’alirocumab (Praluent) et l’évolocumab (Repatha) peuvent être utilisés pour les personnes atteintes d’une maladie génétique qui entraîne des taux très élevés de LDL ou pour les personnes ayant des antécédents de maladie coronarienne et qui présentent une intolérance aux statines ou à d’autres médicaments contre le cholestérol. Ils sont injectés sous la peau toutes les quelques semaines et sont coûteux.
Médicaments pour les triglycérides élevés
Si vous avez également des triglycérides élevés, votre médecin peut vous prescrire :
- Fibrates. Les médicaments fénofibrate (Tricor, Fenoglide, autres) et gemfibrozil (Lopid) réduisent la production par votre foie de cholestérol à lipoprotéines de très basse densité (VLDL) et accélèrent l’élimination des triglycérides de votre sang. Le cholestérol VLDL contient principalement des triglycérides. L’utilisation de fibrates avec une statine peut augmenter le risque d’effets secondaires de la statine.
- Niacine. La niacine limite la capacité de votre foie à produire du cholestérol LDL et VLDL. Mais la niacine n’apporte pas d’avantages supplémentaires par rapport aux statines. La niacine a également été liée à des lésions hépatiques et à des accidents vasculaires cérébraux, de sorte que la plupart des médecins ne la recommandent plus que pour les personnes qui ne peuvent pas prendre de statines.
- Les suppléments d’acides gras oméga-3. Les suppléments d’acides gras oméga-3 peuvent contribuer à réduire vos triglycérides. Ils sont disponibles sur ordonnance ou en vente libre. Si vous choisissez de prendre des suppléments en vente libre, obtenez l’accord de votre médecin. Les suppléments d’acides gras oméga-3 pourraient affecter les autres médicaments que vous prenez.
La tolérance varie
La tolérance aux médicaments varie d’une personne à l’autre. Les effets secondaires courants des statines sont des douleurs et des lésions musculaires, des pertes de mémoire et une confusion réversibles, ainsi qu’une élévation de la glycémie. Si vous décidez de prendre un médicament contre le cholestérol, votre médecin pourrait vous recommander de procéder à des tests de la fonction hépatique pour surveiller l’effet du médicament sur votre foie.
Les enfants et le traitement du cholestérol
Le régime alimentaire et l’exercice physique constituent le meilleur traitement initial pour les enfants âgés de 2 ans et plus qui ont un taux de cholestérol élevé ou qui sont obèses. Les enfants âgés de 10 ans et plus qui présentent un taux de cholestérol extrêmement élevé peuvent se voir prescrire des médicaments hypocholestérolémiants, tels que les statines.
Mode de vie et remèdes maison
Les changements de mode de vie sont essentiels pour améliorer votre taux de cholestérol.
- Perdez les kilos en trop. Perdre du poids peut aider à réduire le cholestérol.
- Adoptez un régime alimentaire sain pour le cœur. Privilégiez les aliments d’origine végétale, notamment les fruits, les légumes et les céréales complètes. Limitez les graisses saturées et les graisses trans. Les graisses monoinsaturées, que l’on trouve dans les huiles d’olive et de canola, sont une option plus saine. Les avocats, les noix et les poissons gras sont d’autres sources de graisses saines.
- Faites régulièrement de l’exercice. Avec l’accord de votre médecin, passez à au moins 30 minutes d’exercice d’intensité modérée cinq fois par semaine.
- Ne fumez pas. Si vous fumez, trouvez un moyen d’arrêter.
Préparation de votre rendez-vous
Si vous êtes un adulte qui n’a pas fait contrôler régulièrement son taux de cholestérol, prenez rendez-vous avec votre médecin. Voici quelques informations pour vous aider à vous préparer à votre rendez-vous.
Ce que vous pouvez faire
Lorsque vous prenez rendez-vous, demandez s’il y a quelque chose que vous devez faire à l’avance. Pour un test de cholestérol, vous devrez probablement éviter de manger ou de boire autre chose que de l’eau pendant neuf à douze heures avant la prise de sang.
Faites une liste de :
- Vos symptômes, le cas échéant
- Desinformations personnelles clés, notamment des antécédents familiaux d’hypercholestérolémie, de coronaropathie, d’accident vasculaire cérébral, d’hypertension ou de diabète
- Tous les médicaments, vitamines ou compléments que vous prenez, y compris les doses
- Questions à poser à votre médecin
Pour un taux de cholestérol élevé, voici quelques questions de base à poser à votre médecin :
- De quels tests ai-je besoin ?
- Quel est le meilleur traitement ?
- À quelle fréquence dois-je faire un test de cholestérol ?
- Existe-t-il des brochures ou d’autres documents imprimés que je peux avoir ? Quels sont les sites Web que vous recommandez ?
N’hésitez pas à poser d’autres questions.
Ce que vous pouvez attendre de votre médecin
Votre médecin est susceptible de vous poser un certain nombre de questions, telles que :
- Quel est votre régime alimentaire ?
- Faites-vous beaucoup d’exercice ?
- Quelle quantité d’alcool consommez-vous ?
- Fumez-vous ? Êtes-vous ou avez-vous été en contact avec d’autres fumeurs ?
- À quand remonte votre dernier test de cholestérol ? Quels en étaient les résultats ?

 Hypertrophie cardiaque
Hypertrophie cardiaque
Laisser un commentaire