Vue d’ensemble
L’herpès génital est une infection sexuellement transmissible courante causée par le virus de l’herpès simplex (HSV). Le contact sexuel est le principal mode de propagation du virus. Après l’infection initiale, le virus reste en sommeil dans votre organisme et peut se réactiver plusieurs fois par an.
L’herpès génital peut provoquer des douleurs, des démangeaisons et des lésions dans votre zone génitale. Mais vous pouvez ne présenter aucun signe ou symptôme d’herpès génital. En cas d’infection, vous pouvez être contagieux même si vous n’avez pas de lésions visibles.
Il n’existe aucun remède contre l’herpès génital, mais des médicaments peuvent soulager les symptômes et réduire le risque d’infecter d’autres personnes. Les préservatifs peuvent également aider à prévenir la propagation d’une infection d’herpès génital.
Symptômes
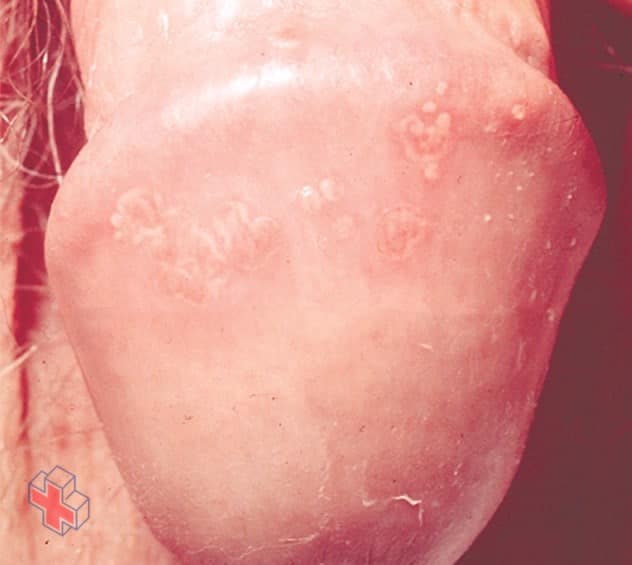
Herpès génital
Les lésions associées à l’herpès génital peuvent être de petites bosses rouges, des cloques ou des plaies ouvertes. Des croûtes finissent par se former et les lésions guérissent, mais elles ont tendance à réapparaître.
La plupart des personnes infectées par le HSV ne le savent pas parce qu’elles ne présentent aucun signe ou symptôme ou parce que leurs signes et symptômes sont très légers.
Lorsqu’ils sont présents, les symptômes peuvent commencer environ deux à douze jours après l’exposition au virus. Si vous présentez des symptômes de l’herpès génital, ils peuvent inclure :
- Douleur ou démangeaisons. Vous pouvez ressentir une douleur et une sensibilité dans votre zone génitale jusqu’à ce que l’infection disparaisse.
- Petites bosses rouges ou petites cloques blanches. Celles-ci peuvent apparaître de quelques jours à quelques semaines après l’infection.
- Ulcères. Ceux-ci peuvent se former lorsque les cloques se rompent et suintent ou saignent. Les ulcères peuvent rendre la miction douloureuse.
- Croûtes. La peau se recroqueville et forme des croûtes à mesure que les ulcères guérissent.
Lors d’une première poussée, vous pouvez présenter des signes et des symptômes semblables à ceux de la grippe, tels que des ganglions lymphatiques enflés dans l’aine, des maux de tête, des douleurs musculaires et de la fièvre.
Différences dans la localisation des symptômes
Les plaies apparaissent à l’endroit où l’infection a pénétré dans votre corps. Vous pouvez propager l’infection en touchant une plaie puis en frottant ou en grattant une autre partie de votre corps, y compris vos yeux.
Les hommes et les femmes peuvent développer des plaies sur le :
- Fesses et cuisses
- Anus
- Bouche
- Uréthre (le tube qui permet à l’urine de s’écouler de la vessie vers l’extérieur)
Les femmes peuvent également développer des lésions dans ou sur le :
- Zone vaginale
- Organes génitaux externes
- Col de l’utérus
Les hommes peuvent également développer des lésions dans ou sur le :
- Pénis
- Scrotum
Les récidives sont fréquentes
L’herpès génital est différent pour chaque personne. Les signes et les symptômes peuvent se répéter, de façon intermittente, pendant des années. Certaines personnes connaissent de nombreux épisodes chaque année. Pour de nombreuses personnes, cependant, les poussées sont moins fréquentes au fil du temps.
Pendant une récurrence, peu avant l’apparition des lésions, vous pouvez ressentir :
- Brûlures, picotements et démangeaisons à l’endroit où l’infection a pénétré dans votre corps
- Douleur dans le bas du dos, les fesses et les jambes
Cependant, les récurrences sont généralement moins douloureuses que la poussée initiale, et les lésions guérissent généralement plus rapidement.
Quand consulter un médecin
Si vous pensez avoir l’herpès génital – ou toute autre infection sexuellement transmissible – consultez votre médecin.
Causes
Deux types d’infections par le virus herpès simplex peuvent provoquer l’herpès génital :
- HSV-1. Il s’agit du type qui provoque généralement des feux sauvages ou des boutons de fièvre autour de la bouche. Le HSV-1 se transmet souvent par contact de peau à peau, bien qu’il puisse être transmis à votre zone génitale lors de rapports sexuels oraux. Les récidives sont beaucoup moins fréquentes qu’en cas d’infection par le HSV-2.
- HSV-2. Il s’agit du type qui cause couramment l’herpès génital. Le virus se propage par contact sexuel et par contact de peau à peau. Le HSV-2 est très courant et très contagieux, que vous ayez ou non une plaie ouverte.
Comme le virus meurt rapidement à l’extérieur du corps, il est presque impossible de contracter l’infection par contact avec des toilettes, des serviettes ou d’autres objets utilisés par une personne infectée.
Facteurs de risque
Votre risque d’être infecté par l’herpès génital peut augmenter si vous :
- Vous êtes une femme. Les femmes sont plus susceptibles d’avoir l’herpès génital que les hommes. Le virus se transmet sexuellement plus facilement d’un homme à une femme que d’une femme à un homme.
- Vous avez plusieurs partenaires sexuels. Chaque partenaire sexuel supplémentaire augmente votre risque d’être exposé au virus qui cause l’herpès génital.
Complications
Les complications associées à l’herpès génital peuvent inclure :
- Autres infections sexuellement transmissibles. Avoir des lésions génitales augmente votre risque de transmettre ou de contracter d’autres infections sexuellement transmissibles, y compris le sida.
- Infection du nouveau-né. Les bébés nés de mères infectées peuvent être exposés au virus pendant le processus d’accouchement. Cela peut entraîner des lésions cérébrales, la cécité ou la mort du nouveau-né.
- Problèmes de vessie. Dans certains cas, les lésions associées à l’herpès génital peuvent provoquer une inflammation autour du tube qui achemine l’urine de votre vessie vers le monde extérieur (urètre). Le gonflement peut fermer l’urètre pendant plusieurs jours, nécessitant l’insertion d’un cathéter pour drainer votre vessie.
- Méningite. Dans de rares cas, l’infection par le HSV entraîne une inflammation des membranes et du liquide céphalo-rachidien entourant votre cerveau et votre moelle épinière.
- Inflammation rectale (proctite). L’herpès génital peut entraîner une inflammation de la muqueuse du rectum, en particulier chez les hommes ayant des rapports sexuels avec des hommes.
Prévention
Les suggestions pour prévenir l’herpès génital sont les mêmes que celles pour prévenir les autres infections sexuellement transmissibles : Abstenez-vous de toute activité sexuelle ou limitez les contacts sexuels à une seule personne qui n’est pas infectée. Sinon, vous pouvez :
- Utilisez, ou demandez à votre partenaire d’utiliser, un préservatif en latex lors de chaque contact sexuel
- Évitez les rapports sexuels si l’un des partenaires a une poussée d’herpès dans la zone génitale ou ailleurs
Précautions en cas de grossesse
Si vous êtes enceinte et que vous savez que vous avez l’herpès génital, dites-le à votre médecin. Si vous pensez avoir l’herpès génital, demandez à faire un test de dépistage.
Votre médecin peut vous recommander de commencer à prendre des médicaments antiviraux contre l’herpès en fin de grossesse pour tenter de prévenir une poussée au moment de l’accouchement. Si vous avez une poussée au moment de l’accouchement, votre médecin vous suggérera probablement une césarienne pour réduire le risque de transmettre le virus à votre bébé.
Diagnostic
Votre médecin peut généralement diagnostiquer l’herpès génital sur la base d’un examen physique et des résultats de certains tests de laboratoire :
- Culture virale. Ce test consiste à prélever un échantillon de tissu ou à gratter les lésions pour les examiner en laboratoire.
- Test de réaction en chaîne par polymérase (PCR). La PCR est utilisée pour copier votre ADN à partir d’un échantillon de votre sang, du tissu d’une plaie ou du liquide céphalorachidien. L’ADN peut ensuite être testé pour établir la présence du HSV et déterminer quel type de HSV vous avez.
- Test sanguin. Ce test analyse un échantillon de votre sang pour détecter la présence d’anticorps anti-HSV afin de déceler une infection herpétique passée.
Traitement
Il n’existe aucun traitement pour l’herpès génital. Un traitement avec des médicaments antiviraux sur ordonnance peut :
- Aide les lésions à guérir plus rapidement lors d’une première poussée
- Diminuer la sévérité et la durée des symptômes lors des poussées récurrentes
- Réduire la fréquence des récidives
- Minimiser le risque de transmission du virus de l’herpès à une autre personne
Les médicaments antiviraux utilisés pour l’herpès génital comprennent :
- Acyclovir (Zovirax)
- Valacyclovir (Valtrex)
Votre médecin peut vous recommander de prendre le médicament uniquement lorsque vous présentez les symptômes d’une poussée ou de prendre un certain médicament tous les jours, même si vous ne présentez aucun signe de poussée. Ces médicaments sont généralement bien tolérés, avec peu d’effets secondaires.
Adaptation et soutien
Découvrir que vous avez l’herpès génital peut provoquer de la gêne, de la honte et de la colère, entre autres émotions. Vous pouvez avoir des soupçons ou du ressentiment à l’égard de votre partenaire si vous pensez qu’il ou elle vous a « donné » l’infection. Ou vous pouvez craindre d’être rejeté par votre partenaire actuel ou vos futurs partenaires.
Ce que vous ressentez est normal. Voici des moyens sains de faire face à l’herpès génital :
- Communiquez avec votre partenaire. Soyez ouvert et honnête quant à vos sentiments. Faites confiance à votre partenaire et croyez ce qu’il ou elle vous dit. N’attribuez pas de blâme. L’herpès génital peut rester dormant dans votre corps pendant des années, il est donc souvent difficile de déterminer quand vous avez été infecté.
- Informez-vous. Parlez à votre médecin ou à un conseiller pour apprendre à vivre avec cette maladie et à minimiser les risques d’infecter d’autres personnes. Renseignez-vous sur vos options de traitement et sur la façon de gérer les épidémies.
- Rejoignez un groupe de soutien. Recherchez un groupe dans votre région ou en ligne pour pouvoir parler de vos sentiments et apprendre des expériences des autres.
Préparer votre rendez-vous
Si vous pensez avoir l’herpès génital ou une autre infection sexuellement transmissible, prenez rendez-vous avec votre médecin traitant ou votre gynécologue.
Ce que vous pouvez faire
Avant votre rendez-vous, vous pouvez noter les réponses aux questions suivantes :
- Quels sont vos symptômes ? Quand ont-ils commencé ?
- Avez-vous un nouveau partenaire sexuel ou des partenaires multiples ?
- Avez-vous déjà été diagnostiqué avec une infection sexuellement transmissible ?
- Utilisez-vous régulièrement des préservatifs ?
- Quels médicaments ou suppléments prenez-vous régulièrement ?
Voici quelques questions de base à poser à votre médecin :
- De quels tests ai-je besoin ?
- Devrais-je être testé pour d’autres infections sexuellement transmissibles ?
- Mon partenaire doit-il être testé ?
- Dois-je m’abstenir de toute activité sexuelle pendant le traitement ?
- Comment puis-je éviter d’infecter mon partenaire ?
Ce que vous pouvez attendre de votre médecin
Votre médecin est susceptible de vous poser un certain nombre de questions, telles que :
- Avez-vous des douleurs pelviennes ?
- Avez-vous des douleurs en urinant ?
- Avez-vous des lésions ou des pertes inhabituelles ?

 Dispositif d’assistance ventriculaire (DAV)
Dispositif d’assistance ventriculaire (DAV)
Laisser un commentaire