Vue d’ensemble
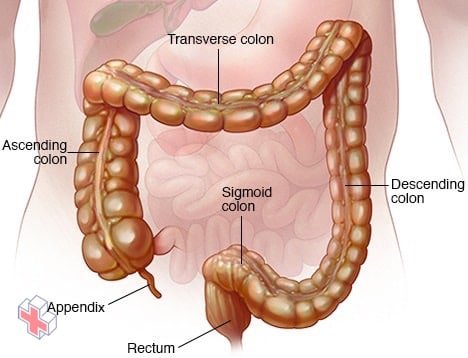
Le côlon et le rectum
Le côlon, également appelé gros intestin, est un long organe en forme de tube situé dans votre abdomen. Le côlon transporte les déchets qui doivent être expulsés du corps.
Blog sur la gastroentérologie et la chirurgie gastro-intestinale
Connectez-vous avec d’autres personnes et suivez les dernières avancées dans le traitement de la maladie de Crohn et de la colite ulcéreuse.
La colite ulcéreuse est une maladie inflammatoire de l’intestin (MII) qui provoque une inflammation et des ulcères (plaies) dans votre tube digestif. La colite ulcéreuse affecte la paroi la plus interne de votre gros intestin (côlon) et de votre rectum. Les symptômes se développent généralement au fil du temps, plutôt que soudainement.
La colite ulcéreuse peut être débilitante et peut parfois entraîner des complications potentiellement mortelles. Bien qu’il n’existe pas de remède connu, le traitement peut réduire considérablement les signes et les symptômes de la maladie et entraîner une rémission à long terme.
Symptômes
Les symptômes de la colite ulcéreuse peuvent varier, en fonction de la gravité de l’inflammation et de l’endroit où elle se produit. Les signes et les symptômes peuvent inclure :
- Diarrhée, souvent avec du sang ou du pus
- Douleurs et crampes abdominales
- Douleur rectale
- Saignement rectal – émission d’une petite quantité de sang avec les selles
- Urgence à déféquer
- Incapacité à déféquer malgré l’urgence
- Perte de poids
- Fatigue
- Fièvre
- Chez les enfants, retard de croissance
La plupart des personnes atteintes de colite ulcéreuse présentent des symptômes légers à modérés. L’évolution de la colite ulcéreuse peut varier, certaines personnes ayant de longues périodes de rémission.
Types
Les médecins classent souvent la colite ulcéreuse en fonction de sa localisation. Les types de colite ulcéreuse comprennent :
- Proctite ulcéreuse. L’inflammation est confinée à la zone la plus proche de l’anus (rectum), et les saignements rectaux peuvent être le seul signe de la maladie.
- Proctosigmoïdite. L’inflammation concerne le rectum et le côlon sigmoïde – l’extrémité inférieure du côlon. Les signes et les symptômes comprennent une diarrhée sanglante, des crampes et des douleurs abdominales, ainsi qu’une incapacité à bouger les intestins malgré l’envie de le faire (ténesme).
- Colite du côté gauche. L’inflammation s’étend du rectum jusqu’au côlon sigmoïde et descendant. Les signes et symptômes comprennent une diarrhée sanglante, des crampes et des douleurs abdominales du côté gauche, et une envie pressante de déféquer.
- Pancolite. Ce type affecte souvent l’ensemble du côlon et provoque des épisodes de diarrhée sanglante qui peuvent être sévères, des crampes et des douleurs abdominales, de la fatigue et une perte de poids importante.
Quand consulter un médecin
Consultez votre médecin si vous constatez un changement persistant dans vos habitudes intestinales ou si vous présentez des signes et des symptômes tels que :
- Douleurs abdominales
- Présence de sang dans les selles
- Diarrhée continue qui ne répond pas aux médicaments en vente libre
- Diarrhée qui vous réveille du sommeil
- Une fièvre inexpliquée qui dure plus d’un jour ou deux
Bien que la colite ulcéreuse ne soit généralement pas mortelle, il s’agit d’une maladie grave qui, dans certains cas, peut entraîner des complications potentiellement mortelles.
Diagnostic
Les procédures endoscopiques avec biopsie des tissus sont le seul moyen de diagnostiquer définitivement la colite ulcéreuse. D’autres types de tests peuvent aider à écarter les complications ou d’autres formes de maladies inflammatoires de l’intestin, comme la maladie de Crohn.
Pour aider à confirmer un diagnostic de colite ulcéreuse, vous pouvez subir un ou plusieurs des tests et procédures suivants :
Tests de laboratoire
- Analyses sanguines. Votre médecin peut suggérer des analyses sanguines pour vérifier l’anémie – une condition dans laquelle il n’y a pas assez de globules rouges pour transporter l’oxygène adéquat à vos tissus – ou pour vérifier les signes d’infection.
- Étude des selles. La présence de globules blancs ou de certaines protéines dans vos selles peut indiquer une colite ulcéreuse. Un échantillon de selles peut également aider à écarter d’autres troubles, tels que des infections causées par des bactéries, des virus et des parasites.
Procédures endoscopiques
- Colonoscopie. Cet examen permet à votre médecin de visualiser l’ensemble de votre côlon à l’aide d’un tube fin, flexible et éclairé, muni d’une caméra à son extrémité. Au cours de la procédure, votre médecin peut également prélever de petits échantillons de tissus (biopsie) pour les analyser en laboratoire. Un échantillon de tissu est nécessaire pour établir le diagnostic.
- Sigmoïdoscopie flexible. Votre médecin utilise un tube mince, flexible et éclairé pour examiner le rectum et le côlon sigmoïde – l’extrémité inférieure de votre côlon. Si votre côlon est gravement enflammé, votre médecin peut effectuer ce test au lieu d’une coloscopie complète.
Procédures d’imagerie
- Radiographie. Si vous présentez des symptômes graves, votre médecin peut utiliser une radiographie standard de votre région abdominale pour exclure des complications sérieuses, comme un côlon perforé.
- CT scan. Un scanner de votre abdomen ou de votre bassin peut être effectué si votre médecin soupçonne une complication de la colite ulcéreuse. Un scanner peut également révéler la quantité de côlon enflammé.
- L’entérographie par tomodensitométrie (CT) et l’entérographie par résonance magnétique (MR). Votre médecin peut recommander l’un de ces tests non invasifs s’il veut exclure toute inflammation de l’intestin grêle. Ces tests sont plus sensibles pour trouver une inflammation dans l’intestin que les tests d’imagerie conventionnels. L’entérographie par RM est une alternative sans radiation.
Traitement
Le traitement de la colite ulcéreuse fait généralement appel à un traitement médicamenteux ou à une intervention chirurgicale.
Plusieurs catégories de médicaments peuvent être efficaces pour traiter la colite ulcéreuse. Le type que vous prendrez dépendra de la gravité de votre état. Les médicaments qui fonctionnent bien pour certaines personnes peuvent ne pas fonctionner pour d’autres. Il peut donc falloir du temps pour trouver un médicament qui vous aide.
De plus, comme certains médicaments ont des effets secondaires graves, vous devrez peser les avantages et les risques de tout traitement.
Les anti-inflammatoires
Les médicaments anti-inflammatoires constituent souvent la première étape du traitement de la colite ulcéreuse et conviennent à la majorité des personnes atteintes de cette maladie. Ces médicaments comprennent :
- 5-aminosalicylates. Des exemples de ce type de médicaments sont la sulfasalazine (Azulfidine), la mésalamine (Asacol HD, Delzicol, autres), le balsalazide (Colazal) et l’olsalazine (Dipentum). Le choix de l’un d’entre eux, et s’il est pris par voie orale ou sous forme de lavement ou de suppositoire, dépend de la zone du côlon qui est affectée.
- Corticostéroïdes. Ces médicaments, qui comprennent la prednisone et le budésonide, sont généralement réservés aux colites ulcéreuses modérées à sévères qui ne répondent pas aux autres traitements. En raison de leurs effets secondaires, ils ne sont généralement pas administrés à long terme.
Les suppresseurs du système immunitaire
Ces médicaments réduisent également l’inflammation, mais ils le font en supprimant la réponse du système immunitaire qui déclenche le processus d’inflammation. Chez certaines personnes, une combinaison de ces médicaments est plus efficace qu’un médicament seul.
Les médicaments immunosuppresseurs comprennent :
- Azathioprine (Azasan, Imuran) et mercaptopurine (Purinethol, Purixan). Ce sont les immunosuppresseurs les plus utilisés pour le traitement des maladies inflammatoires de l’intestin. Pour les prendre, vous devez suivre de près votre médecin et faire contrôler votre sang régulièrement pour détecter les effets secondaires, notamment les effets sur le foie et le pancréas.
- Cyclosporine (Gengraf, Neoral, Sandimmune). Ce médicament est normalement réservé aux personnes qui n’ont pas bien répondu aux autres médicaments. La cyclosporine peut avoir des effets secondaires graves et ne doit pas être utilisée à long terme.
- Tofacitinib (Xeljanz). Il s’agit d’une « petite molécule » qui agit en arrêtant le processus d’inflammation. Le tofacitinib est efficace lorsque les autres thérapies ne fonctionnent pas. Les principaux effets secondaires comprennent un risque accru d’infection par le zona et de caillots sanguins.La Food and Drug Administration (FDA) des États-Unis a récemment émis un avertissement concernant le tofacitinib, indiquant que des études préliminaires montrent un risque accru de problèmes cardiaques graves et de cancer lié à la prise de ce médicament. Si vous prenez du tofacitinib pour la colite ulcéreuse, n’arrêtez pas de prendre le médicament sans en parler d’abord à votre médecin.
Les produits biologiques
Cette classe de thérapies cible les protéines fabriquées par le système immunitaire. Les types de produits biologiques utilisés pour traiter la colite ulcéreuse comprennent :
- Infliximab (Remicade), adalimumab (Humira) et golimumab (Simponi). Ces médicaments, appelés inhibiteurs du facteur de nécrose tumorale (TNF) ou produits biologiques, agissent en neutralisant une protéine produite par votre système immunitaire. Ils sont destinés aux personnes atteintes de colite ulcéreuse grave qui ne répondent pas aux autres traitements ou ne les tolèrent pas.
- Vedolizumab (Entyvio). Ce médicament est approuvé pour le traitement de la colite ulcéreuse chez les personnes qui ne répondent pas ou ne peuvent pas tolérer d’autres traitements. Il agit en empêchant les cellules inflammatoires de se rendre sur le site de l’inflammation.
- Ustekinumab (Stelara). Ce médicament est approuvé pour le traitement de la colite ulcéreuse chez les personnes qui ne répondent pas ou ne peuvent pas tolérer d’autres traitements. Il agit en bloquant une protéine différente qui cause l’inflammation.
Autres médicaments
Vous pourriez avoir besoin d’autres médicaments pour gérer des symptômes spécifiques de la colite ulcéreuse. Consultez toujours votre médecin avant d’utiliser des médicaments en vente libre. Il ou elle peut vous recommander un ou plusieurs des éléments suivants.
- Médicaments antidiarrhéiques. En cas de diarrhée grave, le lopéramide (Imodium A-D) peut être efficace. Utilisez les médicaments anti-diarrhéiques avec une grande prudence et après en avoir parlé à votre médecin, car ils peuvent augmenter le risque d’une hypertrophie du côlon (mégacôlon toxique).
- Les analgésiques. Pour une douleur légère, votre médecin peut recommander l’acétaminophène (Tylenol, autres) – mais pas l’ibuprofène (Advil, Motrin IB, autres), le naproxène sodique (Aleve) et le diclofénac sodique, qui peuvent aggraver les symptômes et augmenter la gravité de la maladie.
- Antispasmodiques. Parfois, les médecins prescrivent des antispasmodiques pour soulager les crampes.
- Suppléments de fer. Si vous souffrez de saignements intestinaux chroniques, vous pouvez développer une anémie ferriprive et recevoir des suppléments de fer.
Chirurgie
La chirurgie peut éliminer la colite ulcéreuse et consiste à retirer l’ensemble du côlon et du rectum (proctocolectomie).
Dans la plupart des cas, cela implique une procédure appelée anastomose iléoanale (J-pouch). Cette procédure élimine la nécessité de porter un sac pour recueillir les selles. Votre chirurgien construit une poche à partir de l’extrémité de votre intestin grêle. La poche est ensuite attachée directement à votre anus, ce qui vous permet d’expulser les déchets relativement normalement.
Dans certains cas, il n’est pas possible de construire une poche. À la place, les chirurgiens créent une ouverture permanente dans votre abdomen (stomie iléale) par laquelle les selles sont passées pour être recueillies dans un sac attaché.
Surveillance du cancer
Vous devrez subir un dépistage plus fréquent du cancer du côlon en raison de votre risque accru. Le calendrier recommandé dépendra de la localisation de votre maladie et de l’ancienneté de celle-ci. Les personnes atteintes de proctite ne présentent pas un risque accru de cancer du côlon.
Si votre maladie touche plus que votre rectum, vous devrez subir une coloscopie de surveillance tous les un à deux ans, en commençant dès huit ans après le diagnostic si la majorité de votre côlon est touchée, ou 15 ans si seul le côté gauche de votre côlon est touché.

 Kératose actinique
Kératose actinique »
»
Laisser un commentaire