Vue d’ensemble
La rétinopathie diabétique est une complication du diabète qui affecte les yeux. Elle est causée par des dommages aux vaisseaux sanguins du tissu sensible à la lumière situé à l’arrière de l’œil (rétine).
Au début, la rétinopathie diabétique peut ne causer aucun symptôme ou seulement de légers problèmes de vision. Mais elle peut conduire à la cécité.
Cette affection peut se développer chez toute personne atteinte de diabète de type 1 ou de type 2. Plus votre diabète dure longtemps et moins votre glycémie est contrôlée, plus vous êtes susceptible de développer cette complication oculaire.
Symptômes
Il se peut que vous n’ayez pas de symptômes aux premiers stades de la rétinopathie diabétique. Au fur et à mesure que l’affection progresse, vous pouvez développer :
- Taches ou cordes sombres flottant dans votre vision (flotteurs)
- Vision floue
- Vision fluctuante
- Zones sombres ou vides dans votre vision
- Perte de la vision
Quand consulter un ophtalmologiste
La gestion attentive de votre diabète est le meilleur moyen de prévenir la perte de vision. Si vous êtes diabétique, consultez votre ophtalmologiste pour un examen annuel des yeux avec dilatation – même si votre vision semble bonne.
Le fait de développer un diabète pendant la grossesse (diabète gestationnel) ou d’avoir un diabète avant de devenir enceinte peut augmenter votre risque de rétinopathie diabétique. Si vous êtes enceinte, votre ophtalmologue pourrait vous recommander des examens oculaires supplémentaires tout au long de votre grossesse.
Contactez immédiatement votre ophtalmologiste si votre vision change soudainement ou devient floue, ponctuelle ou brumeuse.
Causes
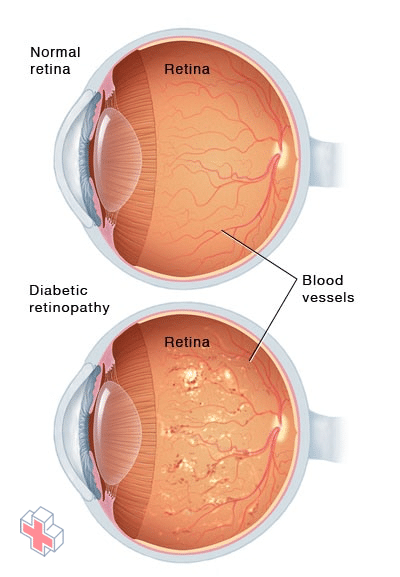
Rétinopathie diabétique
Aux premiers stades de la rétinopathie diabétique, les parois des vaisseaux sanguins de votre rétine s’affaiblissent. De minuscules renflements dépassent des parois des vaisseaux, laissant parfois échapper ou suinter du liquide et du sang dans la rétine. Les tissus de la rétine peuvent gonfler, produisant des taches blanches dans la rétine. À mesure que la rétinopathie diabétique progresse, de nouveaux vaisseaux sanguins peuvent se développer et menacer votre vision.
Avec le temps, un excès de sucre dans le sang peut entraîner l’obstruction des minuscules vaisseaux sanguins qui nourrissent la rétine, coupant ainsi son approvisionnement en sang. En conséquence, l’œil tente de faire pousser de nouveaux vaisseaux sanguins. Mais ces nouveaux vaisseaux sanguins ne se développent pas correctement et peuvent fuir facilement.
Il existe deux types de rétinopathie diabétique :
- Rétinopathie diabétique précoce. Dans cette forme plus courante – appelée rétinopathie diabétique non proliférante (NPDR) – les nouveaux vaisseaux sanguins ne se développent pas (prolifèrent).
Lorsque vous êtes atteint de NPDR, les parois des vaisseaux sanguins de votre rétine s’affaiblissent. De minuscules renflements dépassent des parois des petits vaisseaux, laissant parfois échapper du liquide et du sang dans la rétine. Les plus gros vaisseaux de la rétine peuvent également commencer à se dilater et à avoir un diamètre irrégulier. La NPDR peut évoluer de légère à sévère à mesure que davantage de vaisseaux sanguins se bloquent.
Parfois, les lésions des vaisseaux sanguins de la rétine entraînent une accumulation de liquide (œdème) dans la partie centrale (macula) de la rétine. Si l’œdème maculaire diminue la vision, un traitement est nécessaire pour prévenir une perte de vision permanente.
- Rétinopathie diabétique avancée. La rétinopathie diabétique peut évoluer vers ce type plus grave, appelé rétinopathie diabétique proliférante. Dans ce type, les vaisseaux sanguins endommagés se ferment, entraînant la croissance de nouveaux vaisseaux sanguins anormaux dans la rétine. Ces nouveaux vaisseaux sanguins sont fragiles et peuvent s’infiltrer dans la substance claire et gélatineuse qui remplit le centre de votre œil (vitré).
À terme, le tissu cicatriciel résultant de la croissance des nouveaux vaisseaux sanguins peut provoquer le détachement de la rétine de l’arrière de votre œil. Si les nouveaux vaisseaux sanguins interfèrent avec l’écoulement normal du liquide hors de l’œil, une pression peut s’accumuler dans le globe oculaire. Cette accumulation peut endommager le nerf qui transmet les images de votre œil à votre cerveau (nerf optique), ce qui entraîne un glaucome.
Les facteurs de risque
Toute personne atteinte de diabète peut développer une rétinopathie diabétique. Le risque de développer cette affection oculaire peut augmenter en raison de :
- Avoir du diabète depuis longtemps
- Mauvais contrôle de votre taux de sucre dans le sang
- Une pression artérielle élevée
- Cholestérol élevé
- Grossesse
- Consommation de tabac
- Être noir, hispanique ou amérindien
Complications
La rétinopathie diabétique implique la croissance de vaisseaux sanguins anormaux dans la rétine. Les complications peuvent entraîner de graves problèmes de vision :
- Hémorragie du vitré. Les nouveaux vaisseaux sanguins peuvent saigner dans la substance claire, semblable à de la gelée, qui remplit le centre de votre œil. Si la quantité de sang est faible, vous ne verrez peut-être que quelques taches sombres (flotteurs). Dans les cas plus graves, le sang peut remplir la cavité vitréenne et bloquer complètement votre vision.
L’hémorragie du vitré en elle-même ne provoque généralement pas de perte de vision permanente. Le sang disparaît souvent de l’œil en quelques semaines ou mois. À moins que votre rétine ne soit endommagée, votre vision retrouvera probablement sa clarté antérieure.
- Détachement de la rétine. Les vaisseaux sanguins anormaux associés à la rétinopathie diabétique stimulent la croissance du tissu cicatriciel, qui peut arracher la rétine du fond de l’œil. Cela peut provoquer des taches flottantes dans votre vision, des flashs lumineux ou une perte de vision sévère.
- Glaucome. De nouveaux vaisseaux sanguins peuvent se développer dans la partie avant de votre œil (iris) et interférer avec l’écoulement normal du liquide hors de l’œil, ce qui entraîne une augmentation de la pression dans l’œil. Cette pression peut endommager le nerf qui transmet les images de votre œil à votre cerveau (nerf optique).
- Cécité. La rétinopathie diabétique, l’œdème maculaire, le glaucome ou une combinaison de ces affections peuvent entraîner une perte totale de la vision, surtout si ces affections sont mal gérées.
Prévention
Vous ne pouvez pas toujours prévenir la rétinopathie diabétique. Toutefois, des examens oculaires réguliers, un bon contrôle de votre glycémie et de votre tension artérielle, ainsi qu’une intervention précoce en cas de problèmes de vision peuvent contribuer à prévenir une perte de vision grave.
Si vous êtes diabétique, réduisez votre risque de contracter une rétinopathie diabétique en faisant ce qui suit :
- Gérez votre diabète. Intégrez une alimentation saine et une activité physique dans votre routine quotidienne. Essayez de pratiquer au moins 150 minutes d’activité aérobique modérée, comme la marche, chaque semaine. Prenez des médicaments oraux contre le diabète ou de l’insuline selon les instructions.
- Surveillez votre taux de glycémie. Vous devrez peut-être vérifier et enregistrer votre taux de glycémie plusieurs fois par jour – ou plus fréquemment si vous êtes malade ou stressé. Demandez à votre médecin à quelle fréquence vous devez mesurer votre glycémie.
- Demandez à votre médecin un test d’hémoglobine glycosylée. Le test d’hémoglobine glycosylée, ou test d’hémoglobine A1C, reflète votre taux de glycémie moyen pendant la période de deux à trois mois précédant le test. Pour la plupart des personnes atteintes de diabète, l’objectif de l’A1C est d’être inférieur à 7 %.
- Gardez votre tension artérielle et votre cholestérol sous contrôle. Manger des aliments sains, faire de l’exercice régulièrement et perdre l’excès de poids peuvent aider. Parfois, des médicaments sont également nécessaires.
- Si vous fumez ou utilisez d’autres types de tabac, demandez à votre médecin de vous aider à arrêter. Le tabagisme augmente le risque de diverses complications du diabète, notamment la rétinopathie diabétique.
- Soyez attentif aux changements de votre vision. Contactez immédiatement votre ophtalmologiste si votre vision change soudainement ou devient floue, ponctuelle ou brumeuse.
Rappelez-vous que le diabète n’entraîne pas nécessairement une perte de vision. Jouer un rôle actif dans la gestion du diabète peut contribuer grandement à prévenir les complications.
Diagnostic
La rétinopathie diabétique est mieux diagnostiquée par un examen complet de l’œil dilaté. Pour cet examen, des gouttes placées dans vos yeux élargissent (dilatent) vos pupilles pour permettre à votre médecin de mieux voir à l’intérieur de vos yeux. Les gouttes peuvent rendre votre vision de près floue jusqu’à ce qu’elles disparaissent, plusieurs heures plus tard.
Au cours de l’examen, votre ophtalmologiste recherchera des anomalies dans les parties intérieures et extérieures de vos yeux.
Angiographie à la fluorescéine
Après la dilatation de vos yeux, un colorant est injecté dans une veine de votre bras. Des images sont ensuite prises pendant que le colorant circule dans les vaisseaux sanguins de vos yeux. Les images peuvent localiser les vaisseaux sanguins qui sont fermés, brisés ou qui fuient.
Tomographie par cohérence optique (OCT)
Avec ce test, les photos fournissent des images en coupe transversale de la rétine qui montrent l’épaisseur de la rétine. Cela permet de déterminer la quantité de liquide qui s’est écoulée, le cas échéant, dans le tissu rétinien. Plus tard, les examens OCT peuvent être utilisés pour surveiller l’efficacité du traitement.
Traitement
Le traitement, qui dépend largement du type de rétinopathie diabétique dont vous souffrez et de sa gravité, vise à ralentir ou à arrêter la progression.
Rétinopathie diabétique précoce
Si vous souffrez d’une rétinopathie diabétique non proliférante légère ou modérée, vous n’aurez peut-être pas besoin de traitement dans l’immédiat. Cependant, votre ophtalmologue surveillera étroitement vos yeux pour déterminer le moment où vous pourriez avoir besoin d’un traitement.
Travaillez avec votre médecin spécialiste du diabète (endocrinologue) pour déterminer s’il existe des moyens d’améliorer la gestion de votre diabète. Lorsque la rétinopathie diabétique est légère ou modérée, un bon contrôle de la glycémie peut généralement ralentir sa progression.
Rétinopathie diabétique avancée
Si vous souffrez d’une rétinopathie diabétique proliférante ou d’un œdème maculaire, vous aurez besoin d’un traitement rapide. En fonction des problèmes spécifiques de votre rétine, les options peuvent inclure :
- Injection de médicaments dans l’œil. Ces médicaments, appelés inhibiteurs du facteur de croissance endothélial vasculaire, sont injectés dans le vitré de l’œil. Ils aident à arrêter la croissance de nouveaux vaisseaux sanguins et à diminuer l’accumulation de liquide.
Deux médicaments sont approuvés par la Food & Drug Administration (FDA) des États-Unis pour le traitement de l’œdème maculaire diabétique : le ranibizumab (Lucentis) et l’aflibercept (Eylea). Un troisième médicament, le bevacizumab (Avastin), peut être utilisé de manière non autorisée pour le traitement de l’œdème maculaire diabétique.
Ces médicaments sont injectés sous anesthésie topique. Les injections peuvent provoquer une légère gêne, telle qu’une brûlure, un déchirement ou une douleur, pendant les 24 heures qui suivent l’injection. Les effets secondaires possibles comprennent une accumulation de pression dans l’œil et une infection.
Ces injections devront être répétées. Dans certains cas, le médicament est utilisé avec la photocoagulation.
- Photocoagulation. Ce traitement au laser, également appelé traitement au laser focal, peut arrêter ou ralentir les fuites de sang et de liquide dans l’œil. Au cours de la procédure, les fuites provenant de vaisseaux sanguins anormaux sont traitées par des brûlures au laser.
Le traitement au laser focal est généralement effectué dans le cabinet de votre médecin ou dans une clinique ophtalmologique en une seule séance. Si vous aviez une vision floue due à un œdème maculaire avant l’opération, le traitement ne vous rendra peut-être pas votre vision normale, mais il est susceptible de réduire le risque d’aggravation de l’œdème maculaire.
- Photocoagulation panrétinienne. Ce traitement au laser, également appelé traitement au laser à dispersion, peut rétrécir les vaisseaux sanguins anormaux. Au cours de la procédure, les zones de la rétine éloignées de la macula sont traitées par des brûlures de laser dispersé. Les brûlures provoquent le rétrécissement et la cicatrisation des nouveaux vaisseaux sanguins anormaux.
L’opération est généralement effectuée dans le cabinet de votre médecin ou dans une clinique ophtalmologique en deux séances ou plus. Votre vision sera floue pendant environ un jour après l’intervention. Une certaine perte de la vision périphérique ou de la vision nocturne après l’intervention est possible.
- Vitrectomie. Cette procédure utilise une minuscule incision dans votre œil pour retirer le sang du milieu de l’œil (vitré) ainsi que le tissu cicatriciel qui tire sur la rétine. Elle est effectuée dans un centre de chirurgie ou un hôpital sous anesthésie locale ou générale.
Bien que le traitement puisse ralentir ou arrêter la progression de la rétinopathie diabétique, il ne s’agit pas d’un remède. Le diabète étant une maladie qui dure toute la vie, de futurs dommages rétiniens et une perte de vision sont toujours possibles.
Même après le traitement de la rétinopathie diabétique, vous devrez subir des examens oculaires réguliers. À un moment donné, vous pourriez avoir besoin d’un traitement supplémentaire.
Médecine alternative
Plusieurs thérapies alternatives ont suggéré certains avantages pour les personnes atteintes de rétinopathie diabétique, mais des recherches supplémentaires sont nécessaires pour comprendre si ces traitements sont efficaces et sûrs.
Informez votre médecin si vous prenez des herbes ou des suppléments. Ils peuvent interagir avec d’autres médicaments ou provoquer des complications lors d’une intervention chirurgicale, comme un saignement excessif.
Il est essentiel de ne pas retarder les traitements standard pour essayer des thérapies non éprouvées. Un traitement précoce est le meilleur moyen de prévenir la perte de vision.
Adaptation et soutien
L’idée que vous puissiez perdre la vue peut être effrayante, et il peut être bénéfique pour vous de parler à un thérapeute ou de trouver un groupe de soutien. Demandez à votre médecin de vous orienter.
Si vous avez déjà perdu la vue, demandez à votre médecin quels sont les produits de basse vision, comme les loupes, et les services qui peuvent faciliter la vie quotidienne.
Préparation de votre rendez-vous
L’American Diabetes Association (ADA) recommande aux personnes atteintes de diabète de type 1 de passer un examen de la vue dans les cinq ans suivant le diagnostic. Si vous êtes atteint de diabète de type 2, l’ADA conseille de passer un premier examen de la vue au moment du diagnostic.
S’il n’y a aucune preuve de rétinopathie lors de votre examen initial, l’ADA recommande aux personnes diabétiques de passer un examen de la vue dilaté et complet au moins tous les deux ans. Si vous présentez un quelconque niveau de rétinopathie, vous devrez passer des examens oculaires au moins une fois par an. Demandez à votre ophtalmologue ce qu’il recommande.
L’ADA recommande aux femmes diabétiques de passer un examen des yeux avant de devenir enceintes ou pendant le premier trimestre de la grossesse et d’être suivies de près pendant la grossesse et jusqu’à un an après l’accouchement. La grossesse peut parfois entraîner le développement ou l’aggravation d’une rétinopathie diabétique.
Voici quelques informations pour vous aider à vous préparer à votre rendez-vous chez l’ophtalmologiste.
Ce que vous pouvez faire
- Rédigez un bref résumé de vos antécédents de diabète, y compris la date à laquelle vous avez été diagnostiqué ; les médicaments que vous avez pris pour le diabète, maintenant et dans le passé ; les taux de glycémie moyens récents ; et vos dernières lectures d’hémoglobine A1C, si vous les connaissez.
- Énumérez tous les médicaments, vitamines et autres suppléments que vous prenez, y compris les dosages.
- Dressez la liste de vos symptômes, le cas échéant. Incluez ceux qui peuvent sembler sans rapport avec vos yeux.
- Demandez à un membre de votre famille ou à un ami de vous accompagner, si possible. Une personne qui vous accompagne peut aider à se souvenir des informations reçues. De plus, comme vos yeux seront dilatés, un compagnon peut vous reconduire chez vous.
- Faites une liste de questions pour votre médecin.
Pour la rétinopathie diabétique, les questions à poser à votre médecin sont les suivantes :
- Comment le diabète affecte-t-il ma vision ?
- Ai-je besoin d’autres tests ?
- Cet état est-il temporaire ou durable ?
- Quels sont les traitements disponibles, et lesquels recommandez-vous ?
- Quels effets secondaires puis-je attendre du traitement ?
- J’ai d’autres problèmes de santé. Comment puis-je les gérer ensemble au mieux ?
- Si je contrôle ma glycémie, mes symptômes oculaires s’amélioreront-ils ?
- Quels doivent être mes objectifs de glycémie pour protéger mes yeux ?
- Pouvez-vous me recommander des services pour les personnes souffrant de déficience visuelle ?
N’hésitez pas à poser les autres questions que vous avez.
Ce que vous pouvez attendre de votre médecin
Votre médecin est susceptible de vous poser des questions, notamment :
- Avez-vous des symptômes oculaires, comme une vision floue ou des flotteurs ?
- Depuis combien de temps avez-vous des symptômes ?
- En général, dans quelle mesure contrôlez-vous bien votre diabète ?
- Quel était votre dernier taux d’hémoglobine A1C ?
- Avez-vous d’autres problèmes de santé, comme une pression artérielle élevée ou un taux de cholestérol élevé ?
- Avez-vous subi une opération des yeux ?

 Chirurgie cérébrale éveillée
Chirurgie cérébrale éveillée
Laisser un commentaire