Vue d’ensemble
Les pneumopathies interstitielles décrivent un large groupe de troubles, dont la plupart provoquent une cicatrisation progressive du tissu pulmonaire. La cicatrisation associée à la pneumopathie interstitielle finit par affecter votre capacité à respirer et à faire passer suffisamment d’oxygène dans votre sang.
La maladie pulmonaire interstitielle peut être causée par une exposition à long terme à des matières dangereuses, comme l’amiante. Certains types de maladies auto-immunes, comme la polyarthrite rhumatoïde, peuvent également causer une pneumopathie interstitielle. Dans certains cas, cependant, les causes restent inconnues.
Une fois que la cicatrisation pulmonaire se produit, elle est généralement irréversible. Les médicaments peuvent ralentir les dommages de la maladie pulmonaire interstitielle, mais de nombreuses personnes ne retrouvent jamais l’usage complet de leurs poumons. La transplantation pulmonaire est une option pour certaines personnes atteintes de la maladie pulmonaire interstitielle.
Symptômes
Les principaux signes et symptômes de la maladie pulmonaire interstitielle sont les suivants :
- Essoufflement au repos ou aggravé par l’effort
- Toux sèche
Quand consulter un médecin
Au moment où les symptômes apparaissent, des dommages irréversibles aux poumons ont souvent déjà eu lieu. Néanmoins, il est important de consulter votre médecin dès les premiers signes de problèmes respiratoires. De nombreuses pathologies autres que la pneumopathie interstitielle peuvent affecter vos poumons, et il est important d’obtenir un diagnostic précoce et précis pour un traitement approprié.
Causes

Bronchioles et alvéoles dans les poumons
Dans vos poumons, les voies aériennes principales (bronches) se ramifient en passages de plus en plus petits – les plus petits, appelés bronchioles, mènent à de minuscules sacs d’air (alvéoles).
La pneumopathie interstitielle semble se produire lorsqu’une blessure aux poumons déclenche une réaction de guérison anormale. Normalement, votre corps génère juste la bonne quantité de tissu pour réparer les dommages. Mais dans le cas de la pneumopathie interstitielle, le processus de réparation se dérègle et le tissu entourant les sacs d’air (alvéoles) se cicatrise et s’épaissit. Il est alors plus difficile pour l’oxygène de passer dans votre circulation sanguine.
La pneumopathie interstitielle peut être déclenchée par de nombreux facteurs, notamment les toxines présentes dans l’air sur le lieu de travail, les médicaments et certains types de traitements médicaux. Dans la plupart des cas, les causes sont inconnues.
Facteurs professionnels et environnementaux
Une exposition à long terme à un certain nombre de toxines et de polluants peut endommager vos poumons. Il peut s’agir de :
- Poussière de silice
- Fibres d’amiante
- Poussière de céréales
- Fientes d’oiseaux et d’animaux
- Traitements par radiations
- Spas d’intérieur
Certaines personnes qui reçoivent une radiothérapie pour un cancer du poumon ou du sein montrent des signes de dommages pulmonaires des mois ou parfois des années après le traitement initial.
Médicaments
De nombreux médicaments peuvent endommager vos poumons, notamment :
- Médicaments de chimiothérapie. Les médicaments conçus pour tuer les cellules cancéreuses, comme le méthotrexate (Otrexup, Trexall, autres) et le cyclophosphamide, peuvent également endommager les tissus pulmonaires.
- Médicaments pour le cœur. Certains médicaments utilisés pour traiter les battements cardiaques irréguliers, comme l’amiodarone (Nexterone, Pacerone) ou le propranolol (Inderal, Innopran), peuvent endommager le tissu pulmonaire.
- Certains antibiotiques. La nitrofurantoïne (Macrobid, Macrodantin, autres) et l’éthambutol (Myambutol) peuvent causer des dommages aux poumons.
- Les médicaments anti-inflammatoires. Certains médicaments anti-inflammatoires, comme le rituximab (Rituxan) ou la sulfasalazine (Azulfidine), peuvent provoquer des lésions pulmonaires.
Les conditions médicales
Les dommages aux poumons peuvent également résulter de maladies auto-immunes telles que :
- Polyarthrite rhumatoïde
- Sclérodermie
- Dermatomyosite et polymyosite
- Maladie mixte du tissu conjonctif
- Le syndrome de Sjögren
- Sarcoïdose
La liste des substances et des conditions qui peuvent entraîner une pneumopathie interstitielle est longue. Malgré cela, dans certains cas, les causes ne sont jamais trouvées. Les troubles sans cause connue sont regroupés sous l’étiquette de pneumonies interstitielles idiopathiques, dont la plus courante et la plus mortelle est la fibrose pulmonaire idiopathique.
Facteurs de risque
Les facteurs qui peuvent vous rendre plus vulnérable à la pneumopathie interstitielle sont les suivants :
- L’âge. La pneumopathie interstitielle est beaucoup plus susceptible d’affecter les adultes, bien que les nourrissons et les enfants développent parfois la maladie.
- L’exposition à des toxines professionnelles et environnementales. Si vous travaillez dans les mines, l’agriculture ou la construction ou si, pour quelque raison que ce soit, vous êtes exposé à des polluants connus pour endommager vos poumons, votre risque de maladie pulmonaire interstitielle est accru.
- Reflux gastro-œsophagien. Si vous souffrez d’un reflux acide ou d’une indigestion incontrôlée, votre risque de pneumopathie interstitielle est accru.
- Le tabagisme. Certaines formes de pneumopathie interstitielle sont plus susceptibles de survenir chez les personnes ayant des antécédents de tabagisme, et le tabagisme actif peut aggraver l’affection, surtout s’il y a un emphysème associé.
- Radiothérapie et chimiothérapie. Le fait de subir des traitements de radiothérapie à la poitrine ou d’utiliser certains médicaments de chimiothérapie augmente le risque de développer une maladie pulmonaire.
Complications
La maladie pulmonaire interstitielle peut entraîner une série de complications potentiellement mortelles, notamment :
- Une pression artérielle élevée dans vos poumons (hypertension pulmonaire). Contrairement à l’hypertension artérielle systémique, cette affection ne touche que les artères de vos poumons. Elle commence lorsque du tissu cicatriciel ou un faible taux d’oxygène restreint les plus petits vaisseaux sanguins, limitant ainsi le flux sanguin dans vos poumons. Cela a pour effet d’augmenter la pression dans les artères pulmonaires. L’hypertension pulmonaire est une maladie grave qui s’aggrave progressivement.
- Insuffisance cardiaque du côté droit (cor pulmonaire). Cette maladie grave se produit lorsque la chambre inférieure droite de votre cœur (ventricule droit) – qui est moins musclée que la gauche – doit pomper plus fort que d’habitude pour faire passer le sang dans les artères pulmonaires obstruées. Le ventricule droit finit par céder sous la pression supplémentaire. C’est souvent une conséquence de l’hypertension pulmonaire.
- Insuffisance respiratoire. Au stade final de la pneumopathie interstitielle chronique, l’insuffisance respiratoire survient lorsque des taux d’oxygène sanguin très bas et des pressions croissantes dans les artères pulmonaires et le ventricule droit provoquent une insuffisance cardiaque.
Diagnostic
Identifier et déterminer la cause de la pneumopathie interstitielle peut être un défi. Un grand nombre de troubles entrent dans cette vaste catégorie. En outre, les signes et les symptômes d’un large éventail d’affections médicales peuvent imiter la pneumopathie interstitielle, et les médecins doivent les écarter avant de poser un diagnostic définitif.
Certains des tests suivants peuvent être nécessaires.
Tests de laboratoire
- Analyses sanguines. Certaines analyses sanguines permettent de détecter des protéines, des anticorps et d’autres marqueurs de maladies auto-immunes ou de réponses inflammatoires à des expositions environnementales, telles que celles causées par des moisissures ou des protéines d’oiseaux.
Tests d’imagerie
- Tomodensitométrie (CT). Ce test d’imagerie est essentiel au diagnostic de la maladie pulmonaire interstitielle, et en constitue parfois la première étape. Les tomodensitomètres utilisent un ordinateur pour combiner des images radiologiques prises sous de nombreux angles différents afin de produire des images en coupe des structures internes. Un scanner à haute résolution peut être particulièrement utile pour déterminer l’étendue des dommages pulmonaires causés par une pneumopathie interstitielle. Il peut montrer les détails de la fibrose, ce qui peut être utile pour affiner le diagnostic et orienter les décisions de traitement.
- Échocardiogramme. Un sonagramme pour le cœur, l’échocardiogramme utilise des ondes sonores pour visualiser le cœur. Il peut produire des images fixes des structures de votre cœur, ainsi que des vidéos qui montrent le fonctionnement de votre cœur. Ce test peut évaluer la quantité de pression qui se produit dans le côté droit de votre cœur.
Tests de fonction pulmonaire
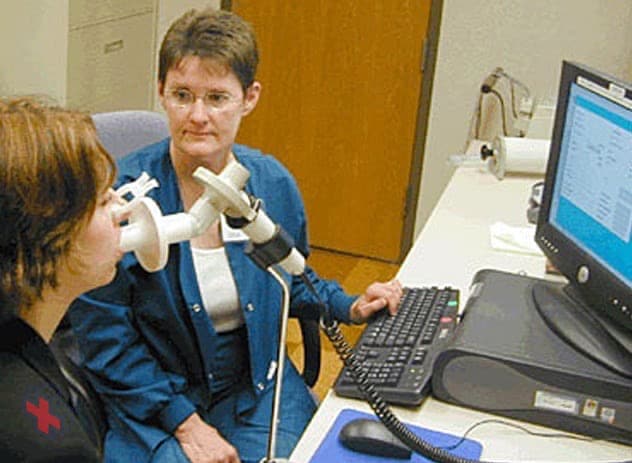
Spiromètre
Un spiromètre est un appareil de diagnostic qui mesure la quantité d’air que vous êtes capable d’inspirer et d’expirer et le temps qu’il vous faut pour expirer complètement après avoir pris une profonde inspiration.
- Spirométrie et capacité de diffusion. Ce test vous demande d’expirer rapidement et avec force dans un tube relié à une machine qui mesure la quantité d’air que vos poumons peuvent contenir, et la vitesse à laquelle vous pouvez évacuer l’air de vos poumons. Il mesure également la facilité avec laquelle l’oxygène peut passer des poumons à la circulation sanguine.
- Oxymétrie. Ce test simple utilise un petit appareil placé sur l’un de vos doigts pour mesurer la saturation en oxygène de votre sang. Il peut être effectué au repos ou lors d’une activité pour surveiller l’évolution et la gravité de la maladie pulmonaire.
Analyse du tissu pulmonaire
Souvent, la fibrose pulmonaire ne peut être définitivement diagnostiquée qu’en examinant une petite quantité de tissu pulmonaire (biopsie) dans un laboratoire.
L’échantillon de tissu peut être obtenu de l’une des manières suivantes :
- Bronchoscopie. Au cours de cette procédure, votre médecin prélève de très petits échantillons de tissus – généralement pas plus gros que la tête d’une épingle – à l’aide d’un petit tube flexible (bronchoscope) qui passe par votre bouche ou votre nez pour atteindre vos poumons. Les risques de la bronchoscopie sont généralement mineurs – le plus souvent un mal de gorge et un enrouement temporaires dus au bronchoscope – mais les échantillons de tissus sont parfois trop petits pour permettre un diagnostic précis.
- Lavage broncho-alvéolaire. Dans cette procédure, votre médecin injecte environ une cuillère à soupe d’eau salée à travers un bronchoscope dans une section de votre poumon, puis l’aspire immédiatement. La solution qui est retirée contient des cellules de vos sacs aériens. Bien que le lavage bronchoalvéolaire échantillonne une plus grande surface du poumon que les autres procédures, il peut ne pas fournir suffisamment d’informations pour diagnostiquer une fibrose pulmonaire.
- Biopsie chirurgicale. Bien qu’il s’agisse d’une procédure plus invasive avec des complications potentielles, c’est souvent le seul moyen d’obtenir un échantillon de tissu suffisamment grand pour établir un diagnostic précis. Pendant que vous êtes sous anesthésie générale, des instruments chirurgicaux et une petite caméra sont insérés par deux ou trois petites incisions entre vos côtes. La caméra permet à votre chirurgien de voir vos poumons sur un moniteur vidéo pendant qu’il prélève des échantillons de tissu dans vos poumons.
Traitement
La cicatrisation pulmonaire qui se produit dans la pneumopathie interstitielle ne peut pas être inversée, et le traitement ne sera pas toujours efficace pour arrêter la progression finale de la maladie. Certains traitements peuvent améliorer temporairement les symptômes ou ralentir la progression de la maladie. D’autres contribuent à améliorer la qualité de vie.
Étant donné que plusieurs des différents types de troubles de la cicatrisation n’ont pas de thérapies approuvées ou prouvées, des études cliniques peuvent être une option pour recevoir un traitement expérimental.
Médicaments
D’intenses recherches sont en cours pour identifier des options de traitement pour des types spécifiques de pneumopathie interstitielle. Toutefois, sur la base des preuves scientifiques actuellement disponibles, votre médecin peut vous recommander :
- Médicaments corticostéroïdes. De nombreuses personnes chez qui on a diagnostiqué une pneumopathie interstitielle sont initialement traitées avec un corticostéroïde (prednisone), parfois en association avec d’autres médicaments qui suppriment le système immunitaire. Selon la cause de la maladie pulmonaire interstitielle, cette association peut ralentir ou même stabiliser la progression de la maladie.
- Médicaments qui ralentissent la progression de la fibrose pulmonaire idiopathique. Les médicaments pirfénidone (Esbriet) et nintedanib (Ofev) peuvent ralentir la progression de la maladie. Les effets secondaires liés au traitement peuvent être importants. Discutez des avantages et des inconvénients de ces médicaments avec votre médecin.
- Médicaments qui réduisent l’acidité de l’estomac. Le reflux gastro-œsophagien (RGO) touche la majorité des personnes atteintes de fibrose pulmonaire idiopathique et est associé à une aggravation des lésions pulmonaires. Si vous présentez des symptômes de reflux acide, votre médecin peut vous prescrire des traitements RGO qui réduisent l’acidité de l’estomac, notamment des antagonistes des récepteurs H-2 ou des inhibiteurs de la pompe à protons tels que le lansoprazole (Prevacid 24HR), l’oméprazole (Prilosec OTC) et le pantoprazole (protonix).
L’oxygénothérapie
L’utilisation d’oxygène ne peut pas arrêter les lésions pulmonaires, mais elle peut le faire :
- Faciliter la respiration et l’exercice
- Prévenir ou atténuer les complications dues à un faible taux d’oxygène dans le sang
- Réduire la pression sanguine dans le côté droit de votre cœur
- Améliorer votre sommeil et votre sentiment de bien-être
Vous êtes le plus susceptible de recevoir de l’oxygène lorsque vous dormez ou faites de l’exercice, bien que certaines personnes puissent l’utiliser 24 heures sur 24.
Réhabilitation pulmonaire
L’objectif de la réadaptation pulmonaire est non seulement d’améliorer le fonctionnement quotidien, mais aussi d’aider les personnes atteintes d’une maladie pulmonaire interstitielle à mener une vie pleine et satisfaisante. À cette fin, les programmes de réadaptation pulmonaire se concentrent sur :
- Exercice physique, pour améliorer votre endurance
- Techniques respiratoires qui améliorent l’efficacité des poumons
- Soutien émotionnel
- Conseils en matière de nutrition
La chirurgie
La transplantation pulmonaire peut être une option de dernier recours pour certaines personnes atteintes d’une maladie pulmonaire interstitielle grave qui n’ont pas bénéficié d’autres options de traitement.
Le mode de vie et les remèdes maison
Il est essentiel de participer activement à votre propre traitement et de rester en aussi bonne santé que possible pour vivre avec une pneumopathie interstitielle. Pour cette raison, il est important de :
- Arrêter de fumer. Si vous êtes atteint d’une maladie pulmonaire, la meilleure chose que vous puissiez faire pour vous-même est d’arrêter de fumer. Parlez à votre médecin des options qui s’offrent à vous pour arrêter de fumer, y compris les programmes de sevrage tabagique, qui utilisent une variété de techniques éprouvées pour aider les gens à arrêter. Et comme la fumée secondaire peut également être nocive pour vos poumons, ne laissez pas les gens fumer autour de vous.
- Mangez bien. Les personnes atteintes d’une maladie pulmonaire peuvent perdre du poids à la fois parce qu’il est inconfortable de manger et à cause de l’énergie supplémentaire qu’il faut pour respirer. Ces personnes ont besoin d’une alimentation riche en nutriments et contenant suffisamment de calories. Un diététicien peut vous donner d’autres directives pour une alimentation saine.
- Faites-vous vacciner. Les infections respiratoires peuvent aggraver les symptômes de la maladie pulmonaire interstitielle. Assurez-vous de recevoir le vaccin contre la pneumonie et un vaccin annuel contre la grippe.
Adaptation et soutien
Vivre avec une maladie pulmonaire chronique est un défi émotionnel et physique. Vos routines et activités quotidiennes peuvent devoir être ajustées, parfois radicalement, à mesure que les problèmes respiratoires s’aggravent ou que les besoins en soins de santé deviennent prioritaires dans votre vie. Les sentiments de peur, de colère et de tristesse sont normaux car vous faites le deuil de votre ancienne vie et vous vous inquiétez de ce qui vous attend, vous et votre famille.
Partagez vos sentiments avec vos proches et votre médecin. Parler ouvertement peut vous aider, vous et vos proches, à faire face aux défis émotionnels de votre maladie. En outre, une communication claire vous aidera, vous et votre famille, à planifier efficacement vos besoins si votre maladie progresse.
Vous pouvez également envisager de rejoindre un groupe de soutien, où vous pourrez parler à des personnes qui font face à des défis similaires aux vôtres. Les membres du groupe peuvent partager des stratégies d’adaptation, échanger des informations sur les nouveaux traitements ou simplement vous écouter exprimer vos sentiments. Si un groupe ne vous convient pas, vous souhaiterez peut-être parler à un conseiller dans le cadre d’un entretien individuel.
Préparation de votre rendez-vous
Vous commencerez probablement par porter vos symptômes à l’attention de votre médecin de famille. Il ou elle pourra vous adresser à un pneumologue – un médecin spécialisé dans les troubles pulmonaires. Les tests comprennent généralement une série d’analyses sanguines, un scanner de la poitrine et des tests de la fonction pulmonaire.
Ce que vous pouvez faire
Avant votre rendez-vous, vous pouvez rédiger une liste qui répond aux questions suivantes :
- Quels sont vos symptômes et quand ont-ils commencé ?
- Recevez-vous un traitement pour d’autres conditions médicales ?
- Quels médicaments et suppléments avez-vous pris au cours des cinq dernières années, y compris les médicaments en vente libre ou les drogues illicites ?
- Quelles sont toutes les occupations que vous avez eues, ne serait-ce que pendant quelques mois ?
- Des membres de votre famille souffrent-ils d’une maladie pulmonaire chronique quelconque ?
- Avez-vous déjà reçu des traitements de chimiothérapie ou de radiothérapie pour un cancer ?
- Avez-vous d’autres problèmes de santé, notamment de l’arthrite ?
Si votre médecin traitant a effectué une radiographie pulmonaire dans le cadre de votre évaluation initiale, apportez-la avec vous lorsque vous consulterez un pneumologue. Cela aidera le pneumologue à poser un diagnostic s’il peut comparer une ancienne radiographie pulmonaire avec les résultats d’une radiographie actuelle.
L’image radiographique réelle est plus importante pour votre médecin que le rapport seul. Des tomodensitogrammes de votre poitrine peuvent également avoir été effectués, et il faut également les demander.
Ce que vous pouvez attendre de votre médecin
Votre médecin peut vous poser certaines des questions suivantes :
- Vos symptômes sont-ils persistants, ou semblent-ils disparaître puis réapparaître ?
- Avez-vous récemment eu un nouveau contact avec les éléments suivants : climatiseurs, humidificateurs, piscines, jacuzzis, ou murs ou tapis endommagés par l’eau ?
- Êtes-vous exposé à des moisissures ou à de la poussière dans votre maison ou dans d’autres maisons où vous passez beaucoup de temps ?
- Des parents ou des amis proches ont-ils été diagnostiqués avec une maladie apparentée ?
- Êtes-vous en contact avec des oiseaux dans le cadre de votre travail ou de vos loisirs ? Un voisin élève-t-il des pigeons ?
- Vos antécédents professionnels comprennent-ils une exposition régulière à des toxines et des polluants, tels que l’amiante, la poussière de silice ou la poussière de céréales ?
- Avez-vous des antécédents familiaux de maladies pulmonaires ?
- Fumez-vous ou avez-vous fumé ? Si oui, à quel point ? Si non, avez-vous passé beaucoup de temps en compagnie d’autres personnes qui fument ?
- Avez-vous été diagnostiqué ou traité pour d’autres conditions médicales ?
- Présentez-vous des symptômes de reflux gastro-œsophagien (RGO), tels que des brûlures d’estomac ?

 Méningite
Méningite »
»
Laisser un commentaire