Vue d’ensemble
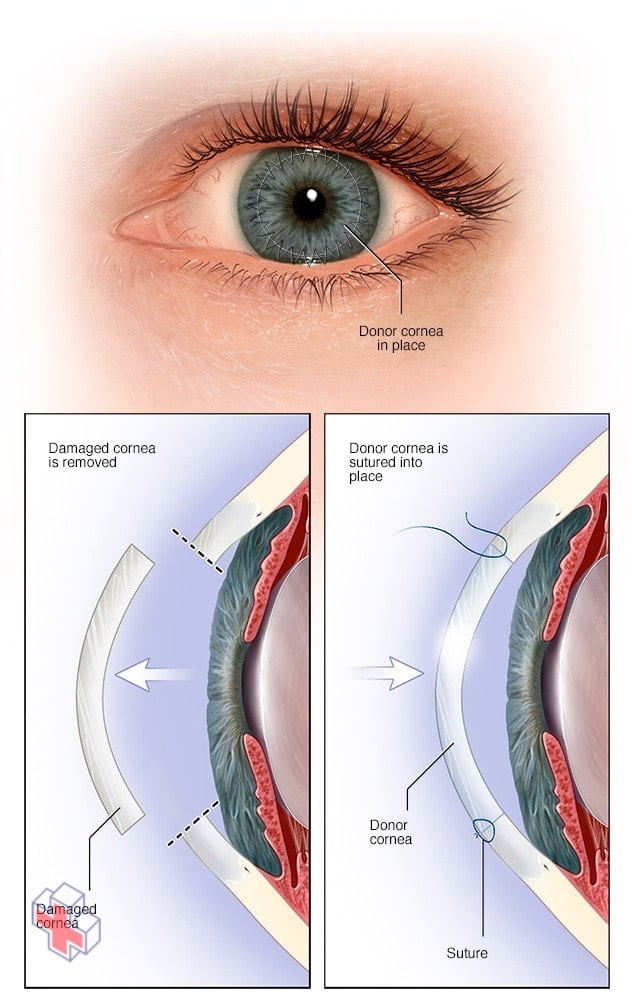
Transplantation de cornée en pleine épaisseur
Lors d’une transplantation de cornée de pleine épaisseur (kératoplastie pénétrante), une partie de votre cornée en forme de disque circulaire est retirée et remplacée par une partie de cornée de taille similaire provenant d’un donneur.
Une greffe de cornée (kératoplastie) est une intervention chirurgicale visant à remplacer une partie de votre cornée par du tissu cornéen provenant d’un donneur. Votre cornée est la surface transparente, en forme de dôme, de votre œil. C’est par elle que la lumière pénètre dans votre œil et elle joue un rôle important dans la capacité de votre œil à voir clairement.
Une greffe de cornée peut restaurer la vision, réduire la douleur et améliorer l’apparence d’une cornée endommagée ou malade.
La plupart des procédures de transplantation de cornée sont réussies. Mais la transplantation de cornée comporte un petit risque de complications, comme le rejet de la cornée du donneur.
Pourquoi elle est pratiquée
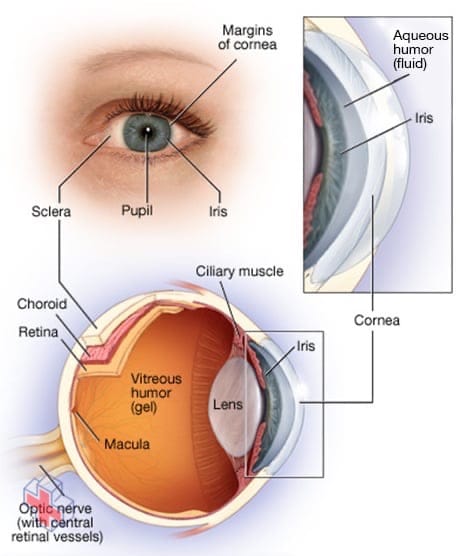
Anatomie de l’œil
Votre œil est une structure complexe et compacte mesurant environ 2,5 centimètres (1 pouce) de diamètre. Il reçoit des millions d’informations sur le monde extérieur, qui sont rapidement traitées par votre cerveau.
Une greffe de cornée est le plus souvent utilisée pour redonner la vue à une personne dont la cornée est endommagée. Une greffe de cornée peut également soulager la douleur ou d’autres signes et symptômes associés aux maladies de la cornée.
Un certain nombre d’affections peuvent être traitées par une greffe de cornée, notamment :
- Une cornée qui se bombe vers l’extérieur (kératocône)
- La dystrophie de Fuchs, une maladie héréditaire
- L’amincissement ou la déchirure de la cornée
- Cicatrice de la cornée, causée par une infection ou une blessure
- Gonflement de la cornée
- Ulcères cornéens ne répondant pas à un traitement médical
- Complications causées par une chirurgie oculaire antérieure
Risques
La greffe de cornée est relativement sûre. Néanmoins, elle comporte un petit risque de complications graves, telles que :
- Infection de l’œil
- Augmentation de la pression dans le globe oculaire (glaucome)
- Problèmes avec les points de suture utilisés pour fixer la cornée du donneur
- Rejet de la cornée du donneur
- Saignement
- Problèmes rétiniens, tels que le décollement ou le gonflement de la rétine
Signes et symptômes du rejet de la cornée
Le système immunitaire de votre organisme peut attaquer par erreur la cornée du donneur. C’est ce qu’on appelle un rejet, qui peut nécessiter un traitement médical ou une autre greffe de cornée.
Prenez un rendez-vous urgent avec votre ophtalmologiste si vous remarquez des signes et des symptômes de rejet, tels que :
- Perte de la vision
- Douleur oculaire
- Yeux rouges
- Sensibilité à la lumière
Le rejet se produit dans environ 10 % des transplantations de cornée.
Comment vous préparer
Avant la chirurgie de transplantation de cornée, vous subirez :
- Un examen oculaire complet. Votre ophtalmologue recherche les affections qui pourraient entraîner des complications après l’opération.
- Des mesures de votre œil. Votre ophtalmologue détermine la taille de la cornée du donneur dont vous avez besoin.
- Un examen de tous les médicaments et suppléments que vous prenez. Vous devrez peut-être arrêter de prendre certains médicaments ou suppléments avant ou après votre greffe de cornée.
- Le traitement d’autres problèmes oculaires. Des problèmes oculaires non liés, tels qu’une infection ou une inflammation, peuvent réduire vos chances de réussite de la greffe de cornée. Votre ophtalmologiste traitera ces problèmes avant votre opération.
La recherche d’une cornée de donneur
Les cornées utilisées dans les transplantations de cornée proviennent de personnes décédées. On n’utilise pas de cornées provenant de personnes décédées de causes inconnues ou de donneurs qui présentaient certaines conditions, telles que des maladies qui peuvent se propager, une chirurgie oculaire antérieure ou une maladie oculaire.
Contrairement aux organes tels que le foie et les reins, les personnes ayant besoin d’une greffe de cornée n’ont pas besoin d’une compatibilité tissulaire. Aux États-Unis, les cornées de donneurs sont largement disponibles, de sorte qu’il n’y a généralement pas de longue liste d’attente.
Procédures de transplantation d’une partie de la cornée
Une transplantation de cornée consiste à retirer soit toute l’épaisseur, soit une partie de l’épaisseur de la cornée malade et à la remplacer par du tissu sain provenant d’un donneur. Votre chirurgien spécialiste de la cornée décidera de la méthode à utiliser. Ces types de procédures comprennent :
- Lakératoplastie pénétrante (PK): une greffe de cornée de pleine épaisseur. Votre chirurgien coupe à travers toute l’épaisseur de la cornée anormale ou malade pour retirer un petit disque de tissu cornéen de la taille d’un bouton. Un instrument spécial est utilisé pour effectuer cette coupe circulaire précise.
La cornée du donneur, coupée à la bonne taille, est placée dans l’ouverture. Votre chirurgien utilise ensuite des points de suture (sutures) pour suturer la nouvelle cornée en place. Les points de suture peuvent être retirés lors d’une visite ultérieure chez votre ophtalmologue.
- Kératoplastie endothéliale (EK). Ces procédures permettent de retirer le tissu malade des couches arrière de la cornée, y compris l’endothélium et une fine couche de tissu qui protège l’endothélium des blessures et des infections (membrane de Descemet). Le tissu du donneur remplace le tissu retiré.
Il existe deux types de kératoplastie endothéliale. Le premier type, appelé kératoplastie endothéliale par décollement de Descemet (DSEK), utilise le tissu du donneur pour remplacer environ un tiers de la cornée.
Le second type, appelé kératoplastie endothéliale à membrane Descemet (DMEK), utilise une couche beaucoup plus fine de tissu du donneur. Le tissu utilisé dans la DMEK est extrêmement fin et fragile. Cette procédure, plus difficile que la DSEK, est couramment utilisée.
- Kératoplastie lamellaire antérieure (ALK). Deux méthodes différentes permettent de retirer le tissu malade des couches antérieures de la cornée, notamment l’épithélium et le stroma, mais laissent en place la couche endothéliale arrière.
La profondeur des lésions de la cornée détermine le type de procédure ALK qui vous convient. La kératoplastie lamellaire antérieure superficielle (SALK) remplace uniquement les couches antérieures de votre cornée, laissant le stroma et l’endothélium sains intacts. Une procédure de greffe lamellaire antérieure profonde (DALK) est utilisée lorsque les dommages à la cornée s’étendent plus profondément dans le stroma. Des tissus sains provenant d’un donneur sont alors fixés (greffés) pour remplacer la partie enlevée.
- Greffe de cornée artificielle (kératoprosthèse). Dans certains cas, si les personnes ne sont pas éligibles pour une greffe de cornée provenant d’un donneur, elles peuvent recevoir une cornée artificielle (kératoprosthèse).
Votre médecin discutera de la méthode de transplantation de cornée qui vous convient le mieux, de ce à quoi vous devez vous attendre pendant l’intervention et vous expliquera les risques de l’intervention.
Ce à quoi vous pouvez vous attendre
Pendant l’intervention
Le jour de votre greffe de cornée, on vous donnera soit un sédatif pour vous aider à vous détendre et un anesthésique local pour engourdir votre œil, soit on vous endormira. Dans les deux cas, vous ne devriez pas ressentir de douleur.
La chirurgie se fait sur un seul œil à la fois. Le temps passé en chirurgie est différent et dépend de votre situation.
Après l’intervention
Une fois votre transplantation de cornée terminée, vous pouvez vous attendre à :
- Recevoir des médicaments. Des gouttes oculaires et, parfois, des médicaments par voie orale, immédiatement après la transplantation de la cornée et pendant la convalescence, aideront à contrôler l’infection, le gonflement et la douleur. Les gouttes oculaires pour supprimer le système immunitaire aident à prévenir les rejets de cornée.
- Portez des protections oculaires. Les protections oculaires ou les lunettes protègent votre œil pendant sa guérison.
- Allongez-vous sur le dos. Selon le type de transplantation, vous devrez peut-être le faire pendant un certain temps après l’opération pour aider le nouveau tissu à rester en place.
- Évitez les blessures. Prévoyez de vous ménager après votre greffe de cornée et reprenez lentement vos activités normales, y compris l’exercice. Ne frottez pas et n’appuyez pas sur votre œil. Pour le reste de votre vie, vous devrez prendre des précautions supplémentaires pour éviter de blesser votre œil.
- Revenez pour des examens de suivi fréquents. Attendez-vous à voir votre ophtalmologue régulièrement au cours de l’année qui suit l’opération pour suivre vos progrès et rechercher des complications.
Résultats
La plupart des personnes qui bénéficient d’une greffe de cornée verront leur vision au moins partiellement restaurée. Ce à quoi vous pouvez vous attendre après votre greffe de cornée dépend de la raison de votre opération et de votre état de santé.
Votre risque de complications et de rejet de la cornée se poursuit pendant des années après votre transplantation de cornée. Pour cette raison, consultez votre ophtalmologiste chaque année. Le rejet de la cornée peut souvent être géré par des médicaments.
Correction de la vision après l’opération
Au début, votre vision peut être moins bonne qu’avant l’opération, car votre œil s’adapte à la nouvelle cornée. Il peut falloir plusieurs mois pour que votre vision s’améliore.
Une fois que la couche externe de votre cornée aura cicatrisé – plusieurs semaines à plusieurs mois après l’opération – votre ophtalmologiste procédera à des ajustements susceptibles d’améliorer votre vision, par exemple :
- Correction de l’irrégularité de votre cornée (astigmatisme). Les points de suture qui maintiennent la cornée du donneur en place sur votre œil peuvent provoquer des creux et des bosses dans votre cornée, rendant votre vision floue par endroits. Votre médecin peut corriger une partie de ce phénomène en libérant certains points de suture et en resserrant d’autres.
- Correction des problèmes de vision. Les erreurs de réfraction, telles que la myopie et l’hypermétropie, peuvent être corrigées par des lunettes, des lentilles de contact ou, dans certains cas, par une chirurgie oculaire au laser.

 Dislocation de l’épaule
Dislocation de l’épaule »
»
Laisser un commentaire