Vue d’ensemble
La cardiomyopathie (kahr-dee-o-my-OP-uh-thee) est une maladie du muscle cardiaque qui rend plus difficile pour votre cœur de pomper le sang vers le reste de votre corps. La cardiomyopathie peut conduire à une insuffisance cardiaque.
Les principaux types de cardiomyopathie sont la cardiomyopathie dilatée, hypertrophique et restrictive. Le traitement – qui peut comprendre des médicaments, des dispositifs implantés par voie chirurgicale, une chirurgie cardiaque ou, dans les cas graves, une transplantation cardiaque – dépend du type de cardiomyopathie dont vous êtes atteint et de sa gravité.
Types
Symptômes
Il se peut qu’il n’y ait aucun signe ou symptôme dans les premiers stades de la cardiomyopathie. Mais au fur et à mesure que l’affection progresse, des signes et des symptômes apparaissent généralement, notamment :
- Essoufflement à l’activité ou même au repos
- Gonflement des jambes, des chevilles et des pieds
- Ballonnement de l’abdomen dû à une accumulation de liquide
- Toux en position couchée
- Difficulté à se coucher à plat pour dormir
- Fatigue
- Battements de cœur rapides, battants ou palpitants
- Gêne ou pression dans la poitrine
- Vertiges, étourdissements et évanouissements
Les signes et les symptômes ont tendance à s’aggraver s’ils ne sont pas traités. Chez certaines personnes, l’état s’aggrave rapidement ; chez d’autres, il peut ne pas s’aggraver pendant une longue période.
Quand consulter un médecin
Consultez votre médecin si vous présentez un ou plusieurs signes ou symptômes associés à la cardiomyopathie. Appelez le 112 ou le numéro d’urgence local si vous avez de graves difficultés à respirer, des évanouissements ou des douleurs thoraciques qui durent plus de quelques minutes.
Certains types de cardiomyopathie peuvent être transmis dans les familles (hérédité). Si vous êtes atteint de la maladie, votre médecin peut recommander que les membres de votre famille soient examinés.
Causes
Souvent, la cause de la cardiomyopathie est inconnue. Chez certaines personnes, cependant, elle est le résultat d’une autre affection (acquise) ou transmise par un parent (héritée).
Certains états de santé ou comportements peuvent conduire à une cardiomyopathie acquise :
- Hypertension artérielle à long terme
- Lésions du tissu cardiaque dues à une crise cardiaque
- Fréquence cardiaque rapide à long terme
- Problèmes de valve cardiaque
- Infection au COVID-19
- Certaines infections, notamment celles qui provoquent une inflammation du cœur
- Troubles métaboliques, tels que l’obésité, les maladies de la thyroïde ou le diabète
- Manque de vitamines ou de minéraux essentiels dans votre alimentation, comme la thiamine (vitamine B-1)
- Les complications de la grossesse
- Accumulation de fer dans votre muscle cardiaque (hémochromatose)
- La croissance de minuscules amas de cellules inflammatoires (granulomes) dans n’importe quelle partie du corps, y compris le cœur et les poumons (sarcoïdose)
- L’accumulation de protéines anormales dans les organes (amyloïdose)
- Troubles du tissu conjonctif
- Consommation excessive d’alcool pendant de nombreuses années
- Consommation de cocaïne, d’amphétamines ou de stéroïdes anabolisants
- Utilisation de certains médicaments de chimiothérapie et de radiations pour traiter le cancer
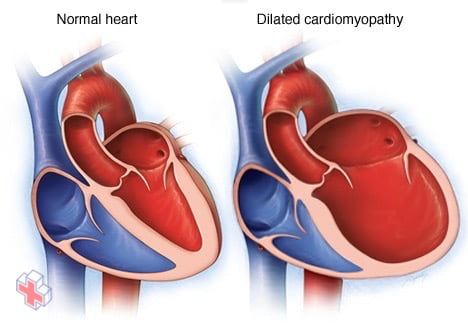
La cardiomyopathie dilatée
Par rapport à un cœur normal, un cœur atteint de cardiomyopathie dilatée présente des chambres cardiaques élargies, ce qui peut conduire à une insuffisance cardiaque en l’absence de traitement.
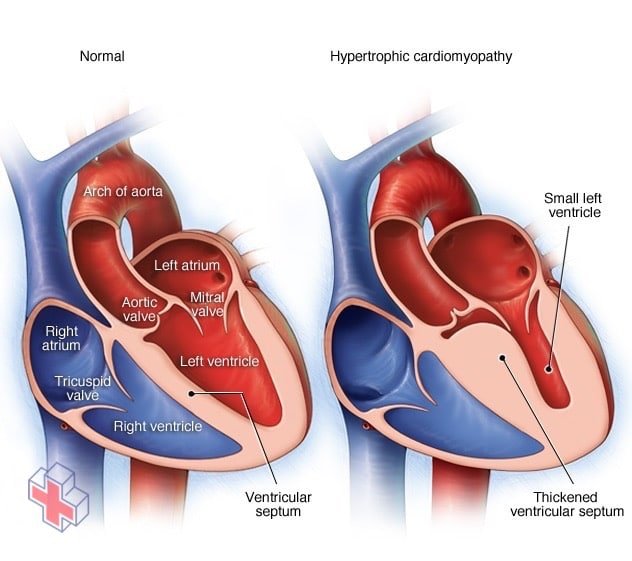
Cardiomyopathie hypertrophique
Illustrations d’un cœur normal (à gauche) et d’un cœur atteint de cardiomyopathie hypertrophique. Notez que les parois du cœur (muscles) sont beaucoup plus épaisses (hypertrophiées) dans le cœur atteint de cardiomyopathie hypertrophique.
Les types de cardiomyopathie comprennent :
- Cardiomyopathie dilatée. Dans ce type de cardiomyopathie, la capacité de pompage de la principale chambre de pompage de votre cœur – le ventricule gauche – devient hypertrophiée (dilatée) et ne peut plus pomper efficacement le sang hors du cœur.
Bien que ce type de maladie puisse toucher des personnes de tous âges, elle survient le plus souvent chez les personnes d’âge moyen et est plus susceptible d’affecter les hommes. La cause la plus courante est une maladie coronarienne ou une crise cardiaque. Cependant, elle peut également être causée par des défauts génétiques.
- Cardiomyopathie hypertrophique. Ce type implique un épaississement anormal de votre muscle cardiaque, ce qui rend le travail du cœur plus difficile. Elle affecte principalement le muscle de la principale chambre de pompage de votre cœur (ventricule gauche).
La cardiomyopathie hypertrophique peut se développer à tout âge, mais l’affection tend à être plus grave si elle survient pendant l’enfance. La plupart des personnes atteintes de ce type de cardiomyopathie ont des antécédents familiaux de la maladie. Certaines mutations génétiques ont été liées à la cardiomyopathie hypertrophique.
- Cardiomyopathie restrictive. Dans ce type de cardiomyopathie, le muscle cardiaque devient rigide et moins souple, ce qui l’empêche de se dilater et de se remplir de sang entre les battements du cœur. Ce type de cardiomyopathie le moins fréquent peut survenir à tout âge, mais il touche le plus souvent les personnes âgées.
La cardiomyopathie restrictive peut survenir sans raison connue (idiopathique), ou elle peut être causée par une maladie ailleurs dans le corps qui affecte le cœur, comme l’amylose.
- Dysplasie ventriculaire droite arythmogène. Dans ce type rare de cardiomyopathie, le muscle de la chambre cardiaque inférieure droite (ventricule droit) est remplacé par du tissu cicatriciel, ce qui peut entraîner des problèmes de rythme cardiaque. Elle est souvent causée par des mutations génétiques.
- Cardiomyopathie non classée. D’autres types de cardiomyopathie entrent dans cette catégorie.
Facteurs de risque
Un certain nombre de choses peuvent augmenter votre risque de cardiomyopathie, notamment :
- Antécédents familiaux de cardiomyopathie, d’insuffisance cardiaque et d’arrêt cardiaque soudain
- Hypertension artérielle à long terme
- Conditions qui affectent le cœur, y compris une crise cardiaque passée, une maladie coronarienne ou une infection du cœur (cardiomyopathie ischémique)
- Obésité, qui fait travailler le cœur plus fort
- L’abus d’alcool à long terme
- Consommation de drogues illicites, comme la cocaïne, les amphétamines et les stéroïdes anabolisants
- Traitement avec certains médicaments de chimiothérapie et radiations pour le cancer
De nombreuses maladies augmentent également votre risque de cardiomyopathie, notamment :
- Diabète
- Les maladies de la thyroïde
- Stockage d’un excès de fer dans l’organisme (hémochromatose)
- Amyloïdose
- Sarcoïdose
- Troubles du tissu conjonctif
Complications
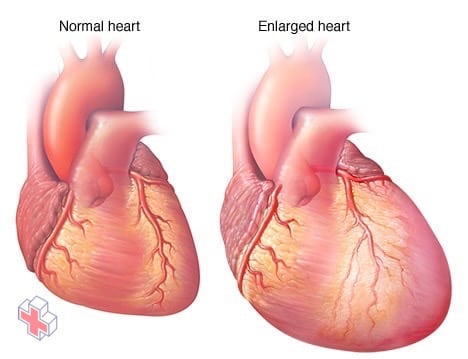
Hypertrophie du cœur, en cas d’insuffisance cardiaque
Lorsque le cœur s’affaiblit, comme c’est le cas en cas d’insuffisance cardiaque, il commence à s’élargir, ce qui oblige le cœur à travailler davantage pour pomper le sang vers le reste du corps.
La cardiomyopathie peut entraîner de graves complications, notamment :
- Insuffisance cardiaque. Votre cœur ne peut pas pomper suffisamment de sang pour répondre aux besoins de votre corps. Non traitée, l’insuffisance cardiaque peut mettre la vie en danger.
- Caillots de sang. Comme votre cœur ne peut pas pomper efficacement, des caillots sanguins peuvent se former dans votre cœur. Si les caillots pénètrent dans votre circulation sanguine, ils peuvent bloquer le flux sanguin vers d’autres organes, notamment le cœur et le cerveau.
- Problèmes de valves cardiaques. Comme la cardiomyopathie entraîne une hypertrophie du cœur, les valves cardiaques peuvent ne pas se fermer correctement. Cela peut provoquer un reflux du sang dans la valve.
- Arrêt cardiaque et mort subite. La cardiomyopathie peut déclencher des rythmes cardiaques anormaux qui provoquent des évanouissements ou, dans certains cas, une mort subite si votre cœur cesse de battre efficacement.
Prévention
Dans de nombreux cas, vous ne pouvez pas prévenir la cardiomyopathie. Informez votre médecin si vous avez des antécédents familiaux de cette maladie.
Vous pouvez contribuer à réduire votre risque de cardiomyopathie et d’autres types de maladies cardiaques en adoptant un mode de vie sain pour le cœur et en faisant des choix de vie tels que :
- Éviter la consommation d’alcool ou de cocaïne
- Contrôler l’hypertension artérielle, l’hypercholestérolémie et le diabète
- Adopter un régime alimentaire sain
- Faire de l’exercice régulièrement
- Dormir suffisamment
- Réduire votre stress
Diagnostic
Votre médecin procédera à un examen physique et vous posera des questions sur vos antécédents médicaux personnels et familiaux. Il vous demandera également à quel moment vos symptômes surviennent – par exemple, si l’exercice physique provoque vos symptômes. Si votre médecin pense que vous êtes atteint de cardiomyopathie, plusieurs tests peuvent être effectués pour confirmer le diagnostic, notamment :
- Radiographie du thorax. Une image de votre cœur montrera s’il est hypertrophié.
- Échocardiogramme. Ce test utilise des ondes sonores pour créer des images du cœur, qui montrent sa taille et ses mouvements lorsqu’il bat. Ce test permet de vérifier vos valves cardiaques et aide votre médecin à déterminer la cause de vos symptômes.
- Électrocardiogramme (ECG). Dans cet examen non invasif, des électrodes sont fixées sur votre peau pour mesurer les signaux électriques de votre cœur. Un ECG peut montrer des perturbations dans l’activité électrique de votre cœur, ce qui permet de détecter des rythmes cardiaques anormaux et des zones de blessure.
- Test d’effort sur tapis roulant. Votre rythme cardiaque, votre tension artérielle et votre respiration sont surveillés pendant que vous marchez sur un tapis roulant. Votre médecin peut recommander ce test pour évaluer les symptômes, déterminer votre capacité d’exercice et déterminer si l’exercice déclenche des rythmes cardiaques anormaux.
- Cathétérisme cardiaque. Un tube fin (cathéter) est inséré dans votre aine et enfilé dans vos vaisseaux sanguins jusqu’à votre cœur. La pression à l’intérieur des chambres de votre cœur peut être mesurée pour voir avec quelle force le sang est pompé dans votre cœur. Un colorant peut être injecté par le cathéter dans vos vaisseaux sanguins pour les rendre plus visibles sur les radiographies (angiographie coronaire). Un cathétérisme cardiaque peut révéler des blocages dans vos vaisseaux sanguins.
Au cours de ce test, les médecins peuvent prélever un petit échantillon de tissu (biopsie) de votre cœur pour l’analyser en laboratoire.
- IRM cardiaque. Ce test utilise des champs magnétiques et des ondes radio pour créer des images de votre cœur. Votre médecin peut demander une IRM cardiaque si les images de votre échocardiogramme ne sont pas utiles pour établir un diagnostic.
- Scanner cardiaque. Vous êtes allongé sur une table à l’intérieur d’une machine en forme de beignet. Un tube à rayons X à l’intérieur de la machine tourne autour de votre corps et recueille des images de votre cœur et de votre poitrine pour évaluer la taille et la fonction du cœur et les valves cardiaques.
- Analyses sanguines. Plusieurs analyses de sang peuvent être effectuées, notamment pour vérifier votre fonction rénale, thyroïdienne et hépatique et pour mesurer votre taux de fer.
Un test sanguin peut mesurer le peptide natriurétique de type B (BNP), une protéine produite par votre cœur. Votre taux sanguin de BNP peut augmenter lorsque votre cœur est en insuffisance cardiaque, une complication courante de la cardiomyopathie.
- Test ou dépistage génétique. La cardiomyopathie peut être transmise dans les familles (hérédité). Demandez à votre médecin si un test génétique est approprié pour vous. Il ou elle pourrait recommander un dépistage familial ou un test génétique pour vos parents au premier degré – parents, frères et sœurs et enfants.
Traitement
Les objectifs du traitement de la cardiomyopathie sont les suivants :
- Gérez vos signes et symptômes
- Empêcher votre maladie de s’aggraver
- Réduire le risque de complications
Le type de traitement que vous recevez dépend du type de cardiomyopathie dont vous êtes atteint.
Médicaments
De nombreux types de médicaments différents sont utilisés pour traiter la cardiomyopathie. Les médicaments pour la cardiomyopathie peuvent aider :
- Améliorer la capacité du cœur à pomper le sang
- Améliorer la circulation sanguine
- Diminuer la pression sanguine
- Ralentir le rythme cardiaque
- Éliminer le liquide excédentaire du corps
- Prévenir la formation de caillots sanguins
Thérapies
Les procédures non chirurgicales utilisées pour traiter la cardiomyopathie ou l’arythmie comprennent :
- Ablation septale. Une petite partie du muscle cardiaque épaissi est détruite en injectant de l’alcool par un tube long et fin (cathéter) dans l’artère amenant le sang à cette zone. Cela permet au sang de circuler dans cette zone.
- Ablation par radiofréquence. Pour traiter les rythmes cardiaques anormaux, les médecins guident des tubes longs et flexibles (cathéters) dans vos vaisseaux sanguins jusqu’à votre cœur. Des électrodes situées à l’extrémité des cathéters transmettent de l’énergie pour endommager un petit point de tissu cardiaque anormal à l’origine de l’anomalie du rythme cardiaque.
Chirurgie ou autres procédures
Plusieurs types de dispositifs peuvent être implantés chirurgicalement dans le cœur pour améliorer sa fonction et soulager les symptômes, notamment :
- Cardioverteur-défibrillateur implantable (DCI). Ce dispositif surveille votre rythme cardiaque et délivre des chocs électriques si nécessaire pour contrôler les rythmes cardiaques anormaux. Un DAI ne traite pas la cardiomyopathie, mais surveille et contrôle les rythmes anormaux, une complication grave de l’affection.
- Dispositif d’assistance ventriculaire (DAV). Ce dispositif aide le sang à circuler dans votre cœur. Un DAV est généralement envisagé après l’échec d’approches moins invasives. Il peut être utilisé comme traitement à long terme ou comme traitement à court terme en attendant une transplantation cardiaque.
- Stimulateur cardiaque. Ce petit appareil placé sous la peau dans la poitrine ou l’abdomen utilise des impulsions électriques pour contrôler les arythmies.
Les types de chirurgie utilisés pour traiter la cardiomyopathie comprennent :
- Myectomie septale. Dans cette opération à cœur ouvert, votre chirurgien retire une partie de la paroi musculaire cardiaque épaissie (septum) qui sépare les deux chambres cardiaques inférieures (ventricules). L’ablation d’une partie du muscle cardiaque améliore le flux sanguin dans le cœur et réduit la régurgitation de la valve mitrale. La myectomie septale est utilisée pour traiter la cardiomyopathie hypertrophique.
- Transplantation cardiaque. Votre médecin peut vous recommander une transplantation cardiaque si vous souffrez d’une insuffisance cardiaque au stade terminal et que les médicaments et autres traitements ne fonctionnent plus.
Mode de vie et remèdes maison
Ces changements de style de vie peuvent vous aider à gérer la cardiomyopathie :
- Arrêtez de fumer.
- Perdez du poids si vous êtes en surpoids. Demandez à votre médecin quel est le poids santé pour vous.
- Faites régulièrement de l’exercice, mais parlez d’abord à votre médecin du type et de la quantité les plus sûrs pour vous.
- Adoptez une alimentation saine, comprenant une variété de fruits et de légumes et des céréales complètes.
- Consommez moins de sel (sodium). Visez moins de 1 500 milligrammes de sodium par jour.
- Évitez ou buvez moins d’alcool.
- Essayez de gérer votre stress.
- Dormez suffisamment.
- Prenez tous vos médicaments comme indiqué par votre médecin.
- Allez chez votre médecin pour des rendez-vous de suivi réguliers.
Préparer votre rendez-vous
Si vous pensez être atteint de cardiomyopathie ou si vous vous inquiétez de votre risque, prenez rendez-vous avec votre médecin traitant. Il ou elle peut vous adresser à un spécialiste du cœur (cardiologue).
Voici des informations pour vous aider à vous préparer à votre rendez-vous.
Ce que vous pouvez faire
Soyez au courant des restrictions éventuelles avant le rendez-vous. Lorsque vous prenez le rendez-vous, demandez s’il y a quelque chose que vous devez faire à l’avance, comme restreindre votre régime alimentaire.
Faites une liste de :
- Vos symptômes, y compris ceux qui peuvent sembler sans rapport avec la cardiomyopathie, et le moment où ils ont commencé
- Lesprincipales informations personnelles, y compris les antécédents familiaux de cardiomyopathie, de maladie cardiaque, d’accident vasculaire cérébral, d’hypertension artérielle ou de diabète, et tout stress important ou changement de vie récent
- Tous les médicaments, vitamines ou autres suppléments que vous prenez, y compris les doses
- Questions à poser à votre médecin
Emmenez un membre de votre famille ou un ami, si possible, pour vous aider à vous souvenir des informations qui vous sont données.
Pour la cardiomyopathie, voici quelques questions de base à poser à votre médecin :
- Quelle est la cause la plus probable de mes symptômes ?
- Quelles sont les autres causes possibles ?
- De quels tests ai-je besoin ?
- Quelles sont les options de traitement disponibles, et lesquelles me recommandez-vous ?
- À quelle fréquence dois-je me faire dépister ?
- Dois-je dire aux membres de ma famille de se faire dépister pour la cardiomyopathie ?
- J’ai d’autres problèmes de santé. Comment puis-je gérer au mieux ces conditions ensemble ?
- Existe-t-il des brochures ou d’autres documents imprimés que je peux obtenir ? Quels sites Web recommandez-vous ?
N’hésitez pas à poser d’autres questions.
Ce que vous pouvez attendre de votre médecin
Votre médecin est susceptible de vous poser des questions, notamment :
- Avez-vous des symptômes en permanence, ou sont-ils intermittents ?
- Quelle est la gravité de vos symptômes ?
- Qu’est-ce qui semble améliorer vos symptômes, le cas échéant ?
- Qu’est-ce qui semble aggraver vos symptômes, le cas échéant ?

 »
»
Laisser un commentaire