Vue d’ensemble
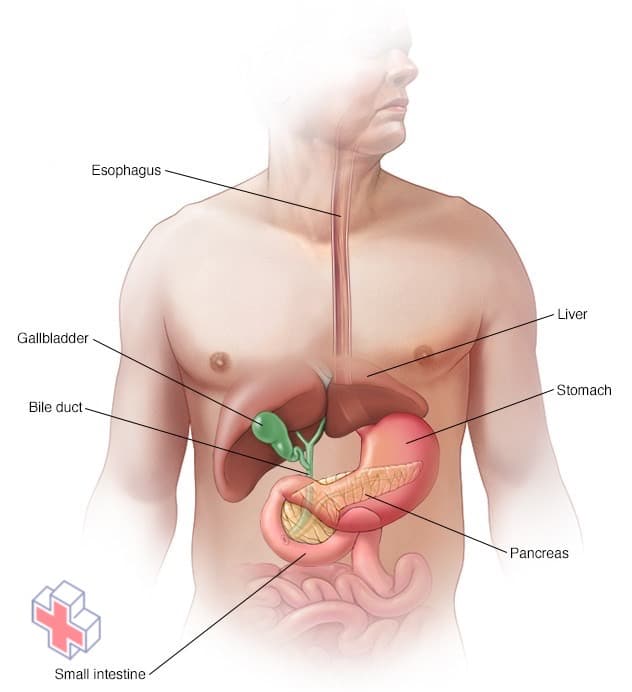
Le pancréas dans le système digestif
Le pancréas est une glande longue et plate qui se trouve horizontalement derrière votre estomac. Il joue un rôle dans la digestion et dans la régulation du taux de sucre dans votre sang.
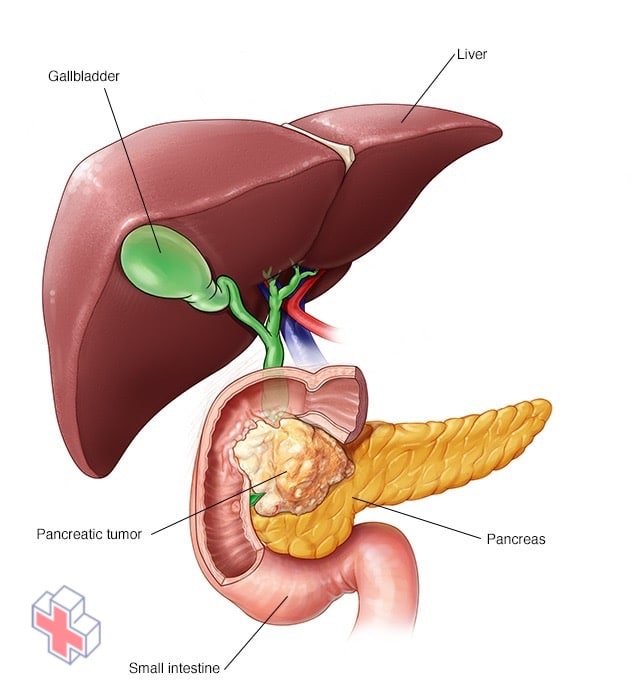
Cancer du pancréas
Le cancer du pancréas est un cancer qui se forme dans les cellules du pancréas.
Le cancer du pancréas commence dans les tissus de votre pancréas – un organe de votre abdomen qui se trouve derrière la partie inférieure de votre estomac. Votre pancréas libère des enzymes qui facilitent la digestion et produit des hormones qui aident à gérer votre glycémie.
Plusieurs types d’excroissances peuvent se produire dans le pancréas, notamment des tumeurs cancéreuses et non cancéreuses. Le type de cancer le plus courant qui se forme dans le pancréas commence dans les cellules qui tapissent les canaux qui transportent les enzymes digestives hors du pancréas (adénocarcinome du canal pancréatique).
Le cancer du pancréas est rarement détecté à ses premiers stades, lorsqu’il est le plus curable. Cela est dû au fait qu’il ne provoque souvent pas de symptômes avant de s’être propagé à d’autres organes.
Les options de traitement du cancer du pancréas sont choisies en fonction de l’étendue du cancer. Les options peuvent inclure la chirurgie, la chimiothérapie, la radiothérapie ou une combinaison de ces méthodes.
Symptômes
Les signes et les symptômes du cancer du pancréas n’apparaissent souvent qu’à un stade avancé de la maladie. Ils peuvent inclure :
- Douleur abdominale qui irradie dans le dos
- Perte d’appétit ou perte de poids involontaire
- Jaunissement de votre peau et du blanc de vos yeux (jaunisse)
- Selles de couleur claire
- Urine de couleur foncée
- Démangeaisons de la peau
- Nouveau diagnostic de diabète ou diabète existant qui devient plus difficile à contrôler
- Caillots de sang
- Fatigue
Quand consulter un médecin
Consultez votre médecin si vous ressentez des symptômes inexpliqués qui vous inquiètent. De nombreuses autres affections peuvent provoquer ces symptômes. Votre médecin peut donc vérifier ces affections ainsi que la présence d’un cancer du pancréas.
Diagnostic
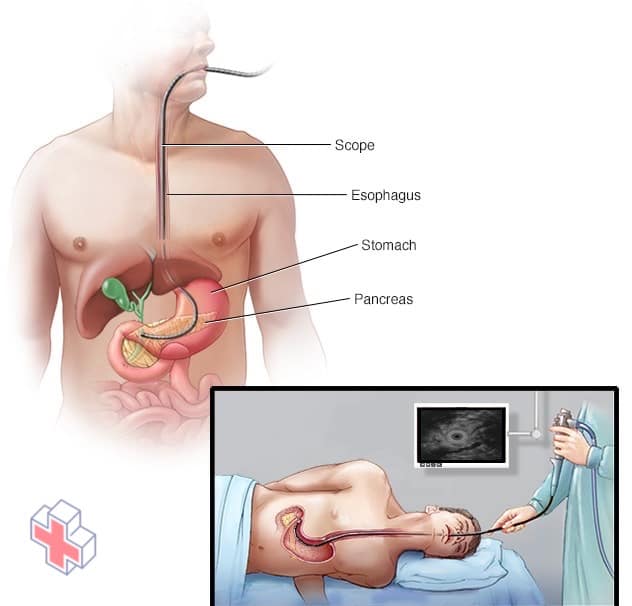
Échographie pancréatique
Au cours d’une échographie endoscopique du pancréas, votre médecin insère un tube fin et flexible (endoscope) dans votre gorge et dans votre abdomen. Un appareil à ultrasons situé à l’extrémité du tube émet des ondes sonores qui génèrent des images de votre pancréas et des tissus voisins.
Si votre médecin soupçonne un cancer du pancréas, il peut vous faire passer un ou plusieurs des tests suivants :
- Tests d’imagerie qui créent des images de vos organes internes. Ces tests aident vos médecins à visualiser vos organes internes, y compris le pancréas. Les techniques utilisées pour diagnostiquer le cancer du pancréas comprennent l’échographie, la tomographie par ordinateur (CT), l’imagerie par résonance magnétique (IRM) et, parfois, la tomographie par émission de positrons (TEP).
- L’utilisation d’un scope pour créer des images échographiques de votre pancréas. Une échographie endoscopique (EUS) utilise un dispositif à ultrasons pour réaliser des images de votre pancréas depuis l’intérieur de votre abdomen. L’appareil est passé par un tube fin et flexible (endoscope) dans votre oesophage et dans votre estomac afin d’obtenir les images.
- Prélèvement d’un échantillon de tissu pour analyse (biopsie). Une biopsie est une procédure qui consiste à prélever un petit échantillon de tissu pour l’examiner au microscope. Le plus souvent, le tissu est prélevé pendant l’EUS en passant des outils spéciaux dans l’endoscope. Moins souvent, un échantillon de tissu est prélevé dans le pancréas en insérant une aiguille à travers votre peau et dans votre pancréas (aspiration à l’aiguille fine).
- Analyse de sang. Votre médecin peut tester votre sang pour détecter des protéines spécifiques (marqueurs tumoraux) excrétées par les cellules cancéreuses du pancréas. Un test de marqueur tumoral utilisé dans le cancer du pancréas est appelé CA19-9. Il peut être utile pour comprendre comment le cancer réagit au traitement. Mais le test n’est pas toujours fiable car certaines personnes atteintes d’un cancer du pancréas ne présentent pas de taux élevés de CA19-9, ce qui rend le test moins utile.
Si votre médecin confirme un diagnostic de cancer du pancréas, il essaie de déterminer l’étendue (stade) du cancer. À l’aide des informations fournies par les tests de stadification, votre médecin attribue un stade à votre cancer du pancréas, ce qui permet de déterminer les traitements les plus susceptibles de vous être bénéfiques.
Les stades du cancer du pancréas sont indiqués par des chiffres romains allant de 0 à IV. Les stades les plus bas indiquent que le cancer est confiné au pancréas. Au stade IV, le cancer s’est propagé à d’autres parties du corps.
Le système de stadification du cancer continue d’évoluer et devient plus complexe à mesure que les médecins améliorent le diagnostic et le traitement du cancer.
N’hésitez pas à demander à votre médecin quelle est son expérience en matière de diagnostic du cancer du pancréas. Si vous avez des doutes, demandez un deuxième avis.
Traitement
Le traitement du cancer du pancréas dépend du stade et de la localisation du cancer, ainsi que de votre état de santé général et de vos préférences personnelles. Pour la plupart des gens, le premier objectif du traitement du cancer du pancréas est d’éliminer le cancer, si possible. Lorsque cela n’est pas possible, l’accent peut être mis sur l’amélioration de votre qualité de vie et sur la limitation de la croissance du cancer ou de ses conséquences.
Le traitement peut inclure la chirurgie, la radiothérapie, la chimiothérapie ou une combinaison de ces méthodes. Lorsque le cancer du pancréas est à un stade avancé et que ces traitements ne sont pas susceptibles d’offrir un avantage, votre médecin se concentrera sur le soulagement des symptômes (soins palliatifs) afin que vous soyez aussi confortable que possible pendant le plus longtemps possible.
Chirurgie
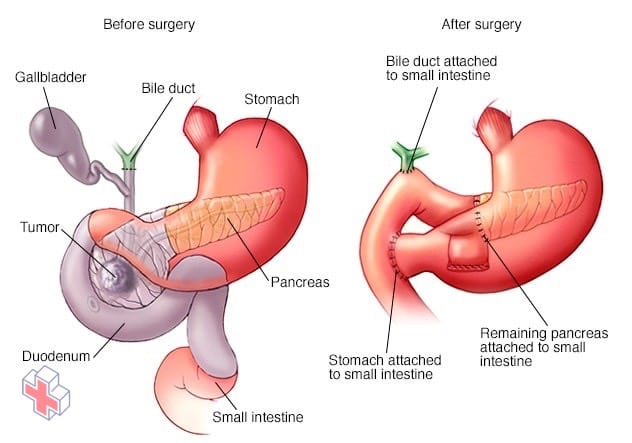
Procédure de Whipple
La procédure Whipple (pancréaticoduodénectomie) est une opération qui consiste à retirer la tête du pancréas, la première partie de l’intestin grêle (duodénum), la vésicule biliaire et le canal cholédoque. Les organes restants sont rattachés pour vous permettre de digérer les aliments normalement après l’opération.
Les chirurgies avancées du cancer du pancréas sont porteuses d’espoir.
Cliquez ici pour une infographie pour en savoir plus
Les opérations utilisées chez les personnes atteintes d’un cancer du pancréas comprennent :
- Chirurgie pour les tumeurs dans la tête du pancréas. Si votre cancer est situé dans la tête du pancréas, vous pouvez envisager une opération appelée procédure de Whipple (pancréaticoduodénectomie).
La procédure de Whipple est une opération techniquement difficile qui consiste à retirer la tête du pancréas, la première partie de l’intestin grêle (duodénum), la vésicule biliaire, une partie du canal cholédoque et les ganglions lymphatiques voisins. Dans certaines situations, une partie de l’estomac et du côlon peut également être enlevée. Votre chirurgien reconnecte les parties restantes de votre pancréas, de votre estomac et de vos intestins pour vous permettre de digérer les aliments.
- Chirurgie pour les tumeurs dans le corps et la queue du pancréas. La chirurgie visant à retirer le côté gauche (corps et queue) du pancréas est appelée pancréatectomie distale. Votre chirurgien devra peut-être aussi enlever votre rate.
- Chirurgie visant à retirer l’ensemble du pancréas. Chez certaines personnes, il peut être nécessaire d’enlever le pancréas entier. Cela s’appelle une pancréatectomie totale. Vous pouvez vivre relativement normalement sans pancréas mais vous avez besoin d’un remplacement à vie de l’insuline et des enzymes.
- Chirurgie pour les tumeurs affectant les vaisseaux sanguins proches. De nombreuses personnes atteintes d’un cancer du pancréas avancé ne sont pas considérées comme éligibles pour la procédure de Whipple ou d’autres chirurgies du pancréas si leurs tumeurs impliquent des vaisseaux sanguins proches. Dans les centres médicaux hautement spécialisés et expérimentés, les chirurgiens peuvent proposer des opérations de chirurgie pancréatique qui incluent l’ablation et la reconstruction des vaisseaux sanguins affectés.
Chacune de ces interventions chirurgicales comporte un risque de saignement et d’infection. Après l’opération, certaines personnes ont des nausées et des vomissements si l’estomac a du mal à se vider (vidange gastrique retardée). Attendez-vous à une longue convalescence après l’une de ces interventions. Vous passerez plusieurs jours à l’hôpital, puis vous récupérerez pendant plusieurs semaines à la maison.
Des recherches approfondies montrent que la chirurgie du cancer du pancréas tend à entraîner moins de complications lorsqu’elle est pratiquée par des chirurgiens très expérimentés dans des centres qui pratiquent un grand nombre de ces opérations. N’hésitez pas à vous renseigner sur l’expérience de votre chirurgien et de l’hôpital en matière de chirurgie du cancer du pancréas. Si vous avez des doutes, demandez un deuxième avis.
Chimiothérapie
La chimiothérapie utilise des médicaments pour aider à tuer les cellules cancéreuses. Ces médicaments peuvent être injectés dans une veine ou pris par voie orale. Vous pouvez recevoir un seul médicament de chimiothérapie ou une combinaison de ceux-ci.
La chimiothérapie peut également être associée à la radiothérapie (chimioradiothérapie). La chimioradiation est généralement utilisée pour traiter les cancers qui ne se sont pas propagés au-delà du pancréas vers d’autres organes. Dans les centres médicaux spécialisés, cette combinaison peut être utilisée avant la chirurgie pour aider à réduire la tumeur. Elle est parfois utilisée après la chirurgie pour réduire le risque de récidive du cancer du pancréas.
Chez les personnes atteintes d’un cancer du pancréas avancé et d’un cancer qui s’est propagé à d’autres parties du corps, la chimiothérapie peut être utilisée pour contrôler la croissance du cancer, soulager les symptômes et prolonger la survie.
Radiothérapie
La radiothérapie utilise des faisceaux à haute énergie, comme ceux des rayons X et des protons, pour détruire les cellules cancéreuses. Vous pouvez recevoir des traitements par radiothérapie avant ou après une opération du cancer, souvent en association avec une chimiothérapie. Ou votre médecin peut vous recommander une combinaison de traitements de radiothérapie et de chimiothérapie lorsque votre cancer ne peut pas être traité par voie chirurgicale.
La radiothérapie provient généralement d’une machine qui se déplace autour de vous, dirigeant les rayons vers des points spécifiques de votre corps (rayonnement externe). Dans les centres médicaux spécialisés, la radiothérapie peut être administrée pendant une intervention chirurgicale (radiation peropératoire).
La radiothérapie traditionnelle utilise les rayons X pour traiter le cancer, mais une forme plus récente de radiation utilisant des protons est disponible dans certains centres médicaux. Dans certaines situations, la protonthérapie peut être utilisée pour traiter le cancer du pancréas et elle peut offrir moins d’effets secondaires que la radiothérapie standard.
Essais cliniques
Les essais cliniques sont des études visant à tester de nouveaux traitements, comme la thérapie systémique, et de nouvelles approches de la chirurgie ou de la radiothérapie. Si le traitement à l’étude s’avère plus sûr et plus efficace que les traitements actuels, il peut devenir la nouvelle norme de soins.
Les essais cliniques pour le cancer du pancréas peuvent vous donner la chance d’essayer une nouvelle thérapie ciblée, des médicaments de chimiothérapie, des traitements d’immunothérapie ou des vaccins.
Les essais cliniques ne peuvent pas garantir la guérison, et ils peuvent avoir des effets secondaires graves ou inattendus. D’un autre côté, les essais cliniques sur le cancer sont étroitement surveillés pour garantir qu’ils sont menés de la manière la plus sûre possible. Et ils offrent un accès à des traitements qui ne vous seraient pas accessibles autrement.
Discutez avec votre médecin des essais cliniques qui pourraient vous convenir.
Soins de soutien (palliatifs)
Les soins palliatifs sont des soins médicaux spécialisés qui visent à soulager la douleur et les autres symptômes d’une maladie grave. Les soins palliatifs ne sont pas les mêmes que les soins palliatifs ou les soins de fin de vie. Les soins palliatifs sont dispensés par des équipes de médecins, d’infirmières, de travailleurs sociaux et d’autres professionnels spécialement formés. Ces équipes visent à améliorer la qualité de vie des personnes atteintes de cancer et de leurs familles.
Les spécialistes des soins palliatifs travaillent avec vous, votre famille et vos autres médecins pour fournir une couche supplémentaire de soutien qui complète vos soins médicaux continus. On y a souvent recours lorsqu’on subit des traitements agressifs, comme la chirurgie, la chimiothérapie et la radiothérapie.
Lorsque les soins palliatifs sont utilisés avec d’autres traitements appropriés – même peu de temps après le diagnostic – les personnes atteintes de cancer peuvent se sentir mieux et vivre plus longtemps.

Laisser un commentaire