Vue d’ensemble
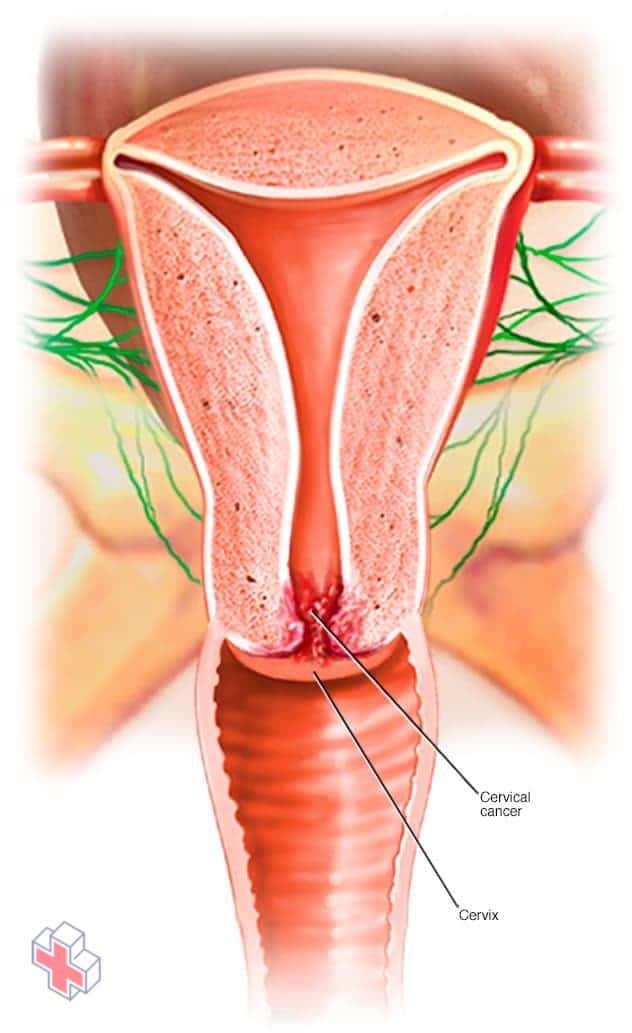
Le cancer du col de l’utérus
Le cancer du col de l’utérus commence dans les cellules du col de l’utérus.
Le cancer du col de l’utérus est un type de cancer qui se développe dans les cellules du col de l’utérus – la partie inférieure de l’utérus qui est reliée au vagin.
Diverses souches du papillomavirus humain (HPV), une infection sexuellement transmissible, jouent un rôle dans la cause de la plupart des cancers du col de l’utérus.
Lorsqu’il est exposé au VPH, le système immunitaire de l’organisme empêche généralement le virus de nuire. Chez un petit pourcentage de personnes, cependant, le virus survit pendant des années, contribuant au processus qui fait que certaines cellules cervicales deviennent des cellules cancéreuses.
Vous pouvez réduire votre risque de développer un cancer du col de l’utérus en passant des tests de dépistage et en recevant un vaccin qui protège contre l’infection par le VPH.
Symptômes
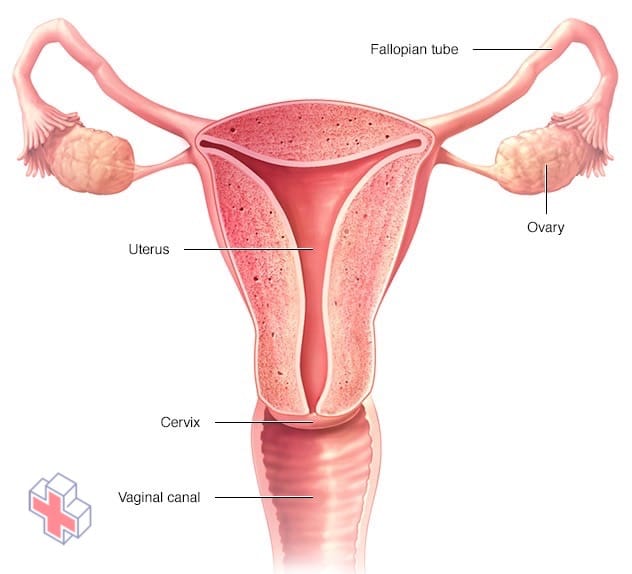
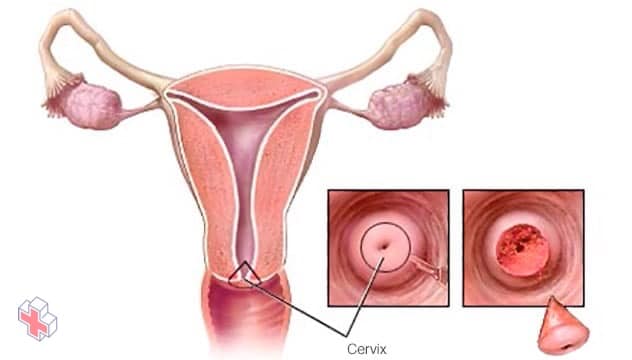
Appareil reproducteur féminin
Les ovaires, les trompes de Fallope, l’utérus, le col de l’utérus et le vagin (canal vaginal) constituent l’appareil reproducteur féminin.
Le cancer du col de l’utérus à un stade précoce ne produit généralement aucun signe ou symptôme.
Les signes et symptômes d’un cancer du col de l’utérus plus avancé sont les suivants :
- Saignements vaginaux après un rapport sexuel, entre les règles ou après la ménopause
- Pertes vaginales aqueuses, sanglantes, qui peuvent être abondantes et avoir une odeur nauséabonde
- Douleurs pelviennes ou douleurs pendant les rapports sexuels
Quand consulter un médecin
Prenez rendez-vous avec votre médecin si vous présentez des signes ou des symptômes qui vous inquiètent.
Causes
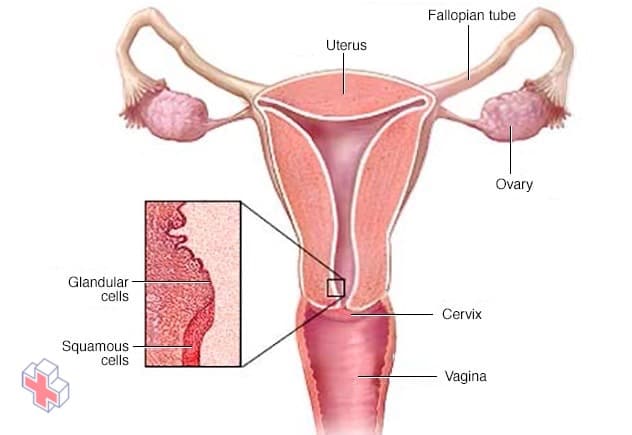
Où commence le cancer du col de l’utérus
Deux types de cellules tapissent la surface du col de l’utérus, et toutes deux peuvent devenir cancéreuses. Un type (cellules glandulaires) a un aspect en forme de colonne. L’autre type (cellules squameuses) est fin et plat. La limite entre les deux types de cellules est l’endroit où le cancer du col de l’utérus apparaît le plus souvent.
Le cancer du col de l’utérus commence lorsque des cellules saines du col de l’utérus développent des changements (mutations) dans leur ADN. L’ADN d’une cellule contient les instructions qui indiquent à la cellule ce qu’elle doit faire.
Les cellules saines croissent et se multiplient à un rythme déterminé, pour finalement mourir à un moment donné. Les mutations indiquent aux cellules de croître et de se multiplier de manière incontrôlée, sans pour autant mourir. Les cellules anormales qui s’accumulent forment une masse (tumeur). Les cellules cancéreuses envahissent les tissus voisins et peuvent se détacher d’une tumeur pour se propager (métastases) ailleurs dans le corps.
On ne sait pas exactement ce qui cause le cancer du col de l’utérus, mais il est certain que le VPH joue un rôle. Le VPH est très courant, et la plupart des personnes porteuses du virus ne développent jamais de cancer. Cela signifie que d’autres facteurs – comme votre environnement ou vos choix de vie – déterminent également si vous développerez un cancer du col de l’utérus.
Types de cancer du col de l’utérus
Le type de cancer du col de l’utérus dont vous êtes atteint contribue à déterminer votre pronostic et votre traitement. Les principaux types de cancer du col de l’utérus sont :
- Carcinome épidermoïde. Ce type de cancer du col de l’utérus commence dans les cellules fines et plates (cellules squameuses) qui tapissent la partie externe du col de l’utérus, qui se projette dans le vagin. La plupart des cancers du col de l’utérus sont des carcinomes spinocellulaires.
- Adénocarcinome. Ce type de cancer du col de l’utérus commence dans les cellules glandulaires en forme de colonne qui tapissent le canal cervical.
Parfois, les deux types de cellules sont impliqués dans le cancer du col de l’utérus. Très rarement, le cancer se produit dans d’autres cellules du col de l’utérus.
Facteurs de risque
Les facteurs de risque du cancer du col de l’utérus sont les suivants :
- Nombreux partenaires sexuels. Plus votre nombre de partenaires sexuels est élevé – et plus le nombre de partenaires sexuels de votre partenaire est élevé – plus vous avez de chances de contracter le VPH.
- Autres infections sexuellement transmissibles (IST). Le fait d’avoir d’autres IST – comme la chlamydia, la gonorrhée, la syphilis et le VIH/sida – augmente votre risque de contracter le VPH.
- Un système immunitaire affaibli. Vous pouvez être plus susceptible de développer un cancer du col de l’utérus si votre système immunitaire est affaibli par un autre problème de santé et que vous avez le VPH.
- Le tabagisme. Le tabagisme est associé au cancer du col de l’utérus à cellules squameuses.
- Exposition à un médicament de prévention des fausses couches. Si votre mère a pris un médicament appelé diéthylstilbestrol (DES) pendant sa grossesse dans les années 1950, vous pourriez avoir un risque accru d’un certain type de cancer du col de l’utérus appelé adénocarcinome à cellules claires.
Prévention
Pour réduire votre risque de cancer du col de l’utérus :
- Demandez à votre médecin de vous parler du vaccin contre le VPH. Recevoir un vaccin pour prévenir l’infection par le VPH peut réduire votre risque de cancer du col de l’utérus et d’autres cancers liés au VPH. Demandez à votre médecin si le vaccin contre le VPH est approprié pour vous.
- Passez des tests Pap de routine. Les tests Pap permettent de détecter les états précancéreux du col de l’utérus, de sorte qu’ils puissent être surveillés ou traités afin de prévenir le cancer du col de l’utérus. La plupart des organisations médicales suggèrent de commencer les tests Pap de routine à l’âge de 21 ans et de les répéter tous les quelques années.
- Pratiquez le sexe sans risque. Réduisez votre risque de cancer du col de l’utérus en prenant des mesures pour prévenir les infections sexuellement transmissibles, comme l’utilisation d’un préservatif à chaque rapport sexuel et la limitation du nombre de vos partenaires sexuels.
- Ne fumez pas. Si vous ne fumez pas, ne commencez pas. Si vous fumez, parlez à votre médecin des stratégies qui vous aideront à arrêter.
Diagnostic
Dépistage
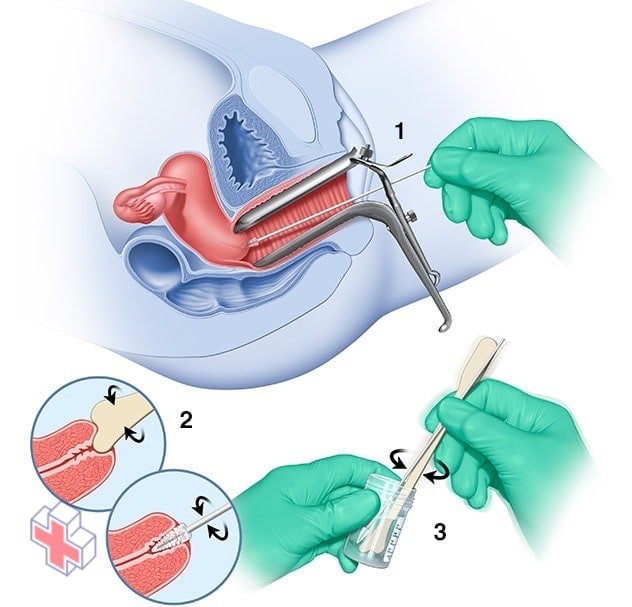
Test Pap
Lors d’un test Pap, votre médecin utilise un spéculum vaginal pour écarter les parois de votre vagin et voir le col de l’utérus. Ensuite, il prélève un échantillon de cellules de votre col de l’utérus à l’aide d’une petite brosse en forme de cône et d’une minuscule spatule en plastique (1 et 2). Votre médecin rince ensuite la brosse et la spatule dans un flacon rempli de liquide (3) et envoie le flacon à un laboratoire pour analyse.
Les tests de dépistage peuvent aider à détecter le cancer du col de l’utérus et les cellules précancéreuses qui pourraient un jour se transformer en cancer du col de l’utérus. La plupart des directives suggèrent de commencer le dépistage du cancer du col de l’utérus et des modifications précancéreuses à l’âge de 21 ans.
Les tests de dépistage comprennent :
- Test Pap. Au cours d’un test Pap, votre médecin gratte et brosse les cellules de votre col de l’utérus, qui sont ensuite examinées en laboratoire pour détecter des anomalies.
Un test Pap peut détecter des cellules anormales dans le col de l’utérus, y compris des cellules cancéreuses et des cellules présentant des changements qui augmentent le risque de cancer du col de l’utérus.
- Test ADN-VPH. Le test ADN-VPH consiste à tester des cellules prélevées sur le col de l’utérus pour détecter une infection par l’un des types de VPH les plus susceptibles d’entraîner un cancer du col de l’utérus.
Discutez avec votre médecin des options de dépistage du cancer du col de l’utérus.
Diagnostic
Biopsie du cône
Au cours d’une biopsie conique (conisation), un médecin prélève chirurgicalement un morceau de tissu en forme de cône sur le col de l’utérus. En général, le morceau en forme de cône comprend des tissus de la partie supérieure et inférieure du col de l’utérus.
Si un cancer du col de l’utérus est suspecté, votre médecin commencera probablement par un examen approfondi de votre col. Un instrument spécial grossissant (colposcope) est utilisé pour vérifier la présence de cellules anormales.
Au cours de l’examen colposcopique, votre médecin prélèvera probablement un échantillon de cellules cervicales (biopsie) pour des analyses de laboratoire. Pour obtenir des tissus, votre médecin peut utiliser :
- Labiopsie par poinçon, qui consiste à utiliser un outil pointu pour prélever de petits échantillons de tissu cervical.
- Lecuretage endocervical, qui utilise un petit instrument en forme de cuillère (curet) ou une brosse fine pour gratter un échantillon de tissu du col de l’utérus.
Si la biopsie à l’emporte-pièce ou le curetage endocervical sont inquiétants, votre médecin peut effectuer l’un des tests suivants :
- Laboucle de fil électrique, qui utilise un mince fil électrifié à basse tension pour obtenir un petit échantillon de tissu. Cette opération est généralement effectuée sous anesthésie locale au cabinet.
- Labiopsie conique (conisation), qui est une procédure permettant à votre médecin d’obtenir des couches plus profondes de cellules cervicales pour des tests de laboratoire. Une biopsie en cône peut être effectuée dans un hôpital sous anesthésie générale.
Mise en scène
Si votre médecin détermine que vous avez un cancer du col de l’utérus, vous passerez d’autres tests pour déterminer l’étendue (stade) de votre cancer. Le stade de votre cancer est un facteur clé pour décider de votre traitement.
Les examens de stadification comprennent :
- Tests d’imagerie. Des tests tels que la radiographie, le scanner, l’IRM et la tomographie par émission de positons (TEP) aident votre médecin à déterminer si votre cancer s’est propagé au-delà du col de l’utérus.
- Examen visuel de votre vessie et de votre rectum. Votre médecin peut utiliser des scopes spéciaux pour voir l’intérieur de votre vessie et de votre rectum.
Traitement
Le traitement du cancer du col de l’utérus dépend de plusieurs facteurs, tels que le stade du cancer, les autres problèmes de santé que vous pouvez avoir et vos préférences. La chirurgie, la radiothérapie, la chimiothérapie ou une combinaison des trois peuvent être utilisées.
Chirurgie
Le cancer du col de l’utérus au stade précoce est généralement traité par chirurgie. L’opération qui vous convient le mieux dépend de la taille de votre cancer, de son stade et du fait que vous souhaitiez ou non envisager une grossesse à l’avenir.
Les options peuvent inclure :
- Chirurgie pour enlever uniquement le cancer. Dans le cas d’un très petit cancer du col de l’utérus, il peut être possible d’enlever entièrement le cancer par une biopsie conique. Cette procédure consiste à couper un morceau de tissu cervical en forme de cône, tout en laissant le reste du col de l’utérus intact. Cette option peut vous permettre d’envisager une grossesse à l’avenir.
- Chirurgie visant à retirer le col de l’utérus (trachélectomie). Le cancer du col de l’utérus à un stade précoce peut être traité par une procédure de trachélectomie radicale, qui consiste à enlever le col de l’utérus et certains tissus environnants. L’utérus reste après cette procédure, il peut donc être possible de devenir enceinte, si vous le souhaitez.
- Une intervention chirurgicale visant à retirer le col de l’utérus et l’utérus (hystérectomie). La plupart des cancers du col de l’utérus au stade précoce sont traités par une opération d’hystérectomie radicale, qui consiste à enlever le col de l’utérus, l’utérus, une partie du vagin et les ganglions lymphatiques voisins. Une hystérectomie peut guérir le cancer du col de l’utérus au stade précoce et prévenir les récidives. Mais l’ablation de l’utérus rend impossible toute grossesse.
L’hystérectomie mini-invasive, qui consiste à faire plusieurs petites incisions dans l’abdomen plutôt qu’une grande incision, peut être une option pour le cancer du col de l’utérus au stade précoce. Les personnes qui subissent une chirurgie mini-invasive ont tendance à se rétablir plus rapidement et à passer moins de temps à l’hôpital. Mais certaines recherches ont révélé que l’hystérectomie mini-invasive pourrait être moins efficace que l’hystérectomie traditionnelle. Si vous envisagez une chirurgie mini-invasive, discutez des avantages et des risques de cette approche avec votre chirurgien.
Radiothérapie
La radiothérapie utilise des faisceaux d’énergie à haute puissance, tels que des rayons X ou des protons, pour tuer les cellules cancéreuses. La radiothérapie est souvent associée à la chimiothérapie comme traitement primaire des cancers du col de l’utérus localement avancés. Elle peut également être utilisée après la chirurgie s’il y a un risque accru que le cancer revienne.
La radiothérapie peut être administrée :
- Par voie externe, en dirigeant un faisceau de rayons vers la zone du corps affectée (radiothérapie externe)
- Par voie interne, en plaçant un dispositif rempli de matériau radioactif à l’intérieur de votre vagin, généralement pendant quelques minutes seulement (curiethérapie)
- À la fois par voie externe et interne
Si vous n’êtes pas encore ménopausée, la radiothérapie peut provoquer la ménopause. Si vous souhaitez envisager une grossesse après la radiothérapie, demandez à votre médecin comment préserver vos ovules avant le début du traitement.
Chimiothérapie
La chimiothérapie est un traitement médicamenteux qui utilise des produits chimiques pour tuer les cellules cancéreuses. Elle peut être administrée par voie veineuse ou prise sous forme de pilule. Parfois, les deux méthodes sont utilisées.
Pour le cancer du col de l’utérus localement avancé, de faibles doses de chimiothérapie sont souvent associées à la radiothérapie, car la chimiothérapie peut renforcer les effets de la radiation. Des doses plus élevées de chimiothérapie peuvent être recommandées pour aider à contrôler les symptômes d’un cancer très avancé.
Thérapie ciblée
Les traitements médicamenteux ciblés se concentrent sur des faiblesses spécifiques présentes dans les cellules cancéreuses. En bloquant ces faiblesses, les traitements médicamenteux ciblés peuvent provoquer la mort des cellules cancéreuses. La pharmacothérapie ciblée est généralement associée à la chimiothérapie. Elle peut être une option pour le cancer avancé du col de l’utérus.
Immunothérapie
L’immunothérapie est un traitement médicamenteux qui aide votre système immunitaire à combattre le cancer. Il se peut que le système immunitaire de votre corps, qui combat les maladies, n’attaque pas le cancer parce que les cellules cancéreuses produisent des protéines qui les rendent indétectables par les cellules du système immunitaire. L’immunothérapie fonctionne en interférant avec ce processus. Pour le cancer du col de l’utérus, l’immunothérapie peut être envisagée lorsque le cancer est avancé et que les autres traitements ne fonctionnent pas.
Soins de soutien (palliatifs)
Les soins palliatifs sont des soins médicaux spécialisés qui visent à soulager la douleur et les autres symptômes d’une maladie grave. Les spécialistes des soins palliatifs travaillent avec vous, votre famille et vos autres médecins pour fournir une couche supplémentaire de soutien qui complète vos soins continus.
Lorsque les soins palliatifs sont utilisés en même temps que tous les autres traitements appropriés, les personnes atteintes de cancer peuvent se sentir mieux et vivre plus longtemps.
Les soins palliatifs sont dispensés par une équipe de médecins, d’infirmières et d’autres professionnels spécialement formés. Les équipes de soins palliatifs visent à améliorer la qualité de vie des personnes atteintes de cancer et de leur famille. Cette forme de soins est proposée parallèlement aux traitements curatifs ou autres que vous pouvez recevoir.
Adaptation et soutien
Personne ne peut être préparé à un diagnostic de cancer. Vous pouvez toutefois essayer de gérer le choc et la peur que vous ressentez en prenant des mesures pour contrôler ce que vous pouvez sur votre situation.
Chacun fait face à un diagnostic de cancer du col de l’utérus à sa manière. Avec le temps, vous découvrirez ce qui vous aide à faire face. En attendant, vous pouvez commencer à prendre le contrôle en essayant de :
- Apprenez-en suffisamment sur le cancer du col de l’utérus pour pouvoir prendre des décisions concernant vos soins. Notez vos questions et posez-les lors du prochain rendez-vous avec votre médecin. Demandez à un ami ou à un membre de votre famille de vous accompagner aux rendez-vous pour prendre des notes. Demandez à votre équipe soignante de vous indiquer d’autres sources d’information.
- Trouvez quelqu’un à qui parler. Vous pouvez vous sentir à l’aise pour discuter de vos sentiments avec un ami ou un membre de votre famille, ou vous pouvez préférer rencontrer un groupe de soutien officiel. Il existe également des groupes de soutien pour les familles des survivants du cancer.
- Laissez les gens vous aider. Les traitements contre le cancer peuvent être épuisants. Faites savoir à vos amis et à votre famille quels types d’aide vous seraient les plus utiles.
- Fixez des objectifs raisonnables. Avoir des objectifs vous aide à vous sentir en contrôle et peut vous donner le sentiment d’avoir un but. Mais choisissez des objectifs que vous pouvez atteindre.
- Prenez du temps pour vous. Bien manger, se détendre et se reposer suffisamment peut aider à combattre le stress et la fatigue du cancer.
Préparer votre rendez-vous
Prenez rendez-vous avec votre médecin si vous présentez des signes ou des symptômes qui vous inquiètent. Si l’on pense que vous avez un cancer du col de l’utérus, on peut vous adresser à un médecin spécialisé dans le traitement des cancers qui affectent le système reproducteur féminin (gynécologue oncologue).
Voici quelques informations pour vous aider à vous préparer à votre rendez-vous et à savoir ce que vous pouvez attendre de votre médecin.
Ce que vous pouvez faire
- Soyez conscient de toute restriction préalable à votre rendez-vous, comme l’interdiction de manger des aliments solides la veille de votre rendez-vous.
- Notez vos symptômes, y compris ceux qui peuvent sembler sans rapport avec la raison pour laquelle vous avez pris rendez-vous.
- Notezvos principales informations médicales, y compris les autres affections.
- Notez lesprincipales informations personnelles, y compris tout ce qui augmente votre risque d’IST, comme une activité sexuelle précoce, des partenaires multiples ou des rapports sexuels non protégés.
- Faites une liste de tous vos médicaments, vitamines ou compléments alimentaires.
- Demandez à un parent ou à un ami de vous accompagner, pour vous aider à vous souvenir de ce que dit le médecin.
- Notezles questions à poser à votre médecin.
Questions à poser à votre médecin
- Quelle est la cause la plus probable de mes symptômes ?
- De quels types de tests ai-je besoin ?
- Quels sont les traitements disponibles, et quels sont les effets secondaires auxquels je dois m’attendre ?
- Quel est le pronostic ?
- À quelle fréquence aurai-je besoin de visites de suivi après la fin du traitement ?
En plus des questions que vous avez préparées pour votre médecin, n’hésitez pas à poser d’autres questions qui vous viennent à l’esprit.
Ce que vous pouvez attendre de votre médecin
Votre médecin est susceptible de vous poser un certain nombre de questions. En étant prêt à y répondre, vous aurez peut-être le temps de passer en revue les points sur lesquels vous souhaitez vous attarder. Il se peut que l’on vous demande :
- Quels sont les symptômes que vous ressentez ? Quelle est leur gravité ?
- Quand avez-vous commencé à ressentir des symptômes ? Ont-ils changé avec le temps ?
- Avez-vous passé régulièrement des tests Pap depuis que vous êtes devenue sexuellement active ? Avez-vous déjà eu des résultats anormaux au test Pap dans le passé ?
- Avez-vous déjà été traitée pour une affection du col de l’utérus ?
- Avez-vous déjà été diagnostiquée pour une IST ?
- Avez-vous déjà pris des médicaments qui suppriment votre système immunitaire ?
- Fumez-vous ou avez-vous déjà fumé ? À quel point ?
- Souhaitez-vous avoir des enfants à l’avenir ?

 DIX
DIX »
»
Laisser un commentaire