Vue d’ensemble
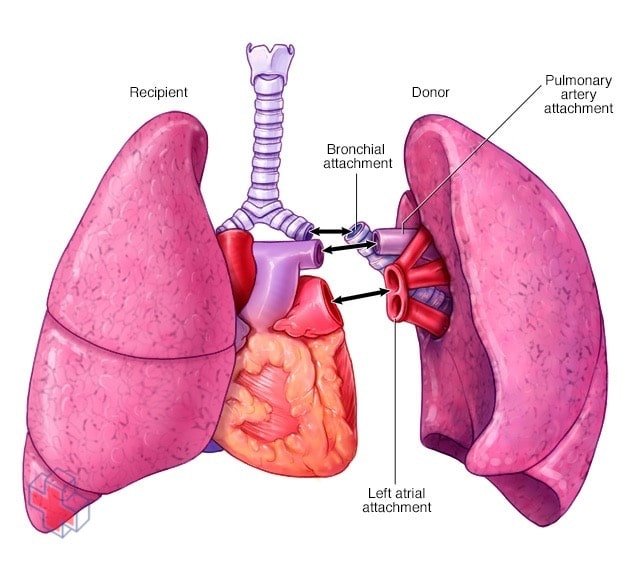
Transplantation pulmonaire
Lors d’une transplantation pulmonaire, les chirurgiens retirent votre poumon malade, puis fixent un poumon de donneur à vos voies respiratoires et aux vaisseaux sanguins qui vont et viennent de votre cœur.
Une transplantation pulmonaire est une intervention chirurgicale visant à remplacer un poumon malade ou défaillant par un poumon sain, provenant généralement d’un donneur décédé. Une transplantation pulmonaire est réservée aux personnes qui ont essayé d’autres médicaments ou traitements, mais dont l’état ne s’est pas suffisamment amélioré.
En fonction de votre état de santé, une transplantation pulmonaire peut impliquer le remplacement d’un de vos poumons ou des deux. Dans certaines situations, les poumons peuvent être transplantés en même temps que le cœur d’un donneur.
Bien qu’une transplantation pulmonaire soit une opération majeure qui peut entraîner de nombreuses complications, elle peut grandement améliorer votre santé et votre qualité de vie.
Lorsque vous devez prendre la décision de subir une transplantation pulmonaire, sachez à quoi vous attendre concernant le processus de transplantation pulmonaire, l’opération elle-même, les risques potentiels et les soins de suivi.
Pourquoi c’est fait
Des poumons en mauvaise santé ou endommagés peuvent empêcher votre corps d’obtenir l’oxygène dont il a besoin pour survivre. Diverses maladies et affections peuvent endommager vos poumons et entraver leur capacité à fonctionner efficacement. Voici quelques-unes des causes les plus courantes :
- Maladie pulmonaire obstructive chronique (MPOC), y compris l’emphysème
- La cicatrisation des poumons (fibrose pulmonaire)
- Une pression sanguine élevée dans les poumons (hypertension pulmonaire)
- La mucoviscidose
Les lésions pulmonaires peuvent souvent être traitées par des médicaments ou par des appareils respiratoires spéciaux. Mais lorsque ces mesures n’aident plus ou que votre fonction pulmonaire devient dangereuse, votre médecin peut suggérer une transplantation pulmonaire simple ou double.
Certaines personnes atteintes d’une maladie coronarienne peuvent avoir besoin, en plus d’une transplantation pulmonaire, d’une intervention visant à rétablir la circulation sanguine dans une artère du cœur bloquée ou rétrécie. Dans certains cas, les personnes souffrant de graves problèmes cardiaques et pulmonaires peuvent avoir besoin d’une transplantation combinée cœur-poumon.
Facteurs pouvant affecter votre éligibilité à une transplantation pulmonaire
Une transplantation pulmonaire n’est pas le bon traitement pour tout le monde. Certains facteurs peuvent signifier que vous n’êtes pas un bon candidat pour une transplantation pulmonaire. Bien que chaque cas soit considéré individuellement par un centre de transplantation, une transplantation pulmonaire peut ne pas être appropriée si vous :
- Avoir une infection active
- Vous avez des antécédents médicaux personnels récents de cancer
- Vous souffrez de maladies graves telles que des maladies rénales, hépatiques ou cardiaques
- Vous ne voulez pas ou ne pouvez pas faire les changements de style de vie nécessaires pour garder votre poumon de donneur en bonne santé, comme ne pas boire d’alcool ou ne pas fumer
- Vous ne disposez pas d’un réseau de soutien de votre famille et de vos amis
Risques
Les complications associées à une transplantation pulmonaire peuvent être graves et parfois fatales. Les principaux risques sont le rejet et l’infection.
Risque de rejet
Votre système immunitaire défend votre corps contre les substances étrangères. Même avec la meilleure compatibilité possible entre vous et le donneur, votre système immunitaire tentera d’attaquer et de rejeter votre ou vos nouveaux poumons. Le risque de rejet est le plus élevé peu après la transplantation pulmonaire et il diminue avec le temps.
Votre régime médicamenteux après la transplantation comprendra des médicaments pour supprimer votre système immunitaire (médicaments immunosuppresseurs) dans le but de prévenir le rejet de l’organe. Vous prendrez probablement ces médicaments anti-rejet pour le reste de votre vie.
Effets secondaires des médicaments anti-rejet
Les médicaments anti-rejet peuvent provoquer des effets secondaires notables, notamment :
- Prise de poids
- Poils du visage
- Problèmes d’estomac
Certains médicaments anti-rejet peuvent également augmenter votre risque de développer de nouvelles maladies ou d’aggraver des maladies existantes, comme :
- Diabète
- Lésions rénales
- Ostéoporose
- Cancer
- Pression sanguine élevée (hypertension)
Risque d’infection
Les médicaments anti-rejet suppriment votre système immunitaire, ce qui rend votre corps plus sensible aux infections, en particulier dans vos poumons.
Pour aider à prévenir les infections, votre médecin peut vous recommander :
- Lavez vos mains régulièrement
- Brossez-vous régulièrement les dents et les gencives
- Protégez votre peau des éraflures et des plaies
- Évitez les foules et les personnes malades
- Recevez les vaccins appropriés
Comment vous préparer
Les préparatifs pour une transplantation pulmonaire commencent souvent bien avant l’intervention chirurgicale visant à placer un poumon transplanté. Vous pouvez commencer à vous préparer à une transplantation pulmonaire des semaines, des mois ou des années avant de recevoir un poumon de donneur, selon le délai d’attente pour une transplantation.
Prendre les premières mesures
Si votre médecin vous recommande d’envisager une transplantation pulmonaire, vous serez probablement orienté vers un centre de transplantation pour une évaluation. Vous êtes également libre de choisir un centre de transplantation de votre propre chef. Lors de l’évaluation d’un centre de transplantation pulmonaire :
- Vérifiez auprès de votre prestataire d’assurance maladie quels sont les centres de transplantation couverts par votre régime d’assurance.
- Examinez le nombre de transplantations pulmonaires qu’un centre effectue chaque année et les taux de survie des transplantés en consultant une base de données sur le Web tenue par le Scientific Registry of Transplant Recipients.
- Considérez les services supplémentaires qui peuvent être fournis par un centre de transplantation, comme les groupes de soutien, l’aide à l’organisation des voyages, l’aide à la recherche d’un logement local pour votre période de rétablissement ou les informations sur les organisations qui peuvent vous aider dans ces domaines.
Une fois que vous aurez décidé où vous souhaitez subir votre transplantation pulmonaire, vous devrez subir une évaluation pour déterminer si vous êtes admissible à une transplantation pulmonaire. Au cours d’une évaluation, vos médecins et l’équipe de transplantation peuvent examiner vos antécédents médicaux, effectuer un examen physique, prescrire plusieurs tests et évaluer votre santé mentale et émotionnelle.
Votre équipe de transplantation discutera également avec vous des avantages et des risques d’une transplantation et de ce à quoi vous devez vous attendre avant, pendant et après une transplantation.
Attendre l’organe d’un donneur
Si l’équipe de transplantation détermine que vous êtes un candidat pour une transplantation pulmonaire, le centre de transplantation vous inscrira et placera votre nom sur une liste d’attente. Le nombre de personnes ayant besoin d’une transplantation pulmonaire dépasse largement le nombre de poumons donnés disponibles. Malheureusement, certaines personnes meurent en attendant une transplantation.
Pendant que vous êtes sur la liste d’attente, votre équipe médicale surveillera étroitement votre état et modifiera votre traitement si nécessaire. Votre médecin peut vous recommander de modifier votre mode de vie, par exemple en adoptant un régime alimentaire sain, en faisant régulièrement de l’exercice et en évitant le tabac.
Vos médecins peuvent vous recommander de participer à un programme de réadaptation pulmonaire pendant que vous attendez un poumon donneur. La réadaptation pulmonaire peut vous aider à améliorer votre santé et votre capacité à fonctionner dans la vie quotidienne avant et après votre transplantation.
Lorsqu’un organe de donneur devient disponible, le système d’appariement donneur-receveur administré par le Réseau uni pour le partage d’organes (UNOS) trouve une correspondance appropriée en fonction de critères spécifiques, notamment :
- Groupe sanguin
- Taille de l’organe par rapport à la cavité thoracique
- Distance géographique entre l’organe du donneur et le receveur de la greffe
- Gravité de la maladie pulmonaire du receveur
- L’état de santé général du receveur
- Probabilité de réussite de la transplantation
Immédiatement avant votre chirurgie de transplantation
Il peut s’écouler des mois, voire des années, avant qu’un donneur compatible ne soit disponible, mais vous devez être prêt à agir rapidement lorsqu’il le sera. Assurez-vous que l’équipe de transplantation sait comment vous joindre à tout moment.
Gardez votre sac d’hôpital à portée de main – y compris une réserve supplémentaire de 24 heures de vos médicaments – et organisez à l’avance le transport vers le centre de transplantation. On peut s’attendre à ce que vous arriviez à l’hôpital en quelques heures seulement.
Une fois arrivé à l’hôpital, vous passerez des tests pour vérifier que le poumon est bien compatible et que vous êtes en assez bonne santé pour subir l’opération. Le poumon du donneur doit également être en bonne santé, sinon il sera refusé par l’équipe de transplantation. La transplantation sera annulée s’il semble que l’opération ne sera pas un succès.
Ce à quoi vous pouvez vous attendre
Pendant votre transplantation pulmonaire
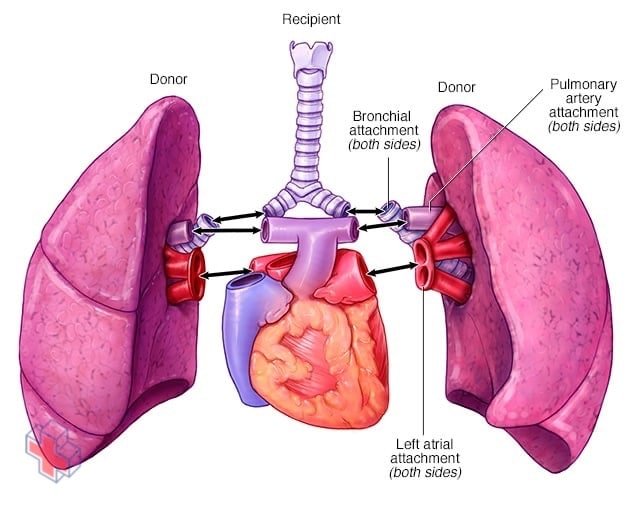
Transplantation pulmonaire double
Lors d’une transplantation pulmonaire double, les chirurgiens retirent vos poumons malades, un par un, puis fixent les poumons du donneur à vos voies respiratoires et aux vaisseaux sanguins qui vont et viennent de votre cœur.
L’intervention sera réalisée sous anesthésie générale, vous serez donc inconscient et ne ressentirez aucune douleur. Un tube sera introduit dans votre bouche et dans votre trachée pour que vous puissiez respirer.
Votre chirurgien pratiquera une incision dans votre poitrine pour retirer votre poumon malade. La voie aérienne principale de ce poumon et les vaisseaux sanguins entre ce poumon et votre cœur seront ensuite reliés au poumon du donneur. Pour certaines transplantations pulmonaires, vous pouvez être relié à un appareil de pontage cœur-poumon, qui fait circuler votre sang pendant l’intervention.
Après votre transplantation pulmonaire
Immédiatement après l’opération, vous passerez plusieurs jours dans l’unité de soins intensifs (USI) de l’hôpital. Un ventilateur mécanique vous aidera à respirer pendant quelques jours, et des tubes dans votre poitrine draineront les fluides autour de vos poumons et de votre cœur.
Un tube dans une veine délivrera des médicaments puissants pour contrôler la douleur et prévenir le rejet de votre nouveau poumon. Au fur et à mesure que votre état s’améliore, vous n’aurez plus besoin du ventilateur mécanique et vous serez transféré hors de l’unité de soins intensifs. Le rétablissement implique souvent un séjour à l’hôpital d’une à trois semaines. La durée de votre séjour à l’USI et à l’hôpital peut varier.
Après votre sortie de l’hôpital, vous aurez besoin d’environ trois mois de surveillance fréquente par l’équipe de transplantation pulmonaire pour prévenir, détecter et traiter les complications et pour évaluer votre fonction pulmonaire. Pendant cette période, vous devrez généralement rester à proximité du centre de transplantation. Par la suite, les visites de suivi sont généralement moins fréquentes, et il est plus facile de faire des allers-retours pour les visites de suivi.
Vos visites de suivi peuvent comprendre des tests de laboratoire, des radiographies pulmonaires, un électrocardiogramme (ECG), des tests de la fonction pulmonaire, une biopsie pulmonaire et des examens avec un spécialiste.
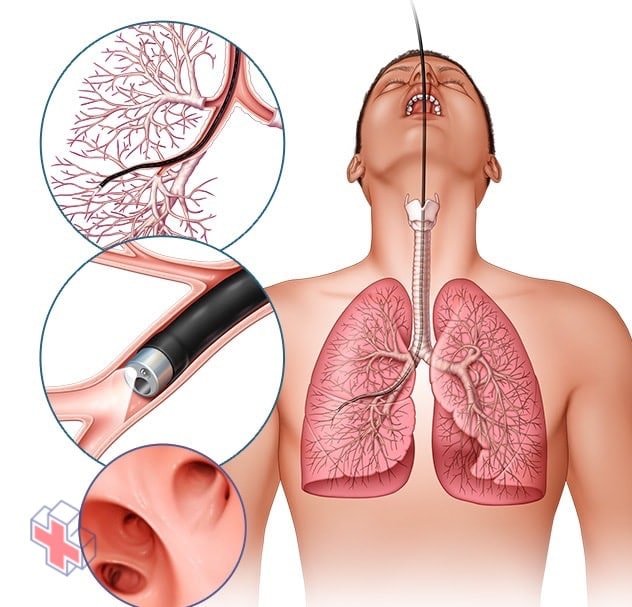
Bronchoscopie
Lors d’une bronchoscopie flexible, un médecin insère un tube fin et flexible par la bouche ou le nez dans les poumons. Une lumière et une petite caméra sur le bronchoscope permettent au médecin de regarder à l’intérieur des voies respiratoires des poumons.
Lors d’une biopsie pulmonaire, les médecins prélèvent de très petits échantillons de tissu pulmonaire pour rechercher des signes de rejet et d’infection. Ce test peut être effectué lors d’une bronchoscopie, au cours de laquelle un médecin insère un petit tube flexible dans les poumons, par la bouche ou le nez. Une lumière et une petite caméra fixées au bronchoscope permettent au médecin de regarder à l’intérieur des voies respiratoires des poumons. Le médecin peut également utiliser des outils spéciaux pour prélever de petits échantillons de tissu pulmonaire à analyser en laboratoire.
Votre équipe de transplantation vous surveillera étroitement et vous aidera à gérer les effets secondaires des médicaments immunosuppresseurs. Votre équipe de transplantation peut également surveiller et traiter les infections. Votre médecin pourrait vous prescrire des médicaments antibiotiques, antiviraux ou antifongiques pour aider à prévenir les infections. Votre équipe de transplantation peut également vous informer sur les moyens de prévenir les infections à la maison.
Vous serez également surveillé pour détecter tout signe ou symptôme de rejet, comme un essoufflement, de la fièvre, une toux ou une congestion thoracique. Il est important d’informer votre équipe de transplantation si vous remarquez des signes ou des symptômes de rejet.
Vous devrez généralement procéder à plusieurs ajustements à long terme après votre transplantation pulmonaire, notamment :
- Prise d’immunosuppresseurs. Vous devrez prendre des médicaments immunosuppresseurs à vie pour supprimer votre système immunitaire et prévenir le rejet du ou des poumons du donneur.
- Gérer les médicaments, les thérapies et un plan de soins à vie. Votre médecin peut vous donner des instructions à suivre après votre transplantation. Il est important de prendre tous vos médicaments selon les instructions de votre médecin, de vérifier votre fonction pulmonaire selon les instructions de votre médecin, d’assister aux rendez-vous de suivi et de suivre un plan de soins à vie.
C’est une bonne idée d’établir une routine quotidienne pour prendre vos médicaments afin de ne pas oublier. Gardez toujours sur vous une liste de tous vos médicaments au cas où vous auriez besoin de soins médicaux d’urgence, et dites à tous vos médecins ce que vous prenez chaque fois qu’on vous prescrit un nouveau médicament.
- Adoptez un mode de vie sain. Adopter un mode de vie sain est essentiel pour conserver votre nouveau poumon. Votre médecin peut vous conseiller de ne pas utiliser de produits du tabac et de limiter votre consommation d’alcool. Suivre un régime alimentaire nutritif peut également vous aider à rester en bonne santé.
L’exercice est une partie extrêmement importante de la réadaptation après votre transplantation pulmonaire et commencera dans les jours qui suivent votre chirurgie. Votre équipe soignante travaillera probablement avec vous pour concevoir un programme d’exercices qui vous convienne. Votre médecin peut recommander une réadaptation pulmonaire – un programme d’exercices et d’éducation qui peut aider à améliorer votre respiration et votre fonctionnement quotidien – après votre transplantation.
- Soutien émotionnel. Vos nouvelles thérapies médicales et le stress lié à la transplantation pulmonaire peuvent vous faire sentir dépassé. De nombreuses personnes ayant subi une transplantation pulmonaire se sentent ainsi.
Parlez-en à votre médecin si vous vous sentez stressé ou dépassé. Les centres de transplantation disposent souvent de groupes de soutien et d’autres ressources pour vous aider à gérer votre état.
Résultats
Une transplantation pulmonaire peut améliorer considérablement votre qualité de vie. La première année après la transplantation – lorsque les complications chirurgicales, le rejet et l’infection constituent les plus grandes menaces – est la période la plus critique.
Bien que certaines personnes aient vécu 10 ans ou plus après une transplantation pulmonaire, seule la moitié environ des personnes qui subissent l’intervention sont encore en vie après cinq ans.
Adaptation et soutien
Il est normal de se sentir anxieux ou accablé pendant l’attente d’une transplantation ou d’avoir des craintes concernant le rejet, le retour au travail ou d’autres problèmes après une transplantation. Rechercher le soutien d’amis et de membres de la famille peut vous aider à faire face à cette période stressante.
Votre équipe de transplantation peut également vous aider à trouver d’autres ressources utiles et des stratégies d’adaptation tout au long du processus de transplantation, par exemple :
- Rejoignez un groupe de soutien pour les transplantés. Parler avec d’autres personnes qui ont partagé votre expérience peut atténuer les craintes et l’anxiété.
- Obtenir un traitement supplémentaire. Si vous êtes déprimé, parlez-en à votre médecin. Il ou elle peut vous recommander des médicaments ou vous orienter vers un professionnel de la santé mentale.
- Trouver des services de réadaptation. Si vous reprenez le travail, votre assistant social peut vous mettre en contact avec des services de réadaptation fournis par les services de réadaptation professionnelle de votre État d’origine.
- Fixer des objectifs et des attentes réalistes. Reconnaissez que la vie après une transplantation peut ne pas être exactement la même que la vie avant la transplantation. Avoir des attentes réalistes quant aux résultats et au temps de récupération peut aider à réduire le stress.
- S’informer. Lisez tout ce que vous pouvez sur votre procédure et posez des questions sur les points que vous ne comprenez pas. La connaissance est source d’autonomie.
Nouvelles options de médicaments
Après votre transplantation pulmonaire, vous devrez prendre des médicaments immunosuppresseurs à vie pour prévenir le rejet. Ces médicaments peuvent provoquer des effets secondaires graves et vous rendre plus sensible aux infections. Votre équipe de traitement vous expliquera vos médicaments et leurs effets secondaires potentiels. Vos médecins vous aideront à gérer vos médicaments immunosuppresseurs, en fonction de vos effets secondaires et de tout signe de rejet.
Dans le passé, les personnes ayant subi une transplantation pulmonaire prenaient généralement des corticostéroïdes (prednisone, autres) et d’autres immunosuppresseurs à vie pour prévenir le rejet. Cependant, les corticostéroïdes peuvent entraîner une prise de poids, une hypertension artérielle, une ostéoporose et d’autres effets secondaires et complications.
À un moment donné, il peut être possible de réduire ou d’arrêter de prendre des corticostéroïdes après votre transplantation pulmonaire, ce qui peut atténuer vos effets secondaires et vos complications. Vous devrez toujours prendre d’autres médicaments immunosuppresseurs.
Les autres médicaments immunosuppresseurs qui peuvent être utilisés pour les personnes ayant subi une transplantation pulmonaire comprennent le basiliximab (Simulect), le mycophénolate mofétil (CellCept) et l’azathioprine (Imuran).
Les médecins peuvent parfois prescrire des médicaments appelés sirolimus (Rapamune) ou everolimus (Afinitor) environ 3 mois après une transplantation pulmonaire. Ces médicaments peuvent être envisagés pour les personnes qui ne peuvent pas tolérer le mycophénolate mofétil et l’azathioprine. Ces médicaments ne seront utilisés qu’après une guérison adéquate des voies respiratoires après la transplantation.
Les médecins peuvent également prescrire du sirolimus ou de l’everolimus aux personnes souffrant de problèmes rénaux dus aux inhibiteurs de la calcineurine – un autre immunosuppresseur. Dans certains cas, les personnes souffrant de problèmes rénaux après une transplantation peuvent être en mesure de réduire ou d’arrêter de prendre des inhibiteurs de la calcineurine si elles prennent du sirolimus ou de l’everolimus, et leurs problèmes rénaux peuvent s’améliorer.
Les chercheurs continuent d’étudier l’utilisation potentielle d’autres médicaments immunosuppresseurs pour les personnes ayant subi une transplantation pulmonaire.
Régime alimentaire et nutrition
Après votre transplantation pulmonaire, vous devrez peut-être adapter votre régime alimentaire pour rester en bonne santé. Le maintien d’un poids sain grâce au régime alimentaire et à l’exercice peut vous aider à éviter des complications telles que l’hypertension, les maladies cardiaques et le diabète.
Votre équipe de transplantation comprend un spécialiste de la nutrition (diététicien) qui peut discuter de vos besoins en matière de nutrition et de régime alimentaire et répondre à toutes les questions que vous pouvez avoir après votre transplantation. Votre diététicien vous indiquera si certains aliments peuvent avoir un impact sur vos médicaments et pourra vous expliquer comment préparer les aliments en toute sécurité afin de réduire le risque d’infection par les aliments.
Exercice physique
Après votre transplantation pulmonaire, votre médecin et votre équipe de traitement peuvent vous recommander de faire de l’exercice et de l’activité physique une partie régulière de votre vie pour continuer à améliorer votre santé physique et mentale globale.
Faire de l’exercice régulièrement vous aide à contrôler votre tension artérielle, à maîtriser le stress, à maintenir un poids sain, à renforcer vos os et à augmenter votre fonction physique. En devenant plus en forme, votre corps est capable d’utiliser l’oxygène plus efficacement.
Votre équipe de traitement créera un programme d’exercices pour répondre à vos besoins. Vous participerez probablement à une réadaptation pulmonaire – un programme d’exercices et d’éducation qui peut vous aider à améliorer votre respiration et votre fonctionnement quotidien. Votre équipe peut vous fournir une formation et une éducation dans de nombreux domaines, notamment l’exercice, la nutrition et les stratégies de respiration.
Votre programme d’exercices peut inclure des exercices d’échauffement, comme des étirements ou une marche lente. Votre équipe de traitement peut suggérer des activités physiques comme la marche, le vélo ou l’entraînement musculaire dans le cadre de votre programme d’exercices. Les spécialistes de l’équipe de traitement vous recommanderont probablement de vous refroidir après vos exercices, peut-être en marchant lentement. Discutez avec votre équipe de traitement des activités qui pourraient vous convenir.
Faites une pause dans vos exercices si vous vous sentez fatigué. Si vous ressentez des symptômes tels que l’essoufflement ou des étourdissements, arrêtez de faire de l’exercice. Si vos symptômes ne disparaissent pas, contactez votre médecin.

 Syphilis
Syphilis
Laisser un commentaire