Vue d’ensemble
La bronchopneumopathie chronique obstructive (BPCO) est une maladie pulmonaire inflammatoire chronique qui entraîne une obstruction du flux d’air dans les poumons. Les symptômes comprennent des difficultés respiratoires, la toux, la production de mucus (expectorations) et une respiration sifflante. Elle est généralement causée par une exposition à long terme à des gaz ou des particules irritants, le plus souvent issus de la fumée de cigarette. Les personnes atteintes de MPOC courent un risque accru de développer une maladie cardiaque, un cancer du poumon et diverses autres affections.
L’emphysème et la bronchite chronique sont les deux conditions les plus courantes qui contribuent à la MPOC. Ces deux conditions surviennent généralement ensemble et peuvent varier en gravité chez les personnes atteintes de MPOC.
La bronchite chronique est une inflammation de la paroi des bronches, qui transportent l’air vers et depuis les sacs d’air (alvéoles) des poumons. Elle se caractérise par une toux et une production de mucus (expectoration) quotidiennes.
L’emphysème est une affection dans laquelle les alvéoles situées à l’extrémité des plus petits passages d’air (bronchioles) des poumons sont détruites à la suite d’une exposition nuisible à la fumée de cigarette et à d’autres gaz et particules irritants.
Bien que la BPCO soit une maladie progressive qui s’aggrave avec le temps, la BPCO est traitable. Avec une prise en charge adéquate, la plupart des personnes atteintes de BPCO peuvent obtenir un bon contrôle de leurs symptômes et une bonne qualité de vie, ainsi qu’une réduction du risque d’autres affections associées.
Symptômes
Les symptômes de la BPCO n’apparaissent souvent pas avant que des lésions pulmonaires importantes ne se soient produites, et ils s’aggravent généralement avec le temps, en particulier si l’exposition au tabac se poursuit.
Les signes et symptômes de la BPCO peuvent inclure :
- Essoufflement, surtout pendant les activités physiques
- Respiration sifflante
- Oppression thoracique
- Une toux chronique qui peut produire du mucus (expectoration) qui peut être clair, blanc, jaune ou verdâtre
- Infections respiratoires fréquentes
- Manque d’énergie
- Perte de poids involontaire (dans les stades ultérieurs)
- Gonflement des chevilles, des pieds ou des jambes
Les personnes atteintes de BPCO sont également susceptibles de connaître des épisodes appelés exacerbations, au cours desquels leurs symptômes deviennent pires que la variation quotidienne habituelle et persistent pendant au moins plusieurs jours.
Quand consulter un médecin
Parlez à votre médecin si vos symptômes ne s’améliorent pas avec le traitement ou s’aggravent, ou si vous remarquez des symptômes d’une infection, comme de la fièvre ou un changement dans les expectorations.
Consultez immédiatement un médecin si vous n’arrivez pas à reprendre votre souffle, si vos lèvres ou le lit de vos ongles sont d’un bleu intense (cyanose) ou si votre rythme cardiaque s’accélère, ou si vous vous sentez dans le brouillard et avez du mal à vous concentrer.
Causes
La principale cause de la BPCO dans les pays développés est le tabagisme. Dans le monde en développement, la BPCO survient souvent chez les personnes exposées aux fumées provenant de la combustion de combustibles pour la cuisine et le chauffage dans des maisons mal ventilées.
Seuls certains fumeurs chroniques développent une BPCO cliniquement apparente, bien que de nombreux fumeurs ayant un long passé de fumeurs puissent développer une fonction pulmonaire réduite. Certains fumeurs développent des affections pulmonaires moins courantes. Ils peuvent être diagnostiqués à tort comme souffrant de BPCO jusqu’à ce qu’une évaluation plus approfondie soit effectuée.
Comment vos poumons sont affectés
L’air descend le long de votre trachée et pénètre dans vos poumons par deux grands tubes (bronches). À l’intérieur de vos poumons, ces tubes se divisent plusieurs fois – comme les branches d’un arbre – en de nombreux tubes plus petits (bronchioles) qui se terminent par des grappes de minuscules sacs d’air (alvéoles).
Les sacs d’air ont des parois très fines remplies de minuscules vaisseaux sanguins (capillaires). L’oxygène contenu dans l’air que vous inspirez passe dans ces vaisseaux sanguins et entre dans votre circulation sanguine. Dans le même temps, le dioxyde de carbone – un gaz qui est un déchet du métabolisme – est expiré.
Vos poumons comptent sur l’élasticité naturelle des bronches et des sacs d’air pour expulser l’air de votre corps. La BPCO fait en sorte qu’ils perdent leur élasticité et se dilatent excessivement, ce qui laisse une partie de l’air emprisonné dans vos poumons lorsque vous expirez.
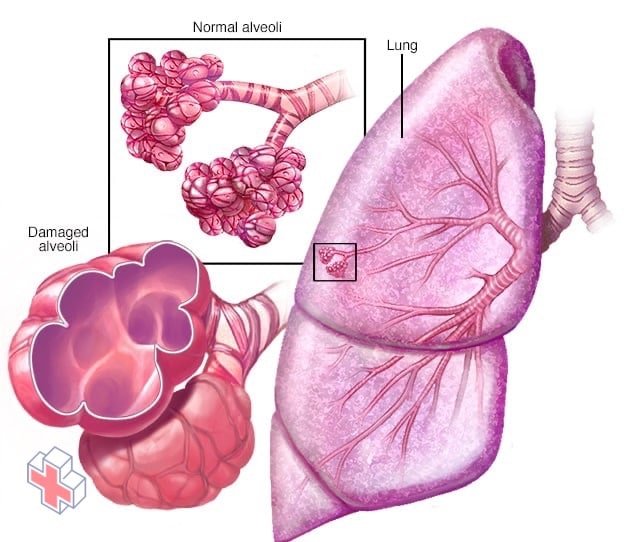
Emphysème
Dans le cas de l’emphysème, les parois internes des sacs d’air des poumons (alvéoles) sont endommagées, ce qui entraîne leur rupture. Cela crée un seul grand espace d’air au lieu de plusieurs petits et réduit la surface disponible pour les échanges gazeux.
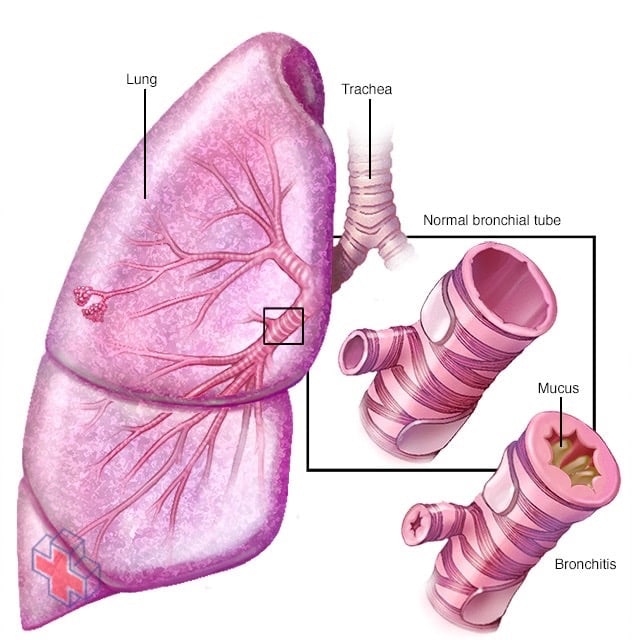
Bronchite
La bronchite est une inflammation de la muqueuse de vos bronches, qui transportent l’air vers et depuis vos poumons. Les personnes atteintes de bronchite crachent souvent du mucus épaissi, qui peut être décoloré.
Causes de l’obstruction des voies respiratoires
Les causes de l’obstruction des voies respiratoires comprennent :
- Emphysème. Cette maladie pulmonaire entraîne la destruction des parois fragiles et des fibres élastiques des alvéoles. Les petites voies respiratoires s’affaissent lorsque vous expirez, ce qui entrave l’écoulement de l’air hors de vos poumons.
- Bronchite chronique. Dans cette affection, vos bronches sont enflammées et rétrécies et vos poumons produisent davantage de mucus, ce qui peut bloquer davantage les tubes rétrécis. Vous développez une toux chronique pour essayer de dégager vos voies respiratoires.
La fumée de cigarette et d’autres irritants
Chez la grande majorité des personnes atteintes de BPCO, les lésions pulmonaires qui entraînent la BPCO sont causées par le tabagisme à long terme. Mais il y a probablement d’autres facteurs en jeu dans le développement de la BPCO, comme une susceptibilité génétique à la maladie, car tous les fumeurs ne développent pas une BPCO.
D’autres irritants peuvent causer la BPCO, notamment la fumée de cigare, la fumée secondaire, la fumée de pipe, la pollution de l’air et l’exposition à la poussière, à la fumée ou aux émanations sur le lieu de travail.
Déficit en alpha-1-antitrypsine
Chez environ 1 % des personnes atteintes de BPCO, la maladie résulte d’un trouble génétique qui entraîne de faibles niveaux d’une protéine appelée alpha-1-antitrypsine (AAt). L’AAt est fabriquée dans le foie et sécrétée dans la circulation sanguine pour aider à protéger les poumons. Le déficit en alpha-1-antitrypsine peut provoquer une maladie du foie, une maladie des poumons ou les deux.
Pour les adultes atteints de BPCO liée à un déficit en AAt, les options de traitement comprennent celles utilisées pour les personnes atteintes de types plus courants de BPCO. En outre, certaines personnes peuvent être traitées en remplaçant la protéine AAt manquante, ce qui peut prévenir d’autres dommages aux poumons.
Facteurs de risque
Les facteurs de risque de la BPCO comprennent :
- L’exposition à la fumée de tabac. Le facteur de risque le plus important pour la MPOC est le tabagisme à long terme. Plus vous fumez depuis longtemps et plus vous fumez de paquets, plus votre risque est élevé. Les fumeurs de pipe, de cigares et de marijuana peuvent également être à risque, ainsi que les personnes exposées à de grandes quantités de fumée secondaire.
- Les personnes souffrant d’asthme. L’asthme, une maladie inflammatoire chronique des voies respiratoires, peut être un facteur de risque de développer une MPOC. La combinaison de l’asthme et du tabagisme augmente encore plus le risque de BPCO.
- L’exposition professionnelle aux poussières et aux produits chimiques. L’exposition à long terme aux fumées, vapeurs et poussières chimiques sur le lieu de travail peut irriter et enflammer vos poumons.
- Exposition aux fumées provenant de la combustion de carburant. Dans le monde en développement, les personnes exposées aux fumées provenant de la combustion de combustibles pour la cuisine et le chauffage dans des maisons mal ventilées ont un risque plus élevé de développer une BPCO.
- Génétique. Le trouble génétique peu commun qu’est le déficit en alpha-1-antitrypsine est à l’origine de certains cas de BPCO. D’autres facteurs génétiques rendent probablement certains fumeurs plus sensibles à la maladie.
Complications
La BPCO peut entraîner de nombreuses complications, notamment :
- Infections respiratoires. Les personnes atteintes de BPCO sont plus susceptibles d’attraper des rhumes, la grippe et la pneumonie. Toute infection respiratoire peut rendre la respiration beaucoup plus difficile et pourrait causer des dommages supplémentaires aux tissus pulmonaires.
- Problèmes cardiaques. Pour des raisons qui ne sont pas entièrement comprises, la BPCO peut augmenter votre risque de maladie cardiaque, y compris de crise cardiaque
- Cancer du poumon. Les personnes atteintes de MPOC ont un risque plus élevé de développer un cancer du poumon.
- Une pression sanguine élevée dans les artères pulmonaires. La MPOC peut provoquer une pression sanguine élevée dans les artères qui amènent le sang à vos poumons (hypertension pulmonaire).
- Dépression. La difficulté à respirer peut vous empêcher de faire des activités que vous aimez. Et le fait de devoir faire face à une maladie grave peut contribuer au développement de la dépression.
Prévention
Contrairement à certaines maladies, la BPCO a généralement une cause et une voie de prévention claires, et il existe des moyens de ralentir la progression de la maladie. La majorité des cas sont directement liés à la consommation de cigarettes, et la meilleure façon de prévenir la BPCO est de ne jamais fumer – ou d’arrêter de fumer maintenant.
Si vous êtes un fumeur de longue date, ces simples déclarations peuvent ne pas sembler si simples, surtout si vous avez essayé d’arrêter de fumer – une fois, deux fois ou plusieurs fois auparavant. Mais continuez à essayer d’arrêter. Il est essentiel de trouver un programme de désaccoutumance au tabac qui puisse vous aider à arrêter pour de bon. C’est votre meilleure chance de réduire les dommages causés à vos poumons.
L’exposition professionnelle aux fumées et poussières chimiques est un autre facteur de risque de BPCO. Si vous travaillez avec ces types d’irritants pulmonaires, parlez à votre superviseur des meilleures façons de vous protéger, comme l’utilisation d’un équipement de protection respiratoire.
Voici quelques mesures que vous pouvez prendre pour aider à prévenir les complications associées à la MPOC :
- Arrêtez de fumer pour aider à réduire votre risque de maladie cardiaque et de cancer du poumon.
- Faites-vous vacciner annuellement contre la grippe et régulièrement contre la pneumonie à pneumocoques pour réduire votre risque de contracter certaines infections ou les prévenir.
- Parlez à votre médecin si vous vous sentez triste ou impuissant ou si vous pensez que vous pourriez souffrir de dépression.
Diagnostic
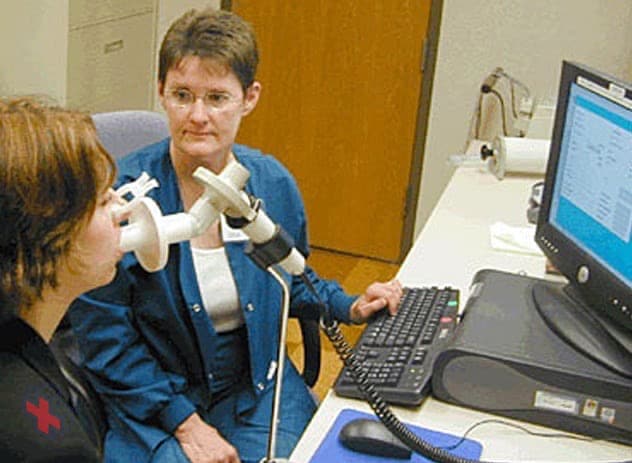
Spiromètre
Un spiromètre est un appareil de diagnostic qui mesure la quantité d’air que vous êtes capable d’inspirer et d’expirer et le temps qu’il vous faut pour expirer complètement après avoir pris une profonde inspiration.
La BPCO est souvent mal diagnostiquée. De nombreuses personnes atteintes de BPCO peuvent ne pas être diagnostiquées avant que la maladie ne soit avancée.
Pour diagnostiquer votre maladie, votre médecin examinera vos signes et symptômes, discutera de vos antécédents familiaux et médicaux, et évoquera toute exposition que vous avez eue à des irritants pulmonaires – en particulier la fumée de cigarette. Votre médecin peut demander plusieurs tests pour diagnostiquer votre maladie.
Les tests peuvent inclure :
- Tests de la fonction pulmonaire (pulmonaire). Ces tests mesurent la quantité d’air que vous pouvez inspirer et expirer, et si vos poumons fournissent suffisamment d’oxygène à votre sang. Au cours du test le plus courant, appelé spirométrie, vous soufflez dans un grand tube relié à une petite machine pour mesurer la quantité d’air que vos poumons peuvent contenir et la vitesse à laquelle vous pouvez expulser l’air de vos poumons. D’autres tests comprennent la mesure des volumes pulmonaires et de la capacité de diffusion, le test de marche de six minutes et l’oxymétrie de pouls.
- Radiographie pulmonaire. Une radiographie du thorax peut révéler un emphysème, l’une des principales causes de la BPCO. Une radiographie peut également écarter d’autres problèmes pulmonaires ou une insuffisance cardiaque.
- Tomodensitométrie. Un scanner de vos poumons peut aider à détecter l’emphysème et à déterminer si vous pourriez bénéficier d’une intervention chirurgicale pour la BPCO. Le scanner peut également être utilisé pour dépister le cancer du poumon.
- Analyse des gaz du sang artériel. Cette analyse sanguine mesure la capacité de vos poumons à apporter de l’oxygène à votre sang et à éliminer le dioxyde de carbone.
- Tests de laboratoire. Les tests de laboratoire ne sont pas utilisés pour diagnostiquer la BPCO, mais ils peuvent servir à déterminer la cause de vos symptômes ou à exclure d’autres conditions. Par exemple, les tests de laboratoire peuvent être utilisés pour déterminer si vous êtes atteint de la maladie génétique du déficit en alpha-1-antitrypsine, qui peut être la cause de la BPCO chez certaines personnes. Ce test peut être effectué si vous avez des antécédents familiaux de MPOC et si vous développez la MPOC à un jeune âge.
Traitement
De nombreuses personnes atteintes de BPCO présentent des formes légères de la maladie pour lesquelles peu de traitement est nécessaire, hormis l’arrêt du tabac. Même pour les stades plus avancés de la maladie, il existe un traitement efficace qui peut contrôler les symptômes, ralentir la progression, réduire votre risque de complications et d’exacerbations, et améliorer votre capacité à mener une vie active.
Arrêter de fumer
L’étape la plus essentielle de tout plan de traitement de la BPCO consiste à arrêter de fumer. Arrêter de fumer peut empêcher la BPCO de s’aggraver et de réduire votre capacité à respirer. Mais arrêter de fumer n’est pas facile. Et cette tâche peut sembler particulièrement intimidante si vous avez déjà essayé d’arrêter de fumer sans succès.
Parlez à votre médecin des substituts nicotiniques et des médicaments qui pourraient vous aider, ainsi que de la façon de gérer les rechutes. Votre médecin peut également vous recommander un groupe de soutien pour les personnes qui veulent arrêter de fumer. De plus, évitez autant que possible l’exposition à la fumée secondaire.
Médicaments
Plusieurs types de médicaments sont utilisés pour traiter les symptômes et les complications de la BPCO. Vous pouvez prendre certains médicaments de façon régulière et d’autres en fonction des besoins.
Bronchodilatateurs
Les bronchodilatateurs sont des médicaments qui se présentent généralement sous forme d’inhalateurs – ils détendent les muscles autour de vos voies respiratoires. Cela peut aider à soulager la toux et l’essoufflement et faciliter la respiration. Selon la gravité de votre maladie, vous pouvez avoir besoin d’un bronchodilatateur à courte durée d’action avant les activités, d’un bronchodilatateur à longue durée d’action que vous utilisez tous les jours ou des deux.
Voici quelques exemples de bronchodilatateurs à courte durée d’action :
- Albutérol (ProAir HFA, Ventolin HFA, autres)
- Ipratropium (Atrovent HFA)
- Levalbutérol (Xopenex)
Des exemples de bronchodilatateurs à action prolongée incluent :
- Aclidinium (Tudorza Pressair)
- Arformotérol (Brovana)
- Formotérol (Perforomist)
- Indacatérol (Arcapta Neoinhaler)
- Tiotropium (Spiriva)
- Salmeterol (Serevent)
- Umeclidinium (Incruse Ellipta)
Les corticoïdes inhalés
Les corticostéroïdes en inhalation peuvent réduire l’inflammation des voies respiratoires et aider à prévenir les exacerbations. Les effets secondaires peuvent inclure des ecchymoses, des infections buccales et un enrouement. Ces médicaments sont utiles pour les personnes souffrant d’exacerbations fréquentes de la BPCO. Voici quelques exemples de stéroïdes inhalés :
- Fluticasone (Flovent HFA)
- Budesonide (Pulmicort Flexhaler)
Inhalateurs combinés
Certains médicaments combinent des bronchodilatateurs et des stéroïdes inhalés. Voici quelques exemples de ces inhalateurs combinés :
- Fluticasone et vilanterol (Breo Ellipta)
- Fluticasone, umeclidinium et vilanterol (Trelegy Ellipta)
- Formotérol et budésonide (Symbicort)
- Salmétérol et fluticasone (Advair HFA, AirDuo Digihaler, autres)
Il existe également des inhalateurs combinés qui comprennent plus d’un type de bronchodilatateur. En voici quelques exemples :
- Aclidinium et formotérol (Duaklir Pressair)
- Albutérol et ipratropium (Combivent Respimat)
- Formotérol et glycopyrrolate (Bevespi Aerosphere)
- Glycopyrrolate et indacatérol (Utibron)
- Olodatérol et tiotropium (Stiolto Respimat)
- Umeclidinium et vilanterol (Anoro Ellipta)
Les stéroïdes oraux
Pour les personnes qui connaissent des périodes où leur BPCO s’aggrave, appelées exacerbation aiguë modérée ou sévère, de courtes périodes (par exemple, cinq jours) de corticostéroïdes oraux peuvent prévenir une nouvelle aggravation de la BPCO. Cependant, l’utilisation à long terme de ces médicaments peut avoir des effets secondaires graves, tels que la prise de poids, le diabète, l’ostéoporose, les cataractes et un risque accru d’infection.
Inhibiteurs de la phosphodiestérase-4
Un médicament approuvé pour les personnes souffrant de BPCO sévère et de symptômes de bronchite chronique est le roflumilast (Daliresp), un inhibiteur de la phosphodiestérase-4. Ce médicament diminue l’inflammation des voies respiratoires et détend les voies respiratoires. Les effets secondaires courants comprennent la diarrhée et la perte de poids.
Théophylline
Lorsque les autres traitements se sont révélés inefficaces ou si le coût est un facteur, la théophylline (Elixophyllin, Theo-24, Theochron), un médicament moins coûteux, peut aider à améliorer la respiration et à prévenir les épisodes d’aggravation de la BPCO. Les effets secondaires sont liés à la dose et peuvent inclure des nausées, des maux de tête, des battements cardiaques rapides et des tremblements. Des tests sont donc utilisés pour surveiller les niveaux sanguins du médicament.
Antibiotiques
Les infections respiratoires, telles que la bronchite aiguë, la pneumonie et la grippe, peuvent aggraver les symptômes de la BPCO. Les antibiotiques aident à traiter les épisodes d’aggravation de la MPOC, mais ils ne sont généralement pas recommandés pour la prévention. Certaines études montrent que certains antibiotiques, comme l’azithromycine (Zithromax), préviennent les épisodes d’aggravation de la MPOC, mais les effets secondaires et la résistance aux antibiotiques peuvent limiter leur utilisation.
Thérapies pulmonaires
Les médecins utilisent souvent ces thérapies supplémentaires pour les personnes souffrant de BPCO modérée ou sévère :
- Oxygénothérapie. S’il n’y a pas assez d’oxygène dans votre sang, vous pouvez avoir besoin d’un supplément d’oxygène. Il existe plusieurs appareils qui délivrent de l’oxygène à vos poumons, notamment des unités légères et portables que vous pouvez emporter avec vous pour faire vos courses et vous déplacer en ville.
Certaines personnes atteintes de BPCO utilisent de l’oxygène uniquement pendant leurs activités ou pendant leur sommeil. D’autres utilisent de l’oxygène en permanence. L’oxygénothérapie peut améliorer la qualité de vie et est le seul traitement de la BPCO dont il est prouvé qu’il prolonge la vie. Parlez à votre médecin de vos besoins et de vos options.
- Programme de réadaptation pulmonaire. Ces programmes combinent généralement l’éducation, l’entraînement à l’exercice, les conseils en matière de nutrition et le conseil. Vous travaillerez avec divers spécialistes, qui pourront adapter votre programme de réadaptation à vos besoins.
La réadaptation pulmonaire après des épisodes d’aggravation de la BPCO peut réduire les réadmissions à l’hôpital, augmenter votre capacité à participer aux activités quotidiennes et améliorer votre qualité de vie. Demandez à votre médecin de vous orienter vers un programme.
Thérapie de ventilation non invasive à domicile
Des données probantes soutiennent l’utilisation à l’hôpital d’appareils respiratoires tels que la pression positive à deux niveaux (BiPAP), mais certaines recherches soutiennent désormais les avantages de son utilisation à domicile. Un appareil de thérapie de ventilation non invasive avec un masque permet d’améliorer la respiration et de diminuer la rétention de dioxyde de carbone (hypercapnie) qui peut entraîner une insuffisance respiratoire aiguë et une hospitalisation. Des recherches supplémentaires sont nécessaires pour déterminer les meilleures façons d’utiliser cette thérapie.
Gestion des exacerbations
Même avec un traitement continu, il peut arriver que vos symptômes s’aggravent pendant des jours ou des semaines. C’est ce qu’on appelle une exacerbation aiguë, et elle peut conduire à une insuffisance pulmonaire si vous ne recevez pas un traitement rapide.
Les exacerbations peuvent être causées par une infection respiratoire, la pollution atmosphérique ou d’autres déclencheurs d’inflammation. Quelle qu’en soit la cause, il est important de demander rapidement une aide médicale si vous remarquez une augmentation soutenue de la toux ou un changement dans vos mucosités, ou si vous avez plus de mal à respirer.
Lorsque des exacerbations se produisent, vous pouvez avoir besoin de médicaments supplémentaires (tels que des antibiotiques, des stéroïdes ou les deux), d’oxygène supplémentaire ou d’un traitement à l’hôpital. Une fois que les symptômes s’améliorent, votre médecin peut discuter avec vous des mesures à prendre pour prévenir de futures exacerbations, comme arrêter de fumer, prendre des stéroïdes inhalés, des bronchodilatateurs à action prolongée ou d’autres médicaments, se faire vacciner contre la grippe chaque année et éviter la pollution atmosphérique dans la mesure du possible.
Chirurgie
La chirurgie est une option pour certaines personnes atteintes de certaines formes d’emphysème grave qui ne sont pas suffisamment aidées par les médicaments seuls. Les options chirurgicales comprennent :
- Chirurgie de réduction du volume pulmonaire. Dans cette opération, votre chirurgien retire de petits coins de tissu pulmonaire endommagé dans la partie supérieure des poumons. Cela crée un espace supplémentaire dans votre cavité thoracique afin que le tissu pulmonaire sain restant puisse se développer et que le diaphragme puisse travailler plus efficacement. Chez certaines personnes, cette chirurgie peut améliorer la qualité de vie et prolonger la survie.
La réduction endoscopique du volume pulmonaire – une procédure peu invasive – a récemment été approuvée par la Food and Drug Administration américaine pour traiter les personnes atteintes de BPCO. Une minuscule valve endobronchique à sens unique est placée dans le poumon, permettant au lobe le plus endommagé de rétrécir afin que la partie plus saine du poumon ait plus d’espace pour se développer et fonctionner.
- Transplantation pulmonaire. La transplantation pulmonaire peut être une option pour certaines personnes qui répondent à des critères spécifiques. La transplantation peut améliorer votre capacité à respirer et à être actif. Cependant, il s’agit d’une opération majeure qui comporte des risques importants, comme le rejet de l’organe, et vous devrez prendre des médicaments immunosuppresseurs à vie.
- Bullectomie. De grands espaces d’air (bulles) se forment dans les poumons lorsque les parois des sacs d’air (alvéoles) sont détruites. Ces bulles peuvent devenir très grandes et causer des problèmes respiratoires. Lors d’une bullectomie, les médecins retirent les bulles des poumons pour améliorer la circulation de l’air.
Mode de vie et remèdes maison
Si vous êtes atteint de BPCO, vous pouvez prendre des mesures pour vous sentir mieux et ralentir les dommages causés à vos poumons :
- Contrôlez votre respiration. Discutez avec votre médecin ou votre inhalothérapeute des techniques permettant de respirer plus efficacement tout au long de la journée. Discutez également des positions de respiration, des techniques de conservation de l’énergie et des techniques de relaxation que vous pouvez utiliser lorsque vous êtes essoufflé.
- Dégagez vos voies respiratoires. Avec la BPCO, le mucus a tendance à s’accumuler dans vos voies respiratoires et peut être difficile à évacuer. Une toux contrôlée, le fait de boire beaucoup d’eau et l’utilisation d’un humidificateur peuvent vous aider.
- Faites régulièrement de l’exercice. Il peut sembler difficile de faire de l’exercice lorsque vous avez du mal à respirer, mais l’exercice régulier peut améliorer votre force et votre endurance générales et renforcer vos muscles respiratoires. Discutez avec votre médecin des activités qui vous conviennent.
- Mangez des aliments sains. Une alimentation saine peut vous aider à conserver votre force. Si vous êtes en sous-poids, votre médecin peut vous recommander des compléments alimentaires. Si vous êtes en surpoids, perdre du poids peut considérablement aider votre respiration, surtout pendant les périodes d’effort.
- Évitez la fumée et la pollution atmosphérique. En plus d’arrêter de fumer, il est important d’éviter les endroits où les autres fument. La fumée secondaire peut contribuer à aggraver les lésions pulmonaires. D’autres types de pollution de l’air peuvent également irriter vos poumons, alors consultez les prévisions quotidiennes sur la qualité de l’air avant de sortir.
- Consultez régulièrement votre médecin. Respectez votre calendrier de rendez-vous, même si vous vous sentez bien. Il est important de surveiller régulièrement votre fonction pulmonaire. Et n’oubliez pas de faire votre vaccin annuel contre la grippe à l’automne pour prévenir les infections qui peuvent aggraver votre BPCO. Demandez à votre médecin quand vous devez recevoir le vaccin contre le pneumocoque. Informez votre médecin si vos symptômes s’aggravent ou si vous remarquez des signes d’infection.
Adaptation et soutien
Vivre avec la BPCO peut être un défi, surtout lorsqu’il devient plus difficile de reprendre son souffle. Vous devrez peut-être renoncer à certaines activités que vous appréciiez auparavant. Votre famille et vos amis peuvent avoir des difficultés à s’adapter à certains des changements.
Il peut être utile de partager vos craintes et vos sentiments avec votre famille, vos amis et votre médecin. Vous pouvez également envisager de rejoindre un groupe de soutien pour les personnes atteintes de MPOC. Et vous pourriez bénéficier de conseils ou de médicaments si vous vous sentez déprimé ou accablé.
Préparation de votre rendez-vous
Si votre prestataire de soins primaires soupçonne que vous êtes atteint de BPCO, il vous orientera probablement vers un pneumologue – un médecin spécialisé dans les troubles pulmonaires.
Ce que vous pouvez faire
Avant votre rendez-vous, vous pouvez dresser une liste des réponses aux questions suivantes :
- Quels sont les symptômes que vous ressentez ? Quand ont-ils commencé ?
- Qu’est-ce qui aggrave vos symptômes ? Mieux ?
- Est-ce que quelqu’un dans votre famille a une BPCO ?
- Avez-vous reçu un traitement pour la MPOC ? Si oui, quel était-il et vous a-t-il aidé ?
- Êtes-vous traité pour d’autres conditions médicales ?
- Quels médicaments et suppléments prenez-vous régulièrement ?
Vous pouvez demander à un ami ou à un membre de votre famille de vous accompagner à votre rendez-vous. Souvent, deux paires d’oreilles valent mieux qu’une lorsque vous vous renseignez sur un problème médical compliqué, comme la MPOC. Prenez des notes si cela vous aide.
Ce que vous pouvez attendre de votre médecin
Votre médecin peut vous poser certaines des questions suivantes :
- Depuis combien de temps avez-vous de la toux ?
- Êtes-vous facilement essoufflé ?
- Avez-vous remarqué une respiration sifflante lorsque vous respirez ?
- Fumez-vous ou avez-vous déjà fumé des cigarettes ?
- Souhaitez-vous être aidé pour arrêter de fumer ?
Votre médecin posera des questions supplémentaires en fonction de vos réponses, de vos symptômes et de vos besoins. Préparer et anticiper les questions vous aidera à tirer le meilleur parti du temps passé avec le médecin.

 Maladie d’Addison
Maladie d’Addison
Laisser un commentaire