Vue d’ensemble
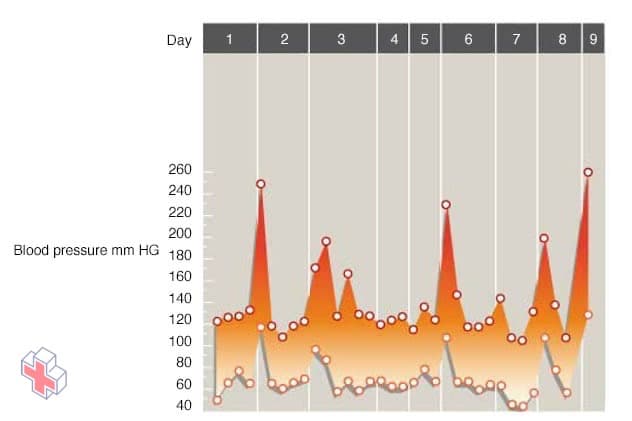
Phéochromocytome et pression sanguine irrégulière
Un phéochromocytome peut provoquer des fluctuations sauvages de la pression artérielle, avec une pression artérielle normale entre les périodes. Cela peut rendre l’affection plus difficile à détecter. Le graphique montre une période de neuf jours d’explosions courtes et irrégulières de la pression artérielle dues à un phéochromocytome. Les points inférieurs représentent le chiffre inférieur de la lecture (pression diastolique). Les points supérieurs représentent le chiffre supérieur de la lecture (pression systolique). Par exemple, le premier pic de pression artérielle est observé le deuxième jour avec une lecture de 250/110 millimètres de mercure.
Un phéochromocytome est une tumeur rare, généralement non cancéreuse (bénigne) qui se développe dans une glande surrénale. Vous avez deux glandes surrénales – une située au sommet de chaque rein. Habituellement, un phéochromocytome se développe dans une seule glande surrénale. Mais les tumeurs peuvent se développer dans les deux.
Si vous avez un phéochromocytome, la tumeur libère des hormones qui peuvent provoquer une pression artérielle élevée, des maux de tête, des sueurs et les symptômes d’une attaque de panique. Si un phéochromocytome n’est pas traité, des dommages graves ou mortels à d’autres systèmes corporels peuvent en résulter.
La plupart des phéochromocytomes sont découverts chez des personnes âgées de 20 à 50 ans. Mais la tumeur peut se développer à tout âge. L’intervention chirurgicale visant à retirer un phéochromocytome ramène généralement la pression artérielle à la normale.
Symptômes
Les signes et symptômes des phéochromocytomes comprennent souvent :
- L’hypertension artérielle
- Maux de tête
- Transpiration abondante
- Battements cardiaques rapides
- Tremblements
- Pâleur du visage
- Essoufflement
- Symptômes de type crise de panique
Des signes ou symptômes moins fréquents peuvent inclure :
- Anxiété ou sentiment de malheur
- Constipation
- Perte de poids
Des périodes symptomatiques
Les symptômes énumérés ci-dessus peuvent être constants, ou ils peuvent survenir, ou s’intensifier, occasionnellement. Certaines activités ou conditions peuvent aggraver les symptômes, par exemple :
- Effort physique
- Anxiété ou stress
- Changements de position du corps
- Travail et accouchement
- Chirurgie et anesthésie
Lesaliments riches en tyramine, une substance qui affecte la pression sanguine, peuvent également aggraver les symptômes. La tyramine est fréquente dans les aliments fermentés, vieillis, marinés, séchés, trop mûrs ou gâtés. Ces aliments comprennent :
- Certains fromages
- Certaines bières et certains vins
- Chocolat
- Viandes séchées ou fumées
Certains médicaments qui peuvent aggraver les symptômes, notamment :
- Les inhibiteurs de la monoamine oxydase (IMAO), comme la phénelzine (Nardil), la tranylcypromine (Parnate) et l’isocarboxazide (Marplan)
- Stimulants, tels que les amphétamines ou la cocaïne
Quand consulter un médecin
Bien que l’hypertension artérielle soit un signe primaire d’un phéochromocytome, la plupart des personnes qui en souffrent n’ont pas de tumeur surrénalienne. Parlez à votre médecin si l’un des facteurs suivants s’applique à vous :
- Difficulté à contrôler l’hypertension artérielle avec le traitement actuel
- Aggravation épisodique de l’hypertension artérielle
- Des antécédents familiaux de phéochromocytome
- Antécédents familiaux d’une maladie génétique apparentée : néoplasie endocrinienne multiple de type 2 (MEN 2) ; maladie de von Hippel-Lindau ; paragangliome familial ou neurofibromatose 1 (NF1)
Causes
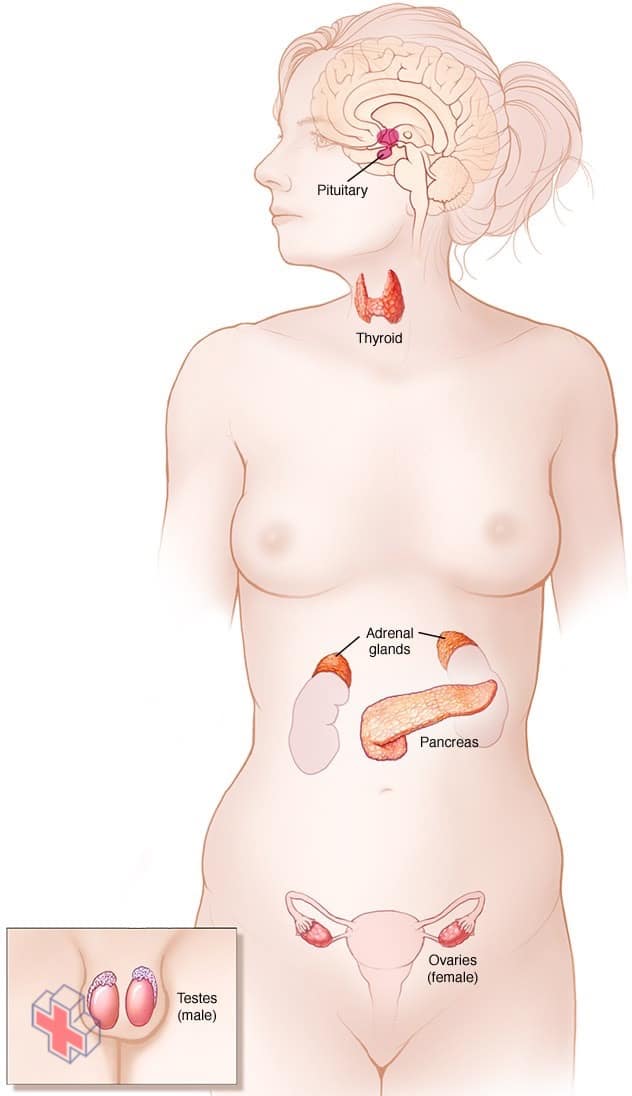
Système endocrinien
Le système endocrinien comprend l’hypophyse, la glande thyroïde, les glandes parathyroïdes, les glandes surrénales, le pancréas, les ovaires (chez les femmes) et les testicules (chez les hommes).
Les chercheurs ne savent pas exactement ce qui cause un phéochromocytome. La tumeur se développe dans des cellules spécialisées, appelées cellules chromaffines, situées au centre d’une glande surrénale. Ces cellules libèrent certaines hormones, principalement l’adrénaline (épinéphrine) et la noradrénaline (norépinéphrine), qui aident à contrôler de nombreuses fonctions du corps, comme le rythme cardiaque, la pression sanguine et la glycémie.
Le rôle des hormones
L’adrénaline et la noradrénaline déclenchent la réaction de lutte ou de fuite de votre corps face à une menace perçue. Ces hormones provoquent une augmentation de votre pression artérielle et une accélération des battements de votre cœur. Elles préparent d’autres systèmes corporels qui vous permettent de réagir rapidement. Un phéochromocytome provoque la libération d’une plus grande quantité de ces hormones et fait en sorte qu’elles soient libérées lorsque vous n’êtes pas dans une situation menaçante.
Tumeurs apparentées
Si la plupart des cellules chromaffines sont situées dans les glandes surrénales, de petits groupes de ces cellules se trouvent également dans le cœur, la tête, le cou, la vessie, la paroi arrière de l’abdomen et le long de la colonne vertébrale. Les tumeurs des cellules chromaffines, appelées paragangliomes, peuvent entraîner les mêmes effets sur l’organisme.
Facteurs de risque
Néoplasie endocrinienne multiple, type IIB (MEN IIB)
Le phéochromocytome peut survenir dans le cadre du syndrome héréditaire de néoplasie endocrinienne multiple, type 2B (NEM 2B). En plus d’avoir un phéochromocytome, les personnes atteintes du syndrome MEN 2B ont un cancer médullaire de la thyroïde et des tumeurs des nerfs des lèvres, de la bouche, des yeux et du tube digestif.
Les personnes atteintes de certains troubles héréditaires rares présentent un risque accru de phéochromocytome ou de paragangliome. Les tumeurs associées à ces troubles sont plus susceptibles d’être cancéreuses. Ces maladies génétiques comprennent :
- Lanéoplasie endocrinienne multiple de type 2 (NEM 2) est un trouble qui entraîne des tumeurs dans plus d’une partie du système de production d’hormones (endocrinien) de l’organisme. D’autres tumeurs associées à cette affection peuvent apparaître sur la thyroïde, la parathyroïde, les lèvres, la langue et le tractus gastro-intestinal.
- Lamaladie de Von Hippel-Lindau peut entraîner des tumeurs sur plusieurs sites, notamment le système nerveux central, le système endocrinien, le pancréas et les reins.
- Laneurofibromatose 1 (NF1) entraîne de multiples tumeurs de la peau (neurofibromes), des taches cutanées pigmentées et des tumeurs du nerf optique.
- Lessyndromes de paragangliomes héréditaires sont des troubles héréditaires qui entraînent soit des phéochromocytomes, soit des paragangliomes.
Complications
L’hypertension artérielle peut endommager plusieurs organes, en particulier les tissus du système cardiovasculaire, du cerveau et des reins. Ces dommages peuvent provoquer un certain nombre de conditions critiques, notamment :
- Maladie cardiaque
- Accident vasculaire cérébral
- Insuffisance rénale
- Problèmes avec les nerfs de l’œil
Tumeurs cancéreuses
Dans de rares cas, un phéochromocytome est cancéreux (malin), et les cellules cancéreuses se propagent à d’autres parties du corps. Les cellules cancéreuses d’un phéochromocytome ou d’un paragangliome se déplacent le plus souvent vers le système lymphatique, les os, le foie ou les poumons.
Diagnostic
Votre médecin peut demander plusieurs tests.
Tests de laboratoire
Les tests suivants mesurent les niveaux d’adrénaline, de noradrénaline ou de sous-produits de ces hormones dans votre corps :
- Test d’urine de 24 heures. Dans ce test, vous prélevez un échantillon d’urine chaque fois que vous urinez pendant une période de 24 heures. Demandez des instructions écrites sur la façon de conserver, d’étiqueter et de renvoyer les échantillons.
- Test sanguin. Votre médecin prélève du sang qui sera analysé en laboratoire.
Pour les deux types d’analyses, parlez à votre médecin des préparations spéciales, comme le jeûne ou l’omission d’un médicament. Ne sautez pas de dose de médicament sans instructions de votre médecin.
Tests d’imagerie
Si les résultats des tests de laboratoire suggèrent la présence d’un phéochromocytome ou d’un paragangliome, votre médecin prescrira probablement un ou plusieurs tests d’imagerie pour localiser une éventuelle tumeur. Ces tests peuvent inclure :
- CT scan, une technologie de radiographie spécialisée
- IRM, qui utilise des ondes radio et un champ magnétique pour produire des images détaillées
- L’imagerie à la M-iodobenzylguanidine (MIBG), une technologie de balayage qui permet de détecter de minuscules quantités d’un composé radioactif injecté, absorbé par les phéochromocytomes ou les paragangliomes
- La tomographie par émission de positons (TEP), une technologie de balayage qui peut également détecter les composés radioactifs absorbés par une tumeur
Des examens d’imagerie effectués pour d’autres raisons
Une tumeur dans une glande surrénale peut être découverte lors d’examens d’imagerie réalisés pour d’autres raisons. Dans ce cas, votre médecin demandera généralement des tests supplémentaires pour déterminer la nature de la tumeur.
Tests génétiques
Votre médecin peut recommander des tests génétiques pour déterminer si un phéochromocytome est lié à une maladie héréditaire. Les informations sur les facteurs génétiques possibles peuvent être importantes pour de nombreuses raisons :
- Étant donné que certains troubles héréditaires peuvent causer des conditions multiples, les résultats des tests peuvent indiquer la nécessité de dépister d’autres problèmes médicaux.
- Comme certains troubles sont plus susceptibles d’être récurrents ou cancéreux, les résultats de vos tests peuvent affecter les décisions de traitement ou les plans à long terme pour surveiller votre santé.
- Les résultats de vos tests peuvent suggérer que d’autres membres de votre famille devraient subir un dépistage du phéochromocytome ou d’autres affections connexes.
Demandez à votre médecin quels sont les services de conseil génétique qui peuvent vous aider à comprendre les avantages et les implications des tests génétiques.
Traitement
Le principal traitement d’un phéochromocytome est la chirurgie pour enlever la tumeur. Avant l’opération, votre médecin vous prescrira probablement des médicaments spécifiques pour la pression artérielle qui bloquent les actions des hormones à forte teneur en adrénaline afin de réduire le risque de développer une pression artérielle dangereusement élevée pendant l’opération.
Préparations préopératoires
Vous prendrez probablement pendant sept à dix jours deux médicaments qui aident à abaisser la tension artérielle avant l’opération. Ces médicaments remplaceront ou seront ajoutés aux autres médicaments pour la tension artérielle que vous prenez.
- Alpha-bloquants. Ces médicaments maintiennent les petites artères et veines ouvertes et détendues, améliorant ainsi le flux sanguin et diminuant la pression artérielle. Les alpha-bloquants comprennent la phénoxybenzamine, la doxazosine (Cardura) et la prazosine (Minipress). Les effets secondaires peuvent inclure un rythme cardiaque irrégulier, des vertiges, de la fatigue, des problèmes de vision, un dysfonctionnement sexuel chez les hommes et un gonflement des membres.
- Bêta-bloquants. Ces médicaments font en sorte que votre cœur batte plus lentement et avec moins de force. Ils aident également à maintenir les vaisseaux sanguins ouverts et détendus. Lors de la préparation de votre chirurgie, votre médecin vous prescrira probablement un bêta-bloquant plusieurs jours après avoir commencé l’alpha-bloquant.
Les bêtabloquants comprennent l’aténolol (Tenormin), le métoprolol (Lopressor, Toprol-XL) et le propranolol (Inderal, Innopran XL). Les effets secondaires possibles sont la fatigue, les maux d’estomac, les maux de tête, les étourdissements, la constipation, la diarrhée, les battements cardiaques irréguliers, les difficultés respiratoires et le gonflement des membres.
- Régime riche en sel. Les alpha et bêta-bloquants élargissent les vaisseaux sanguins, ce qui entraîne une faible quantité de liquide dans les vaisseaux sanguins. Cela peut provoquer des chutes dangereuses de la pression artérielle en position debout. Un régime riche en sel permettra d’attirer plus de liquide à l’intérieur des vaisseaux sanguins, empêchant ainsi le développement d’une pression artérielle basse pendant et après la chirurgie.
Chirurgie
Dans la plupart des cas, votre chirurgien enlève la totalité de la glande surrénale atteinte d’un phéochromocytome par une chirurgie mini-invasive. Votre chirurgien pratiquera quelques petites ouvertures à travers lesquelles il insérera des dispositifs en forme de baguette équipés de caméras vidéo et de petits outils.
La glande surrénale saine restante remplit les fonctions normalement assurées par deux. La pression artérielle revient généralement à la normale.
Dans certains cas, notamment lorsque l’autre glande surrénale a été enlevée, votre médecin peut retirer uniquement la tumeur, épargnant ainsi certains tissus sains.
Si la tumeur est cancéreuse, la tumeur et les autres tissus cancéreux seront enlevés. Cependant, même si tous les tissus cancéreux ne sont pas enlevés, la chirurgie peut limiter la production d’hormones et permettre un certain contrôle de la pression artérielle.
Traitements du cancer
Très peu de phéochromocytomes sont cancéreux. Par conséquent, les recherches sur les meilleurs traitements sont limitées. Les traitements pour les tumeurs cancéreuses et les cancers qui se sont propagés dans le corps, liés à un phéochromocytome, comprennent :
- MIBG. Cette radiothérapie combine le MIBG, un composé qui se fixe sur les tumeurs surrénales, avec un type d’iode radioactif. L’objectif du traitement est de délivrer la radiothérapie à un site spécifique et de tuer les cellules cancéreuses.
- La thérapie par radionucléides à récepteurs peptidiques (PRRT). La PRRT combine un médicament qui cible les cellules cancéreuses avec une petite quantité d’une substance radioactive. Elle permet de délivrer le rayonnement directement aux cellules cancéreuses. Un médicament PRRT, le dotatate de lutécium Lu 177 (Lutathera), est utilisé pour traiter les tumeurs neuroendocrines avancées.
- Chimiothérapie. La chimiothérapie consiste à utiliser des médicaments puissants qui tuent les cellules cancéreuses à croissance rapide.
- La radiothérapie. Elle peut être utilisée pour le traitement symptomatique des tumeurs qui se sont propagées aux os, par exemple, et qui provoquent des douleurs.
- Les thérapies ciblées contre le cancer. Ces médicaments entravent la fonction de molécules d’origine naturelle qui favorisent la croissance et la propagation des cellules cancéreuses.
Préparation de votre rendez-vous
Vous commencerez probablement par consulter votre médecin de soins primaires. Ensuite, vous serez peut-être orienté vers un médecin spécialisé dans les troubles hormonaux (endocrinologue).
Voici quelques informations pour vous aider à vous préparer à votre rendez-vous.
Ce que vous pouvez faire
Lorsque vous prenez rendez-vous, demandez s’il y a quelque chose que vous devez faire à l’avance, comme être à jeun avant de passer un test spécifique. Faites une liste de :
- Vos symptômes, y compris tout changement par rapport à la normale, leur date d’apparition et leur durée
- Desinformations personnelles clés, notamment les principaux stress, les changements de vie récents et les antécédents médicaux familiaux
- Tous les médicaments, vitamines et autres suppléments que vous prenez, y compris les doses
- Questions à poser à votre médecin
Emmenez un membre de votre famille ou un ami, si possible, pour vous aider à vous souvenir des informations obtenues.
Pour un phéochromocytome, les questions à poser à votre médecin sont les suivantes :
- Quelle est la cause probable de mes symptômes ?
- Outre la cause la plus probable, quelles sont les autres causes possibles de mes symptômes ?
- De quels tests ai-je besoin ?
- Mon état est-il probablement temporaire ou chronique ?
- Quel est le meilleur plan d’action ?
- Quelles sont les alternatives à l’approche primaire que vous suggérez ?
- J’ai d’autres problèmes de santé. Comment puis-je les gérer ensemble au mieux ?
- Y a-t-il des restrictions que je dois respecter ?
- Dois-je consulter un spécialiste ?
- Existe-t-il des brochures ou d’autres documents imprimés que je peux obtenir ? Quels sites Web recommandez-vous ?
N’hésitez pas à poser d’autres questions.
Ce que vous pouvez attendre de votre médecin
Votre médecin est susceptible de vous poser des questions, notamment :
- Vos symptômes sont-ils continus ou intermittents ?
- Est-ce que quelque chose semble améliorer vos symptômes ?
- Qu’est-ce qui, le cas échéant, semble provoquer ou aggraver vos symptômes ?
- Vous a-t-on diagnostiqué d’autres troubles médicaux ? Si oui, quel traitement suivez-vous ?
- Y a-t-il des antécédents familiaux de tumeurs surrénales ou d’autres tumeurs endocrines ?

 »
»
Laisser un commentaire