Vue d’ensemble
Coloscopie
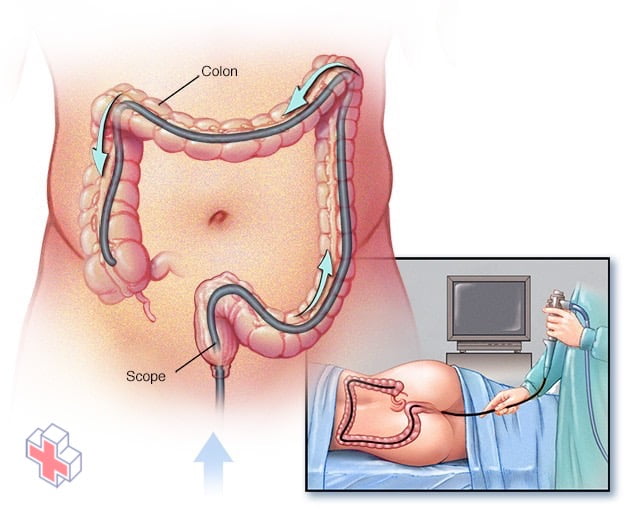
Au cours d’une coloscopie, le médecin insère un coloscope dans votre rectum pour vérifier la présence d’anomalies dans l’ensemble de votre côlon.
Une coloscopie est un examen utilisé pour détecter des changements ou des anomalies dans le gros intestin (côlon) et le rectum.
Au cours d’une coloscopie, un tube long et flexible (coloscope) est inséré dans le rectum. Une minuscule caméra vidéo située à l’extrémité du tube permet au médecin de visualiser l’intérieur de l’ensemble du côlon.
Si nécessaire, des polypes ou d’autres types de tissus anormaux peuvent être retirés à travers la lunette pendant une coloscopie. Des échantillons de tissus (biopsies) peuvent également être prélevés au cours d’une coloscopie.
Pourquoi l’effectuer
Votre médecin peut recommander une coloscopie pour :
- Étudier les signes et symptômes intestinaux. Une coloscopie peut aider votre médecin à explorer les causes possibles de douleurs abdominales, de saignements rectaux, de constipation chronique, de diarrhée chronique et d’autres problèmes intestinaux.
- Dépistage du cancer du côlon. Si vous avez 50 ans ou plus et que vous présentez un risque moyen de cancer du côlon – vous n’avez aucun facteur de risque de cancer du côlon autre que l’âge – votre médecin peut recommander une coloscopie tous les 10 ans ou parfois plus tôt pour dépister le cancer du côlon. La coloscopie est une option pour le dépistage du cancer du côlon. Discutez avec votre médecin de vos options.
- Recherchez d’autres polypes. Si vous avez déjà eu des polypes, votre médecin peut vous recommander une coloscopie de suivi pour rechercher et enlever d’autres polypes. Ceci est fait pour réduire votre risque de cancer du côlon.
Risques
Une coloscopie présente peu de risques. Dans de rares cas, les complications d’une coloscopie peuvent inclure :
- Réaction indésirable au sédatif utilisé pendant l’examen
- Saignement à l’endroit où un échantillon de tissu (biopsie) a été prélevé ou un polype ou autre tissu anormal a été enlevé
- Une déchirure de la paroi du côlon ou du rectum (perforation)
Après avoir discuté avec vous des risques de la coloscopie, votre médecin vous demandera de signer un formulaire de consentement autorisant la procédure.
Comment vous préparer
Avant une coloscopie, vous devrez nettoyer (vider) votre côlon. Tout résidu dans votre côlon peut obscurcir la vue de votre côlon et de votre rectum pendant l’examen.
Pour vider votre côlon, votre médecin peut vous demander de :
- Suivre un régime spécial la veille de l’examen. En général, vous ne pourrez pas manger d’aliments solides la veille de l’examen. Les boissons peuvent être limitées aux liquides clairs – eau plate, thé et café sans lait ni crème, bouillon et boissons gazeuses. Évitez les liquides rouges, qui peuvent être confondus avec du sang pendant la coloscopie. Il se peut que vous ne puissiez rien manger ou boire après minuit la veille de l’examen.
- Prenez un laxatif. Votre médecin vous recommandera généralement de prendre un laxatif, sous forme de pilule ou de liquide. Il peut vous demander de prendre le laxatif la veille de la coloscopie, ou vous demander d’utiliser le laxatif la veille et le matin de l’examen.
- Utilisez un kit de lavement. Dans certains cas, vous devrez peut-être utiliser un kit de lavement en vente libre – soit la veille de l’examen, soit quelques heures avant l’examen – pour vider votre côlon. Cette méthode n’est généralement efficace que pour vider la partie inférieure du côlon et n’est pas recommandée comme moyen principal de vider votre côlon.
- Ajustez vos médicaments. Rappelez à votre médecin vos médicaments au moins une semaine avant l’examen – surtout si vous souffrez de diabète, d’hypertension ou de problèmes cardiaques ou si vous prenez des médicaments ou des suppléments qui contiennent du fer.
Dites également à votre médecin si vous prenez de l’aspirine ou d’autres médicaments qui fluidifient le sang, comme la warfarine (Coumadin, Jantoven) ; des anticoagulants plus récents, comme le dabigatran (Pradaxa) ou le rivaroxaban (Xarelto), utilisés pour réduire le risque de caillots ou d’accident vasculaire cérébral ; ou des médicaments cardiaques qui affectent les plaquettes, comme le clopidogrel (Plavix).
Vous devrez peut-être ajuster vos doses ou arrêter temporairement de prendre ces médicaments.
Ce à quoi vous pouvez vous attendre
Pendant l’intervention
Pendant une coloscopie, vous porterez une blouse, mais probablement rien d’autre. Une sédation est généralement recommandée. Parfois, un sédatif léger est administré sous forme de pilule. Dans d’autres cas, le sédatif est associé à un analgésique par voie intraveineuse pour minimiser toute gêne.
Vous commencerez l’examen en étant allongé sur le côté sur la table d’examen, généralement avec les genoux ramenés vers la poitrine. Le médecin insérera un coloscope dans votre rectum.
Le coloscope – qui est suffisamment long pour atteindre toute la longueur de votre côlon – contient une lumière et un tube (canal) qui permet au médecin de pomper de l’air ou du dioxyde de carbone dans votre côlon. L’air ou le dioxyde de carbone gonfle le côlon, ce qui permet de mieux voir la muqueuse du côlon.
Lorsque le scope est déplacé ou que de l’air est introduit, vous pouvez ressentir des crampes abdominales ou l’envie d’aller à la selle.
Le coloscope contient également une minuscule caméra vidéo à son extrémité. La caméra envoie des images à un moniteur externe afin que le médecin puisse étudier l’intérieur de votre côlon.
Le médecin peut également insérer des instruments par le canal pour prélever des échantillons de tissus (biopsies) ou enlever des polypes ou d’autres zones de tissus anormaux.
Une coloscopie dure généralement de 30 à 60 minutes.
Après la procédure
Après l’examen, il faut environ une heure pour commencer à se remettre du sédatif. Vous aurez besoin de quelqu’un pour vous ramener chez vous car il faut parfois jusqu’à une journée pour que les effets du sédatif se dissipent. Ne conduisez pas, ne prenez pas de décisions importantes et ne retournez pas au travail pour le reste de la journée.
Si votre médecin a retiré un polype lors de votre coloscopie, on vous conseillera peut-être de suivre temporairement un régime spécial.
Il se peut que vous vous sentiez ballonné ou que vous ayez des gaz pendant quelques heures après l’examen, pendant que vous évacuez l’air de votre côlon. La marche peut aider à soulager toute gêne.
Vous pouvez également remarquer une petite quantité de sang lors de votre première selle après l’examen. En général, il n’y a pas lieu de s’alarmer. Consultez votre médecin si vous continuez à évacuer du sang ou des caillots sanguins ou si vous avez des douleurs abdominales persistantes ou de la fièvre. Bien que peu probable, cela peut se produire immédiatement ou dans les premiers jours suivant la procédure, mais peut être retardé jusqu’à une ou deux semaines.
Résultats
Votre médecin examinera les résultats de la coloscopie et vous les communiquera ensuite.
Résultat négatif
Une coloscopie est considérée comme négative si le médecin ne trouve aucune anomalie dans le côlon.
Votre médecin peut vous recommander de subir une autre coloscopie :
- Dans 10 ans, si vous présentez un risque moyen de cancer du côlon – vous n’avez aucun facteur de risque de cancer du côlon autre que l’âge
- Dans cinq ans, si vous avez des antécédents de polypes lors de procédures de coloscopie précédentes
- Dans un an, s’il y avait des selles résiduelles dans le côlon qui empêchaient un examen complet de votre côlon
Résultat positif
Une coloscopie est considérée comme positive si le médecin trouve des polypes ou des tissus anormaux dans le côlon.
La plupart des polypes ne sont pas cancéreux, mais certains peuvent être précancéreux. Les polypes retirés lors de la coloscopie sont envoyés à un laboratoire pour être analysés afin de déterminer s’ils sont cancéreux, précancéreux ou non cancéreux.
Selon la taille et le nombre de polypes, vous devrez peut-être suivre un programme de surveillance plus rigoureux à l’avenir pour rechercher d’autres polypes.
Si votre médecin trouve un ou deux polypes de moins de 0,4 pouce (1 centimètre) de diamètre, il peut recommander une nouvelle coloscopie dans cinq à dix ans, en fonction de vos autres facteurs de risque de cancer du côlon.
Votre médecin recommandera une autre coloscopie plus tôt si vous avez :
- Plus de deux polypes
- Un gros polype – plus grand que 0,4 pouce (1 centimètre)
- Des polypes et aussi des selles résiduelles dans le côlon qui empêchent l’examen complet du côlon
- Des polypes présentant certaines caractéristiques cellulaires qui indiquent un risque plus élevé de cancer futur
- Polypes cancéreux
Si vous avez un polype ou un autre tissu anormal qui n’a pas pu être retiré lors de la coloscopie, votre médecin peut recommander un nouvel examen avec un gastroentérologue spécialisé dans l’élimination des gros polypes, ou une intervention chirurgicale.
Problèmes avec votre examen
Si votre médecin est préoccupé par la qualité de la vue à travers le scope, il peut recommander une nouvelle coloscopie ou un délai plus court jusqu’à votre prochaine coloscopie. Si votre médecin n’a pas pu faire avancer la lunette dans tout le côlon, il peut recommander un lavement baryté ou une coloscopie virtuelle pour examiner le reste du côlon.

 »
»
Laisser un commentaire