Vue d’ensemble
L’épilepsie est un trouble du système nerveux central (neurologique) dans lequel l’activité cérébrale devient anormale, provoquant des crises ou des périodes de comportement inhabituel, de sensations et parfois de perte de conscience.
Tout le monde peut développer une épilepsie. L’épilepsie touche aussi bien les hommes que les femmes, quels que soient leur race, leur origine ethnique et leur âge.
Les symptômes des crises peuvent varier considérablement. Certaines personnes épileptiques se contentent de regarder dans le vide pendant quelques secondes au cours d’une crise, tandis que d’autres font des mouvements répétés des bras ou des jambes. Le fait d’avoir une seule crise ne signifie pas que vous êtes épileptique. Au moins deux crises non provoquées sont généralement nécessaires pour un diagnostic d’épilepsie.
Un traitement avec des médicaments ou parfois une intervention chirurgicale peut contrôler les crises pour la majorité des personnes épileptiques. Certaines personnes ont besoin d’un traitement à vie pour contrôler les crises, mais pour d’autres, les crises finissent par disparaître. Certains enfants épileptiques peuvent se débarrasser de leur maladie avec l’âge.
Symptômes
L’épilepsie étant causée par une activité anormale du cerveau, les crises peuvent affecter n’importe quel processus coordonné par votre cerveau. Les signes et symptômes des crises peuvent inclure :
- Une confusion temporaire
- Un regard fixe
- Des mouvements saccadés incontrôlables des bras et des jambes
- Perte de conscience ou de vigilance
- Symptômes psychiques tels que la peur, l’anxiété ou le déjà-vu
Les symptômes varient en fonction du type de crise. Dans la plupart des cas, une personne épileptique aura tendance à avoir le même type de crise à chaque fois, les symptômes seront donc similaires d’un épisode à l’autre.
Les médecins classent généralement les crises en crises focales ou généralisées, en fonction de la façon dont l’activité cérébrale anormale commence.
Crises focales
Lorsque les crises semblent résulter d’une activité anormale dans une seule zone de votre cerveau, elles sont appelées crises focales (partielles). Ces crises se divisent en deux catégories :
- Crises focales sans perte de conscience. Autrefois appelées crises partielles simples, ces crises ne provoquent pas de perte de conscience. Elles peuvent modifier les émotions ou changer l’apparence, l’odeur, la sensation, le goût ou le son des choses. Elles peuvent également entraîner des secousses involontaires d’une partie du corps, comme un bras ou une jambe, et des symptômes sensoriels spontanés comme des picotements, des vertiges et des lumières clignotantes.
- Crises focales avec troubles de la conscience. Autrefois appelées crises partielles complexes, ces crises impliquent un changement ou une perte de conscience ou de conscience. Pendant une crise partielle complexe, vous pouvez regarder fixement dans l’espace et ne pas réagir normalement à votre environnement ou effectuer des mouvements répétitifs, comme frotter la main, mâcher, avaler ou marcher en rond.
Les symptômes des crises focales peuvent être confondus avec d’autres troubles neurologiques, comme la migraine, la narcolepsie ou une maladie mentale. Un examen et des tests approfondis sont nécessaires pour distinguer l’épilepsie des autres troubles.
Crises généralisées
Les crises qui semblent impliquer toutes les zones du cerveau sont appelées crises généralisées. Il existe six types de crises généralisées.
- Crises d’absence. Les crises d’absence, autrefois appelées crises de petit mal, surviennent souvent chez les enfants et se caractérisent par un regard fixe dans l’espace ou des mouvements corporels subtils comme le clignement des yeux ou le claquement des lèvres. Ces crises peuvent se produire en grappes et provoquer une brève perte de conscience.
- Crises toniques. Les crises toniques provoquent un raidissement de vos muscles. Ces crises affectent généralement les muscles du dos, des bras et des jambes et peuvent vous faire tomber au sol.
- Crises atoniques. Les crises atoniques, également appelées crises de chute, provoquent une perte de contrôle musculaire, ce qui peut vous faire vous effondrer ou tomber soudainement.
- Crises cloniques. Les crises cloniques sont associées à des mouvements musculaires répétés ou rythmiques, par saccades. Ces crises affectent généralement le cou, le visage et les bras.
- Crises myocloniques. Les crises myocloniques se manifestent généralement par de brèves et soudaines secousses ou contractions des bras et des jambes.
- Crises tonico-cloniques. Les crises tonico-cloniques, autrefois appelées crises de grand mal, sont le type de crise épileptique le plus dramatique et peuvent provoquer une perte de conscience brutale, un raidissement et des tremblements du corps, et parfois une perte du contrôle de la vessie ou le fait de se mordre la langue.
Quand consulter un médecin
Consultez immédiatement un médecin si l’une des situations suivantes se produit :
- La crise dure plus de cinq minutes.
- La respiration ou la conscience ne revient pas après l’arrêt de la crise.
- Une deuxième crise suit immédiatement.
- Vous avez une forte fièvre.
- Vous souffrez d’épuisement dû à la chaleur.
- Vous êtes enceinte.
- Vous souffrez de diabète.
- Vous vous êtes blessé pendant la crise.
Si vous subissez une crise pour la première fois, consultez un médecin.
Causes
L’épilepsie n’a pas de cause identifiable chez environ la moitié des personnes atteintes. Dans l’autre moitié, l’affection peut être attribuée à divers facteurs, notamment :
- Influence génétique. Certains types d’épilepsie, qui sont catégorisés par le type de crise que vous subissez ou la partie du cerveau qui est affectée, sont héréditaires. Dans ces cas, il est probable qu’il y ait une influence génétique.
Les chercheurs ont établi un lien entre certains types d’épilepsie et des gènes spécifiques, mais pour la plupart des gens, les gènes ne sont qu’une partie de la cause de l’épilepsie. Certains gènes peuvent rendre une personne plus sensible aux conditions environnementales qui déclenchent des crises.
- Traumatisme crânien. Un traumatisme crânien consécutif à un accident de voiture ou à une autre blessure traumatique peut provoquer l’épilepsie.
- Affections cérébrales. Les affections cérébrales qui causent des dommages au cerveau, comme les tumeurs cérébrales ou les accidents vasculaires cérébraux, peuvent provoquer l’épilepsie. L’accident vasculaire cérébral est une des principales causes d’épilepsie chez les adultes de plus de 35 ans.
- Maladies infectieuses. Les maladies infectieuses, telles que la méningite, le SIDA et l’encéphalite virale, peuvent provoquer l’épilepsie.
- Lésion prénatale. Avant la naissance, les bébés sont sensibles aux lésions cérébrales qui peuvent être causées par plusieurs facteurs, comme une infection chez la mère, une mauvaise alimentation ou un manque d’oxygène. Ces lésions cérébrales peuvent entraîner l’épilepsie ou la paralysie cérébrale.
- Troubles du développement. L’épilepsie peut parfois être associée à des troubles du développement, comme l’autisme et la neurofibromatose.
Facteurs de risque
Certains facteurs peuvent augmenter votre risque d’épilepsie :
- L’âge. L’épilepsie se manifeste le plus souvent chez les enfants et les adultes plus âgés, mais l’affection peut survenir à tout âge.
- Antécédents familiaux. Si vous avez des antécédents familiaux d’épilepsie, vous pouvez avoir un risque accru de développer un trouble épileptique.
- Blessures à la tête. Les blessures à la tête sont responsables de certains cas d’épilepsie. Vous pouvez réduire votre risque en portant une ceinture de sécurité lorsque vous êtes en voiture et en portant un casque lorsque vous faites du vélo, du ski, de la moto ou d’autres activités présentant un risque élevé de blessure à la tête.
- Accident vasculaire cérébral et autres maladies vasculaires. Les accidents vasculaires cérébraux et autres maladies des vaisseaux sanguins (vasculaires) peuvent entraîner des lésions cérébrales susceptibles de déclencher l’épilepsie. Vous pouvez prendre un certain nombre de mesures pour réduire votre risque de contracter ces maladies, notamment en limitant votre consommation d’alcool et en évitant de fumer, en adoptant une alimentation saine et en faisant régulièrement de l’exercice.
- Démence. La démence peut augmenter le risque d’épilepsie chez les personnes âgées.
- Infections cérébrales. Des infections telles que la méningite, qui provoque une inflammation du cerveau ou de la moelle épinière, peuvent augmenter votre risque.
- Crises pendant l’enfance. Les fortes fièvres de l’enfance peuvent parfois être associées à des crises d’épilepsie. Les enfants qui ont des crises dues à des fièvres élevées ne développeront généralement pas d’épilepsie. Le risque d’épilepsie augmente si l’enfant a une longue crise, une autre affection du système nerveux ou des antécédents familiaux d’épilepsie.
Diagnostic

Diagnostic de votre maladie
Pour diagnostiquer votre maladie, votre médecin examinera vos symptômes et vos antécédents médicaux. Votre médecin peut demander plusieurs tests pour diagnostiquer l’épilepsie et déterminer la cause des crises. Votre évaluation peut inclure :
- Un examen neurologique. Votre médecin peut tester votre comportement, vos capacités motrices, vos fonctions mentales et d’autres domaines pour diagnostiquer votre état et déterminer le type d’épilepsie dont vous êtes atteint.
- Des analyses de sang. Votre médecin peut prélever un échantillon de sang pour vérifier la présence de signes d’infections, de conditions génétiques ou d’autres conditions qui peuvent être associées aux crises.

Épilepsie
Un électroencéphalogramme (EEG) peut montrer une activité irrégulière dans le cerveau qui peut indiquer des crises.

Activité cérébrale à l’EEG
Un EEG enregistre l’activité électrique de votre cerveau grâce à des électrodes fixées sur votre cuir chevelu. Les résultats de l’EEG montrent des changements dans l’activité cérébrale qui peuvent être utiles pour diagnostiquer des affections cérébrales, notamment l’épilepsie et d’autres troubles épileptiques.
Scanner CT
Le scanner permet aux médecins de voir des images en coupe (tranches) de votre corps.
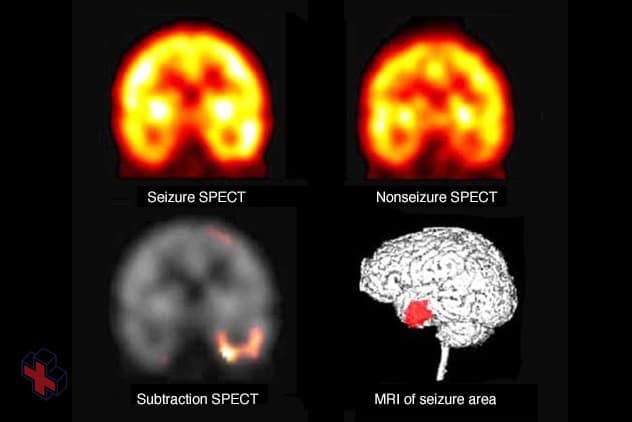
Localisation précise des crises
Cet exemple montre des scans SPECT pris pendant et entre les crises. Les différences représentent les zones où le flux sanguin a augmenté pendant la crise. Une fois identifié, cet emplacement est reporté sur un scanner IRM du cerveau.
Votre médecin peut également vous proposer des tests pour détecter des anomalies cérébrales, par exemple :
- Electroencéphalogramme (EEG). Il s’agit du test le plus couramment utilisé pour diagnostiquer l’épilepsie. Dans ce test, des électrodes sont fixées à votre cuir chevelu à l’aide d’une substance pâteuse ou d’un capuchon. Les électrodes enregistrent l’activité électrique de votre cerveau.
Si vous êtes épileptique, il est courant de constater des changements dans le schéma normal des ondes cérébrales, même en l’absence de crise. Votre médecin peut vous suivre sur vidéo lorsqu’il effectue un EEG pendant que vous êtes éveillé ou endormi, afin d’enregistrer les crises que vous subissez. L’enregistrement des crises peut aider le médecin à déterminer le type de crises que vous avez ou à exclure d’autres conditions.
Le test peut être effectué dans le cabinet d’un médecin ou à l’hôpital. Si cela est approprié, vous pouvez également subir un EEG ambulatoire, que vous portez à la maison pendant que l’EEG enregistre l’activité des crises sur une période de quelques jours.
Votre médecin peut vous donner des instructions pour que vous fassiez quelque chose qui provoquera des crises, comme dormir peu avant le test.
- EEG à haute densité. Dans une variante du test EEG, votre médecin peut recommander un EEG à haute densité, qui espace les électrodes plus étroitement que l’EEG conventionnel – à environ un demi-centimètre d’intervalle. L’EEG haute densité peut aider votre médecin à déterminer plus précisément les zones de votre cerveau qui sont affectées par les crises.
- Tomodensitométrie (CT). Un scanner utilise des rayons X pour obtenir des images en coupe de votre cerveau. Le scanner peut révéler des anomalies dans votre cerveau qui pourraient être à l’origine de vos crises, comme des tumeurs, des saignements et des kystes.
- Imagerie par résonance magnétique (IRM). Une IRM utilise de puissants aimants et des ondes radio pour créer une vue détaillée de votre cerveau. Votre médecin peut être en mesure de détecter des lésions ou des anomalies dans votre cerveau qui pourraient être à l’origine de vos crises.
- IRM fonctionnelle (IRMf). Une IRM fonctionnelle mesure les modifications du flux sanguin qui se produisent lorsque des parties spécifiques de votre cerveau fonctionnent. Les médecins peuvent utiliser une IRMf avant une opération pour identifier les emplacements exacts des fonctions critiques, comme la parole et le mouvement, afin que les chirurgiens puissent éviter de blesser ces endroits pendant l’opération.
- La tomographie par émission de positrons (TEP). La TEP utilise une petite quantité de substance radioactive à faible dose injectée dans une veine pour aider à visualiser les zones actives du cerveau et détecter les anomalies.
- Tomographie informatisée à émission monophotonique (TEMP). Ce type de test est utilisé principalement si vous avez subi une IRM et un EEG qui n’ont pas permis de localiser l’endroit du cerveau d’où proviennent les crises.
Le test TEMP utilise une petite quantité de substance radioactive à faible dose injectée dans une veine pour créer une carte détaillée en 3D de l’activité du flux sanguin dans votre cerveau pendant les crises.
Les médecins peuvent également effectuer une forme de test TEMP appelée TEMP ictale par soustraction coregistrée à l’IRM (SISCOM), qui peut fournir des résultats encore plus détaillés.
- Tests neuropsychologiques. Lors de ces tests, les médecins évaluent vos capacités de réflexion, de mémoire et d’élocution. Les résultats des tests aident les médecins à déterminer les zones de votre cerveau qui sont affectées.
En plus des résultats de vos tests, votre médecin peut utiliser une combinaison de techniques d’analyse pour aider à déterminer l’endroit du cerveau où les crises commencent :
- Cartographie paramétrique statistique (MPS). La SPM est une méthode permettant de comparer les zones du cerveau dont le métabolisme augmente pendant les crises à des cerveaux normaux, ce qui peut donner aux médecins une idée de l’endroit où les crises commencent.
- Analyse de Curry. L’analyse Curry est une technique qui prend les données EEG et les projette sur une IRM du cerveau pour montrer aux médecins où se produisent les crises.
- Magnétoencéphalographie (MEG). La MEG mesure les champs magnétiques produits par l’activité cérébrale pour identifier les zones potentielles de déclenchement des crises.
Un diagnostic précis de votre type de crise et de l’endroit où les crises commencent vous donne la meilleure chance de trouver un traitement efficace.
Traitement
Les médecins commencent généralement par traiter l’épilepsie avec des médicaments. Si les médicaments ne permettent pas de traiter l’affection, les médecins peuvent proposer une intervention chirurgicale ou un autre type de traitement.
Médicaments
La plupart des personnes atteintes d’épilepsie peuvent devenir exemptes de crises en prenant un médicament anti-convulsions, également appelé médicament anti-épileptique. D’autres peuvent être en mesure de diminuer la fréquence et l’intensité de leurs crises en prenant une combinaison de médicaments.
De nombreux enfants épileptiques qui ne présentent pas de symptômes d’épilepsie peuvent éventuellement cesser de prendre des médicaments et vivre une vie sans crises. De nombreux adultes peuvent cesser de prendre des médicaments après deux ans ou plus sans crises. Votre médecin vous conseillera sur le moment approprié pour arrêter de prendre des médicaments.
Trouver le bon médicament et le bon dosage peut être complexe. Votre médecin tiendra compte de votre état, de la fréquence des crises, de votre âge et d’autres facteurs pour choisir le médicament à prescrire. Votre médecin passera également en revue tous les autres médicaments que vous pouvez prendre, afin de s’assurer que les médicaments antiépileptiques n’interagissent pas avec eux.
Votre médecin prescrira probablement d’abord un seul médicament à une dose relativement faible et pourra augmenter la dose progressivement jusqu’à ce que vos crises soient bien contrôlées.
Les médicaments antiépileptiques peuvent avoir certains effets secondaires. Les effets secondaires légers comprennent :
- Fatigue
- Vertiges
- Prise de poids
- Perte de densité osseuse
- Éruptions cutanées
- Perte de coordination
- Problèmes d’élocution
- Problèmes de mémoire et de réflexion
Des effets secondaires plus sévères mais rares incluent :
- Dépression
- Pensées et comportements suicidaires
- Éruption cutanée grave
- Inflammation de certains organes, comme votre foie
Pour obtenir le meilleur contrôle possible des crises grâce aux médicaments, suivez les étapes suivantes :
- Prenez les médicaments exactement comme ils vous ont été prescrits.
- Appelez toujours votre médecin avant de passer à une version générique de votre médicament ou de prendre d’autres médicaments d’ordonnance, des médicaments en vente libre ou des remèdes à base de plantes.
- N’arrêtez jamais de prendre vos médicaments sans en parler à votre médecin.
- Avisez immédiatement votre médecin si vous remarquez des sentiments nouveaux ou accrus de dépression, des pensées suicidaires ou des changements inhabituels dans votre humeur ou vos comportements.
- Informez votre médecin si vous avez des migraines. Le médecin peut vous prescrire l’un des médicaments antiépileptiques qui peuvent prévenir vos migraines et traiter l’épilepsie.
Au moins la moitié des personnes nouvellement diagnostiquées épileptiques deviendront exemptes de crises dès leur premier médicament. Si les médicaments antiépileptiques ne donnent pas de résultats satisfaisants, votre médecin peut suggérer une intervention chirurgicale ou d’autres thérapies. Vous aurez des rendez-vous de suivi réguliers avec votre médecin pour évaluer votre état et vos médicaments.
Chirurgie
Chirurgie de l’épilepsie
Lorsque les médicaments ne permettent pas de contrôler correctement les crises, la chirurgie peut être une option. Avec la chirurgie de l’épilepsie, un chirurgien enlève la zone de votre cerveau qui provoque les crises.
Les médecins pratiquent généralement la chirurgie lorsque les tests montrent que :
- Vos crises proviennent d’une petite zone bien définie de votre cerveau
- La zone de votre cerveau à opérer n’interfère pas avec des fonctions vitales telles que la parole, le langage, la motricité, la vision ou l’audition
Bien que de nombreuses personnes continuent d’avoir besoin de certains médicaments pour prévenir les crises après une chirurgie réussie, vous pouvez être en mesure de prendre moins de médicaments et de réduire vos doses.
Dans un petit nombre de cas, la chirurgie de l’épilepsie peut entraîner des complications telles que l’altération permanente de vos capacités de réflexion (cognitives). Parlez à votre chirurgien de son expérience, des taux de réussite et des taux de complication de l’intervention que vous envisagez.
Thérapies
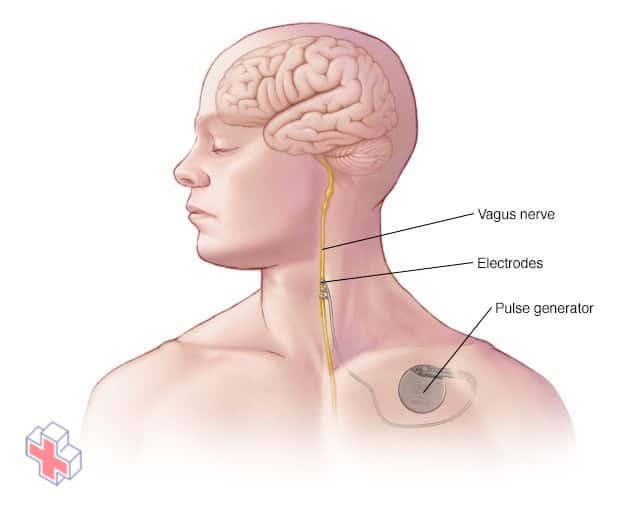
Stimulation du nerf vague
Dans la stimulation du nerf vague, un générateur d’impulsions et un fil conducteur implantés stimulent le nerf vague, ce qui entraîne une stabilisation de l’activité électrique anormale dans le cerveau.
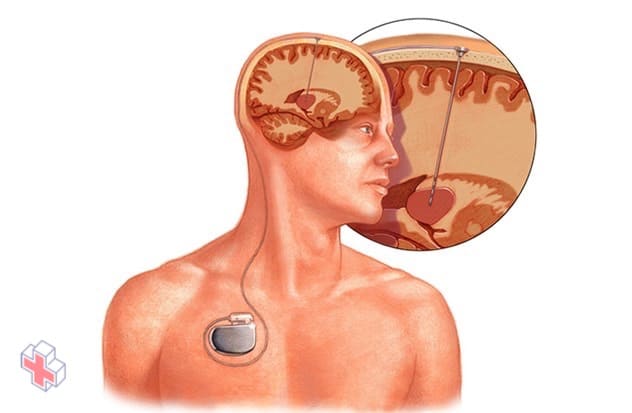
Stimulation cérébrale profonde
La stimulation cérébrale profonde consiste à implanter une électrode au plus profond de votre cerveau. La quantité de stimulation délivrée par l’électrode est contrôlée par un dispositif semblable à un stimulateur cardiaque placé sous la peau de votre poitrine. Un fil qui passe sous votre peau relie le dispositif à l’électrode.
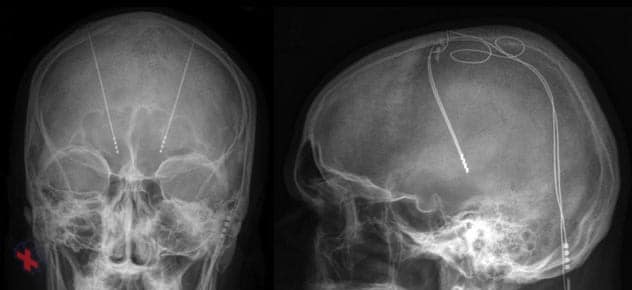
Stimulation cérébrale profonde
Une imagerie par résonance magnétique (IRM) de la stimulation cérébrale profonde montre l’emplacement des électrodes placées dans le cerveau.
Outre les médicaments et la chirurgie, ces thérapies potentielles offrent une alternative pour traiter l’épilepsie :
- La stimulation du nerf vague. Dans la stimulation du nerf vague, les médecins implantent un dispositif appelé stimulateur du nerf vague sous la peau de votre poitrine, comme un stimulateur cardiaque. Les fils du stimulateur sont reliés au nerf vague dans votre cou.
L’appareil alimenté par une batterie envoie des salves d’énergie électrique à travers le nerf vague et jusqu’à votre cerveau. On ne sait pas exactement comment cela inhibe les crises, mais l’appareil peut généralement réduire les crises de 20 à 40 %.
La plupart des personnes doivent encore prendre des médicaments antiépileptiques, bien que certaines personnes puissent être en mesure de diminuer leur dose de médicaments. Vous pouvez ressentir des effets secondaires de la stimulation du nerf vague, comme des douleurs à la gorge, une voix rauque, un essoufflement ou une toux.
- Régime cétogène. Certains enfants épileptiques ont pu réduire leurs crises en suivant un régime strict, riche en graisses et pauvre en glucides.
Dans ce régime, appelé régime cétogène, le corps décompose les graisses au lieu des glucides pour obtenir de l’énergie. Après quelques années, certains enfants peuvent être en mesure d’arrêter le régime cétogène – sous l’étroite surveillance de leur médecin – et rester sans crises.
Consultez un médecin si vous ou votre enfant envisagez de suivre un régime cétogène. Il est important de s’assurer que votre enfant ne souffre pas de malnutrition lorsqu’il suit ce régime.
Les effets secondaires d’un régime cétogène peuvent inclure la déshydratation, la constipation, un ralentissement de la croissance en raison de carences nutritionnelles et une accumulation d’acide urique dans le sang, qui peut provoquer des calculs rénaux. Ces effets secondaires sont peu fréquents si le régime est correctement et médicalement supervisé.
Suivre un régime cétogène peut être un défi. Les régimes à faible indice glycémique et les régimes Atkins modifiés offrent des alternatives moins restrictives qui peuvent encore apporter un certain bénéfice pour le contrôle des crises.
- Stimulation cérébrale profonde. Dans la stimulation cérébrale profonde, les chirurgiens implantent des électrodes dans une partie spécifique de votre cerveau, généralement votre thalamus. Les électrodes sont reliées à un générateur implanté dans votre poitrine ou votre crâne qui envoie des impulsions électriques à votre cerveau et peut réduire vos crises.
Traitements potentiels futurs
Les chercheurs étudient de nombreux nouveaux traitements potentiels de l’épilepsie, notamment :
- La neurostimulation réactive. Des dispositifs implantables, semblables à des stimulateurs cardiaques, qui aident à prévenir les crises sont à l’étude. Ces dispositifs de stimulation réactive ou en boucle fermée analysent les schémas d’activité cérébrale pour détecter les crises avant qu’elles ne se produisent et délivrent une charge électrique ou un médicament pour arrêter la crise.
- Stimulation continue de la zone de déclenchement des crises (stimulation sous-seuil). La stimulation sous-seuil – stimulation continue d’une zone de votre cerveau à un niveau inférieur à celui qui est physiquement perceptible – semble améliorer l’issue des crises et la qualité de vie de certaines personnes atteintes de crises. Cette approche thérapeutique peut fonctionner chez les personnes dont les crises se déclenchent dans une zone du cerveau qui ne peut être enlevée car cela affecterait la parole et les fonctions motrices (zone éloquente). Elle peut également être utile aux personnes dont les caractéristiques des crises font que les chances de réussite d’un traitement par neurostimulation réactive sont faibles.
- Chirurgie mini-invasive. Les nouvelles techniques chirurgicales mini-invasives, telles que l’ablation au laser guidée par IRM, semblent prometteuses pour réduire les crises avec moins de risques que la chirurgie traditionnelle à cerveau ouvert pour l’épilepsie.
- Ablation laser stéréotaxique ou radiochirurgie stéréotaxique. Pour certains types d’épilepsie, l’ablation au laser stéréotaxique ou la radiochirurgie stéréotaxique peuvent fournir un traitement efficace lorsqu’une procédure ouverte est trop risquée. Dans ces procédures, les médecins dirigent des radiations vers la zone spécifique du cerveau à l’origine des crises pour détruire ce tissu dans le but de mieux contrôler les crises.
- Dispositif de stimulation nerveuse externe. Semblable à la stimulation du nerf vague, ce dispositif stimulerait des nerfs spécifiques pour réduire la fréquence des crises. Mais contrairement à la stimulation du nerf vague, ce dispositif serait porté en externe, de sorte qu’aucune intervention chirurgicale pour implanter le dispositif n’est nécessaire.
Le mode de vie et les remèdes maison
Comprendre votre maladie peut vous aider à mieux la contrôler :
- Prenez vos médicaments correctement. Ne modifiez pas votre dosage avant d’en parler à votre médecin. Si vous pensez que votre médicament doit être modifié, discutez-en avec votre médecin.
- Dormez suffisamment. Le manque de sommeil peut déclencher des crises d’épilepsie. Veillez à vous reposer suffisamment chaque nuit.
- Portez un bracelet d’alerte médicale. Cela aidera le personnel d’urgence à savoir comment vous traiter correctement.
- Faites de l’exercice. Faire de l’exercice peut vous aider à rester en bonne santé physique et à réduire la dépression. Veillez à boire suffisamment d’eau et à vous reposer si vous êtes fatigué pendant l’exercice.
En outre, faites des choix de vie sains, comme gérer le stress, limiter les boissons alcoolisées et éviter les cigarettes.
Adaptation et soutien
Les crises incontrôlées et leurs effets sur votre vie peuvent parfois vous sembler accablants ou conduire à la dépression. Il est important de ne pas laisser l’épilepsie vous freiner. Vous pouvez toujours mener une vie active et bien remplie. Pour vous aider à faire face :
- Informez-vous et informez vos amis et votre famille sur l’épilepsie afin qu’ils comprennent cette maladie.
- Essayez d’ignorer les réactions négatives des gens. Il est utile de se renseigner sur l’épilepsie afin de connaître les faits par opposition aux idées fausses sur la maladie. Et essayez de garder votre sens de l’humour.
- Vivez de manière aussi indépendante que possible. Continuez à travailler, si possible. Si vous ne pouvez pas conduire à cause de vos crises, étudiez les possibilités de transport public près de chez vous. Si vous n’êtes pas autorisé à conduire, vous pourriez envisager de déménager dans une ville disposant de bonnes options de transport public.
- Trouvez un médecin que vous aimez et avec lequel vous vous sentez à l’aise.
- Essayez de ne pas vous inquiéter constamment de faire une crise.
- Trouvez un groupe de soutien pour l’épilepsie afin de rencontrer des personnes qui comprennent ce que vous vivez.
Si vos crises sont si graves que vous ne pouvez pas travailler en dehors de votre domicile, il existe toujours des moyens de vous sentir productif et connecté aux gens. Vous pouvez envisager de travailler à domicile.
Informez les personnes avec lesquelles vous travaillez et vivez de la manière correcte de gérer une crise au cas où elles seraient avec vous lorsque vous en aurez une. Vous pouvez leur faire des suggestions, par exemple :
- Faites rouler délicatement la personne sur le côté.
- Placez quelque chose de doux sous sa tête.
- Desserrez les colliers serrés.
- N’essayez pas de mettre vos doigts ou quoi que ce soit d’autre dans la bouche de la personne. Personne n’a jamais « avalé » sa langue pendant une crise – c’est physiquement impossible.
- N’essayez pas de retenir une personne en train de faire une crise.
- Si la personne se déplace, éloignez les objets dangereux.
- Restez avec la personne jusqu’à l’arrivée du personnel médical.
- Observez attentivement la personne afin de pouvoir fournir des détails sur ce qui s’est passé.
- Chronométrez les crises.
- Restez calme pendant les crises.
Préparer votre rendez-vous
Vous commencerez probablement par consulter votre médecin de famille ou un médecin généraliste. Cependant, dans certains cas, lorsque vous appelez pour fixer un rendez-vous, il se peut que l’on vous oriente immédiatement vers un spécialiste, comme un médecin formé aux affections du cerveau et du système nerveux (neurologue) ou un neurologue formé à l’épilepsie (épileptologue).
Comme les rendez-vous peuvent être brefs et qu’il y a souvent beaucoup de choses à discuter, il est bon d’être bien préparé pour votre rendez-vous. Voici quelques informations pour vous aider à vous préparer à votre rendez-vous et à savoir ce que vous pouvez attendre de votre médecin.
Ce que vous pouvez faire
- Tenez un calendrier détaillé des crises. Chaque fois qu’une crise se produit, notez l’heure, le type de crise et sa durée. Notez également toute circonstance, comme l’absence de médicaments, le manque de sommeil, l’augmentation du stress, les menstruations ou tout autre événement susceptible de déclencher une crise.
Demandez l’avis des personnes susceptibles d’observer vos crises, notamment la famille, les amis et les collègues de travail, afin de noter les informations que vous pourriez ignorer.
- Soyez conscient de toute restriction préalable au rendez-vous. Au moment où vous prenez le rendez-vous, demandez s’il y a quelque chose que vous devez faire à l’avance, comme restreindre votre régime alimentaire.
- Notez lesprincipales informations personnelles, y compris tout stress important ou changement de vie récent.
- Faites une liste de tous les médicaments, vitamines ou compléments que vous prenez.
- Emmenez un membre de votre famille ou un ami. Il peut parfois être difficile de se souvenir de toutes les informations qui vous ont été fournies lors d’un rendez-vous. Une personne qui vous accompagne peut se souvenir de quelque chose que vous avez manqué ou oublié.
De plus, comme vous n’êtes peut-être pas conscient de tout ce qui se passe lors d’une crise, votre médecin peut vouloir poser des questions à quelqu’un qui en a été témoin.
- Notez les questions à poser à votre médecin. Préparer une liste de questions vous aidera à tirer le meilleur parti du temps passé avec votre médecin.
Pour l’épilepsie, voici quelques questions de base à poser à votre médecin :
- Quelle est la cause probable de mes crises ?
- De quels types de tests ai-je besoin ?
- Mon épilepsie est-elle probablement temporaire ou chronique ?
- Quelle approche thérapeutique recommandez-vous ?
- Quelles sont les alternatives à l’approche principale que vous suggérez ?
- Comment puis-je m’assurer de ne pas me blesser si je fais une autre crise ?
- J’ai ces autres problèmes de santé. Comment puis-je les gérer ensemble au mieux ?
- Y a-t-il des restrictions que je dois respecter ?
- Devrais-je consulter un spécialiste ? Combien cela coûtera-t-il, et mon assurance le couvrira-t-elle ?
- Existe-t-il une alternative générique au médicament que vous prescrivez ?
- Y a-t-il des brochures ou d’autres documents imprimés que je peux emporter chez moi ? Quels sites Web recommandez-vous ?
En plus des questions que vous avez préparées pour votre médecin, n’hésitez pas à poser des questions pendant votre rendez-vous à chaque fois que vous ne comprenez pas quelque chose.
Ce que vous pouvez attendre de votre médecin
Votre médecin est susceptible de vous poser un certain nombre de questions :
- Quand avez-vous commencé à avoir des crises ?
- Vos crises semblent-elles être déclenchées par certains événements ou conditions ?
- Avez-vous des sensations similaires juste avant le début d’une crise ?
- Vos crises sont-elles fréquentes ou occasionnelles ?
- Quels sont les symptômes que vous ressentez lorsque vous faites une crise ?
- Qu’est-ce qui, le cas échéant, semble améliorer vos crises ?
- Qu’est-ce qui semble aggraver vos crises, le cas échéant ?
Ce que vous pouvez faire en attendant
Certaines conditions et activités peuvent déclencher des crises, il peut donc être utile de :
- Évitez la consommation excessive d’alcool
- Évitez la consommation de nicotine
- Dormez suffisamment
- Réduire le stress
Il est également important de commencer à tenir un journal de vos crises avant de consulter votre médecin.

 Gliome
Gliome »
»
Laisser un commentaire