Vue d’ensemble
Les problèmes de rythme cardiaque (arythmie cardiaque) se produisent lorsque les impulsions électriques qui coordonnent les battements de votre cœur ne fonctionnent pas correctement, ce qui fait que votre cœur bat trop vite, trop lentement ou irrégulièrement.
Les arythmies cardiaques peuvent être ressenties comme un battement ou un emballement du cœur et peuvent être inoffensives. Cependant, certaines arythmies cardiaques peuvent provoquer des signes et des symptômes gênants, parfois même mortels.
Le traitement de l’arythmie cardiaque peut souvent contrôler ou éliminer les battements de cœur rapides, lents ou irréguliers. De plus, comme les arythmies cardiaques gênantes sont souvent aggravées – ou même causées – par un cœur faible ou endommagé, vous pouvez peut-être réduire votre risque d’arythmie en adoptant un mode de vie sain pour le cœur.
Qu’est-ce qu’un rythme cardiaque normal ?
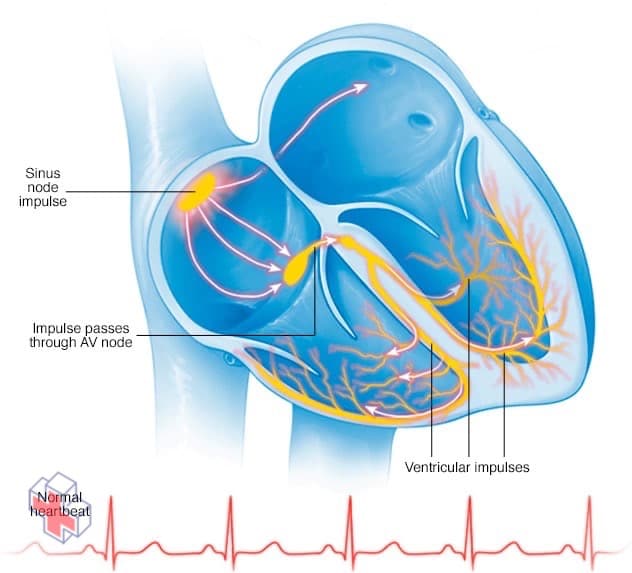
Un rythme cardiaque normal
Dans un rythme cardiaque normal, un minuscule groupe de cellules au niveau du nœud sinusal envoie un signal électrique. Le signal traverse ensuite les oreillettes jusqu’au nœud auriculo-ventriculaire (AV), puis passe dans les ventricules, provoquant leur contraction et l’expulsion du sang.
Votre cœur est composé de quatre chambres – deux chambres supérieures (oreillettes) et deux chambres inférieures (ventricules). Le rythme de votre cœur est normalement contrôlé par un stimulateur cardiaque naturel (nœud sinusal) situé dans l’oreillette droite. Le nœud sinusal produit des impulsions électriques qui déclenchent normalement chaque battement de cœur. Ces impulsions provoquent la contraction des muscles de l’oreillette et le pompage du sang dans les ventricules.
Les impulsions électriques arrivent ensuite à un groupe de cellules appelé le nœud auriculo-ventriculaire (AV). Le nœud AV ralentit le signal électrique avant de l’envoyer aux ventricules. Ce léger retard permet aux ventricules de se remplir de sang. Lorsque les impulsions électriques atteignent les muscles des ventricules, ceux-ci se contractent, ce qui a pour effet de pomper le sang soit vers les poumons, soit vers le reste du corps.
Dans un cœur sain, ce processus se déroule généralement sans problème, ce qui se traduit par une fréquence cardiaque normale au repos de 60 à 100 battements par minute.
Types d’arythmies
Les médecins classent les arythmies non seulement en fonction de leur origine (oreillettes ou ventricules) mais aussi en fonction de la vitesse du rythme cardiaque qu’elles provoquent :
- Tachycardie. Il s’agit d’un rythme cardiaque rapide – une fréquence cardiaque au repos supérieure à 100 battements par minute.
- Bradycardie. Il s’agit d’un rythme cardiaque lent – un rythme cardiaque au repos inférieur à 60 battements par minute.
Toutes les tachycardies ou bradycardies ne signifient pas que vous avez une maladie cardiaque. Par exemple, pendant l’exercice, il est normal de développer un rythme cardiaque rapide car le cœur s’accélère pour fournir à vos tissus un sang plus riche en oxygène. Pendant le sommeil ou les périodes de relaxation profonde, il n’est pas inhabituel que le rythme cardiaque soit plus lent.
Tachycardies dans les oreillettes
Les tachycardies qui prennent naissance dans les oreillettes incluent :
- Fibrillation auriculaire. La fibrillation auriculaire est un rythme cardiaque rapide causé par des impulsions électriques chaotiques dans les oreillettes. Ces signaux entraînent des contractions rapides, non coordonnées et faibles des oreillettes.
Les signaux électriques chaotiques bombardent le nœud AV, ce qui entraîne généralement un rythme irrégulier et rapide des ventricules. La fibrillation auriculaire peut être temporaire, mais certains épisodes ne cesseront pas à moins d’être traités.
La fibrillation auriculaire est associée à de graves complications telles que l’accident vasculaire cérébral.
- Flutter auriculaire. Le flutter auriculaire est similaire à la fibrillation auriculaire. Les battements de cœur dans le flutter auriculaire sont des impulsions électriques plus organisées et plus rythmées que dans la fibrillation auriculaire. Le flutter auriculaire peut également entraîner des complications graves, comme un accident vasculaire cérébral.
- Tachycardie supraventriculaire. La tachycardie supraventriculaire est un terme général qui inclut de nombreuses formes d’arythmie prenant naissance au-dessus des ventricules (supraventriculaire) dans les oreillettes ou le nœud AV. Ces types d’arythmie semblent provoquer des épisodes soudains de palpitations qui commencent et se terminent brusquement.
- Le syndrome de Wolff-Parkinson-White. Dans le syndrome de Wolff-Parkinson-White, un type de tachycardie supraventriculaire, il existe une voie électrique supplémentaire entre les oreillettes et les ventricules, qui est présente à la naissance. Cependant, il se peut que vous ne ressentiez pas de symptômes avant d’être adulte. Cette voie peut permettre aux signaux électriques de passer entre les oreillettes et les ventricules sans passer par le nœud AV, ce qui entraîne des courts-circuits et des battements cardiaques rapides.
Tachycardies dans les ventricules
Les tachycardies survenant dans les ventricules incluent :
- Tachycardie ventriculaire. La tachycardie ventriculaire est un rythme cardiaque rapide et régulier qui trouve son origine dans des signaux électriques anormaux dans les ventricules. La fréquence cardiaque rapide ne permet pas aux ventricules de se remplir et de se contracter efficacement pour pomper suffisamment de sang dans le corps. La tachycardie ventriculaire peut ne pas causer de problèmes graves si votre cœur est par ailleurs en bonne santé, mais elle peut constituer une urgence médicale qui nécessite un traitement médical rapide si vous avez une maladie cardiaque ou un cœur faible.
- Fibrillation ventriculaire. La fibrillation ventriculaire se produit lorsque des impulsions électriques rapides et chaotiques provoquent un frémissement inefficace des ventricules au lieu de pomper le sang nécessaire au corps. Ce problème grave est fatal si le cœur n’est pas rétabli à un rythme normal en quelques minutes.
La plupart des personnes qui souffrent de fibrillation ventriculaire ont une maladie cardiaque sous-jacente ou ont subi un traumatisme grave.
- Syndrome du QT long. Le syndrome du QT long est un trouble cardiaque qui entraîne un risque accru de battements cardiaques rapides et chaotiques. Ces battements cardiaques rapides, causés par des modifications du système électrique de votre cœur, peuvent entraîner des évanouissements et mettre votre vie en danger. Dans certains cas, le rythme de votre cœur peut être si erratique qu’il peut provoquer une mort subite.
Vous pouvez naître avec une mutation génétique qui vous expose au risque de syndrome du QT long. En outre, plusieurs médicaments peuvent provoquer le syndrome du QT long. Certaines conditions médicales, comme les malformations cardiaques congénitales, peuvent également causer le syndrome du QT long.
Bradycardie – Un rythme cardiaque lent
Bien qu’une fréquence cardiaque inférieure à 60 battements par minute au repos soit considérée comme une bradycardie, une faible fréquence cardiaque au repos ne signale pas toujours un problème. Si vous êtes en bonne forme physique, vous pouvez avoir un cœur efficace capable de pomper une quantité adéquate de sang avec moins de 60 battements par minute au repos.
En outre, certains médicaments utilisés pour traiter d’autres affections, comme l’hypertension artérielle, peuvent faire baisser votre fréquence cardiaque. Cependant, si votre rythme cardiaque est lent et que votre cœur ne pompe pas suffisamment de sang, vous pouvez souffrir de l’une des nombreuses bradycardies suivantes :
- Syndrome du sinus malade. Si votre nœud sinusal, qui est responsable du réglage du rythme de votre cœur, n’envoie pas correctement des impulsions, votre rythme cardiaque peut alterner entre un rythme trop lent (bradycardie) et un rythme trop rapide (tachycardie). Le syndrome du sinus malade peut également être causé par des cicatrices près du nœud sinusal qui ralentissent, perturbent ou bloquent le trajet des impulsions. Le syndrome du sinus malade est plus fréquent chez les personnes âgées.
- Bloc de conduction. Un blocage des voies électriques de votre cœur peut se produire dans ou près du nœud AV, qui se trouve sur la voie entre vos oreillettes et vos ventricules. Un bloc peut également se produire le long d’autres voies vers chaque ventricule.
Selon l’emplacement et le type de bloc, les impulsions entre les moitiés supérieure et inférieure de votre cœur peuvent être ralenties ou bloquées. Si le signal est complètement bloqué, certaines cellules du nœud AV ou des ventricules peuvent produire un rythme cardiaque régulier, bien que généralement plus lent.
Certains blocages peuvent ne provoquer aucun signe ou symptôme, et d’autres peuvent provoquer des battements sautés ou une bradycardie.
Battements cardiaques prématurés
Bien qu’il ressemble souvent à un battement de cœur sauté, un battement de cœur prématuré est en fait un battement supplémentaire. Même si vous pouvez ressentir un battement prématuré occasionnel, cela signifie rarement que vous avez un problème plus grave. Pourtant, un battement prématuré peut déclencher une arythmie plus durable, en particulier chez les personnes atteintes d’une maladie cardiaque. Des battements prématurés fréquents qui durent plusieurs années peuvent entraîner une faiblesse cardiaque.
Les battements cardiaques prématurés peuvent survenir lorsque vous êtes au repos ou peuvent parfois être provoqués par le stress, un exercice physique intense ou des stimulants, comme la caféine ou la nicotine.
Symptômes
Les arythmies peuvent ne provoquer aucun signe ou symptôme. En fait, votre médecin peut découvrir que vous souffrez d’une arythmie avant vous, lors d’un examen de routine. Cependant, des signes et symptômes perceptibles ne signifient pas nécessairement que vous avez un problème grave.
Les symptômes perceptibles de l’arythmie peuvent inclure :
- Un battement dans votre poitrine
- Un rythme cardiaque rapide (tachycardie)
- Un rythme cardiaque lent (bradycardie)
- Des douleurs thoraciques
- Un essoufflement
D’autres symptômes peuvent inclure :
- Anxiété
- Fatigue
- Étourdissements ou vertiges
- Transpiration
- Évanouissement (syncope) ou quasi-évanouissement
Quand consulter un médecin
Les arythmies peuvent provoquer des battements cardiaques prématurés, ou vous pouvez avoir l’impression que votre cœur s’emballe ou bat trop lentement. D’autres signes et symptômes peuvent être liés au fait que votre cœur ne pompe pas efficacement en raison du rythme cardiaque rapide ou lent. Il s’agit notamment de l’essoufflement, de la faiblesse, des vertiges, de l’étourdissement, de l’évanouissement ou du quasi-évanouissement, et de la douleur ou de la gêne thoracique.
Consultez d’urgence un médecin si vous ressentez soudainement ou fréquemment l’un de ces signes et symptômes à un moment où vous ne vous attendez pas à les ressentir.
La fibrillation ventriculaire est un type d’arythmie qui peut être mortel. Elle se produit lorsque le cœur bat avec des impulsions électriques rapides et erratiques. Les chambres inférieures de votre cœur (ventricules) frémissent alors inutilement au lieu de pomper le sang. Sans un battement de cœur efficace, la pression sanguine s’effondre, coupant l’approvisionnement en sang de vos organes vitaux.
Une personne souffrant de fibrillation ventriculaire s’effondrera en quelques secondes et ne pourra bientôt plus respirer ni avoir de pouls. Si cela se produit, suivez les étapes suivantes :
- Appelez le 112 ou le numéro d’urgence de votre région.
- S’il n’y a personne à proximité formé à la réanimation cardio-pulmonaire (RCP), effectuez une RCP manuelle. Cela signifie des compressions thoraciques ininterrompues à un rythme de 100 à 120 par minute jusqu’à l’arrivée des ambulanciers. Pour effectuer les compressions thoraciques, poussez fort et rapidement au centre de la poitrine. Vous n’avez pas besoin de faire de respiration de secours.
- Si vous ou quelqu’un à proximité connaît la RCP, commencez à la pratiquer si elle est nécessaire. La RCP peut aider à maintenir le flux sanguin vers les organes jusqu’à ce qu’un choc électrique (défibrillation) puisse être administré.
- Vérifiez si un défibrillateur externe automatisé (DEA) est disponible à proximité. Ces défibrillateurs portables, qui peuvent délivrer un choc électrique susceptible de relancer les battements cardiaques, sont disponibles dans un nombre croissant d’endroits, comme dans les avions, les voitures de police et les centres commerciaux. Ils peuvent même être achetés pour votre domicile.
Aucune formation n’est requise. Le DEA vous dira quoi faire. Il est programmé pour ne délivrer un choc que lorsque cela est approprié
Causes
Certaines conditions peuvent conduire à une arythmie ou la provoquer, notamment :
- Une crise cardiaque qui se produit en ce moment même
- Une cicatrisation du tissu cardiaque due à une crise cardiaque antérieure
- Modifications de la structure de votre cœur, par exemple à cause d’une cardiomyopathie
- Des artères obstruées dans votre cœur (maladie coronarienne)
- Une pression artérielle élevée
- Glande thyroïde hyperactive (hyperthyroïdie)
- Glande thyroïde sous-active (hypothyroïdie)
- Diabète
- Apnée du sommeil
- Infection au COVID-19
D’autres choses peuvent causer une arythmie, notamment :
- Fumer
- Consommation excessive d’alcool ou de caféine
- Abus de drogues
- Stress ou anxiété
- Certains médicaments et suppléments, y compris les médicaments en vente libre contre le rhume et les allergies et les suppléments nutritionnels
- Génétique
Les facteurs de risque
Certaines conditions peuvent augmenter votre risque de développer une arythmie. Il s’agit notamment de :
- Maladie coronarienne, autres problèmes cardiaques et chirurgie cardiaque antérieure. Des artères cardiaques rétrécies, une crise cardiaque, des valves cardiaques anormales, une chirurgie cardiaque antérieure, une insuffisance cardiaque, une cardiomyopathie et d’autres lésions cardiaques sont des facteurs de risque pour presque tous les types d’arythmie.
- L’hypertension artérielle. Cela augmente votre risque de développer une maladie coronarienne. Elle peut également entraîner la rigidité et l’épaississement des parois de votre ventricule gauche, ce qui peut modifier la façon dont les impulsions électriques circulent dans votre cœur.
- Cardiopathie congénitale. Le fait d’être né avec une anomalie cardiaque peut affecter le rythme de votre cœur.
- Problèmes de thyroïde. Le fait d’avoir une glande thyroïde hyperactive ou sous-active peut augmenter votre risque d’arythmie.
- Le diabète. Votre risque de développer une maladie coronarienne et une hypertension artérielle augmente considérablement en cas de diabète non contrôlé.
- Apnée obstructive du sommeil. Ce trouble, dans lequel votre respiration est interrompue pendant le sommeil, peut augmenter votre risque de bradycardie, de fibrillation auriculaire et d’autres arythmies.
- Déséquilibre électrolytique. Les substances présentes dans votre sang appelées électrolytes – comme le potassium, le sodium, le calcium et le magnésium – aident à déclencher et à conduire les impulsions électriques dans votre cœur. Des niveaux d’électrolytes trop élevés ou trop bas peuvent affecter les impulsions électriques de votre cœur et contribuer au développement de l’arythmie.
D’autres facteurs qui peuvent vous exposer à un risque plus élevé de développer une arythmie sont les suivants :
- Médicaments et suppléments. Certains médicaments en vente libre contre la toux et le rhume et certains médicaments sur ordonnance peuvent contribuer au développement de l’arythmie.
- La consommation excessive d’alcool. Une consommation excessive d’alcool peut affecter les impulsions électriques de votre cœur et augmenter les risques de développer une fibrillation auriculaire.
- La consommation de caféine, de nicotine ou de drogues illégales. La caféine, la nicotine et d’autres stimulants peuvent faire battre votre cœur plus vite et contribuer au développement d’arythmies plus graves. Les drogues illégales, comme les amphétamines et la cocaïne, peuvent affecter profondément le cœur et entraîner de nombreux types d’arythmies ou une mort subite due à une fibrillation ventriculaire.
Complications
Certaines arythmies peuvent augmenter votre risque de développer des conditions telles que :
- Accident vasculaire cérébral. Les arythmies cardiaques sont associées à un risque accru de caillots sanguins. Si un caillot se détache, il peut se déplacer de votre cœur vers votre cerveau. Là, il peut bloquer la circulation sanguine, provoquant un accident vasculaire cérébral. Si vous souffrez d’une arythmie cardiaque, votre risque d’accident vasculaire cérébral est accru si vous avez une maladie cardiaque existante ou si vous avez 65 ans ou plus.
Certains médicaments, comme les anticoagulants, peuvent réduire considérablement votre risque d’AVC ou de dommages à d’autres organes causés par des caillots sanguins. Votre médecin déterminera si un anticoagulant est approprié pour vous, en fonction de votre type d’arythmie et de votre risque de caillots sanguins.
- Insuffisance cardiaque. Une insuffisance cardiaque peut survenir si votre cœur pompe de manière inefficace pendant une période prolongée en raison d’une bradycardie ou d’une tachycardie, comme la fibrillation auriculaire. Parfois, le contrôle du rythme d’une arythmie à l’origine de l’insuffisance cardiaque peut améliorer la fonction de votre cœur.
Prévention
Pour prévenir l’arythmie cardiaque, il est important d’adopter un mode de vie sain pour le cœur afin de réduire le risque de maladie cardiaque. Un mode de vie sain pour le cœur peut inclure :
- Adopter un régime alimentaire sain pour le cœur
- Restez actif physiquement et gardez un poids santé
- Éviter de fumer
- Limiter ou éviter la caféine et l’alcool
- Réduire le stress, car le stress intense et la colère peuvent provoquer des troubles du rythme cardiaque
- Utiliser avec prudence les médicaments en vente libre, car certains médicaments contre le rhume et la toux contiennent des stimulants qui peuvent déclencher un rythme cardiaque rapide
Diagnostic
Pour diagnostiquer une arythmie cardiaque, votre médecin examinera vos symptômes et vos antécédents médicaux et procédera à un examen physique. Votre médecin peut vous interroger sur les conditions susceptibles de déclencher votre arythmie, comme une maladie cardiaque ou un problème de thyroïde, ou effectuer des tests pour les détecter. Votre médecin peut également effectuer des tests de surveillance du cœur spécifiques aux arythmies. Ceux-ci peuvent inclure :
- Électrocardiogramme (ECG). Lors d’un ECG, des capteurs (électrodes) capables de détecter l’activité électrique de votre cœur sont fixés sur votre poitrine et parfois sur vos membres. Un ECG mesure le moment et la durée de chaque phase électrique de votre battement cardiaque.
- Moniteur Holter. Cet appareil ECG portable peut être porté pendant une journée ou plus pour enregistrer l’activité de votre cœur pendant que vous vaquez à vos occupations.
- Enregistreur d’événements. Pour les arythmies sporadiques, vous gardez cet appareil ECG portable à portée de main, en l’attachant à votre corps et en appuyant sur un bouton lorsque vous avez des symptômes. Votre médecin peut ainsi vérifier votre rythme cardiaque au moment de vos symptômes.
- Échocardiogramme. Lors de ce test non invasif, un dispositif manuel (transducteur) placé sur votre poitrine utilise des ondes sonores pour produire des images de la taille, de la structure et du mouvement de votre cœur.
- Enregistreur à boucle implantable. Si vos symptômes sont très peu fréquents, un enregistreur d’événements peut être implanté sous votre peau dans la région de la poitrine pour enregistrer en permanence l’activité électrique de votre cœur et détecter les rythmes cardiaques anormaux.
Si votre médecin ne trouve pas d’arythmie lors de ces tests, il peut essayer de déclencher votre arythmie avec d’autres tests, qui peuvent inclure :
- Test d’effort. Certaines arythmies sont déclenchées ou aggravées par l’exercice. Au cours d’une épreuve d’effort, on vous demandera de faire des exercices sur un tapis roulant ou un vélo stationnaire pendant que l’on surveille votre activité cardiaque. Si les médecins vous évaluent pour déterminer si une maladie coronarienne peut être à l’origine de l’arythmie, et que vous avez des difficultés à faire de l’exercice, votre médecin peut alors utiliser un médicament pour stimuler votre cœur d’une manière similaire à l’exercice.
- Test de la table basculante. Votre médecin peut recommander ce test si vous avez déjà eu des évanouissements. Votre fréquence cardiaque et votre pression artérielle sont surveillées alors que vous êtes allongé à plat sur une table. La table est ensuite inclinée comme si vous étiez debout. Votre médecin observe comment votre cœur et le système nerveux qui le contrôle réagissent au changement d’angle.
- Test et cartographie électrophysiologiques. Au cours de cet examen, les médecins font passer des tubes fins et flexibles (cathéters) munis d’électrodes dans vos vaisseaux sanguins jusqu’à divers endroits de votre cœur. Une fois en place, les électrodes peuvent cartographier la propagation des impulsions électriques dans votre cœur.
En outre, votre cardiologue peut utiliser les électrodes pour stimuler votre cœur afin qu’il batte à des rythmes susceptibles de déclencher – ou d’arrêter – une arythmie. Cela permet à votre médecin de voir l’emplacement de l’arythmie, ce qui peut la provoquer et quels traitements peuvent aider. Votre médecin peut également utiliser ce test pour évaluer la probabilité que vous développiez une arythmie si vous présentez certaines conditions qui augmentent votre risque.
Traitement
Si vous souffrez d’une arythmie, un traitement peut être nécessaire ou non. En général, il n’est nécessaire que si l’arythmie provoque des symptômes importants ou si elle vous fait courir le risque d’une arythmie plus grave ou d’une complication de l’arythmie.
Traitement des battements cardiaques lents
Si les battements cardiaques lents (bradycardies) n’ont pas de cause pouvant être corrigée, les médecins les traitent souvent à l’aide d’un stimulateur cardiaque car il n’existe pas de médicaments pouvant accélérer le cœur de manière fiable.
Un stimulateur cardiaque est un petit appareil qui est généralement implanté près de votre clavicule. Un ou plusieurs fils à pointe d’électrode partent du stimulateur cardiaque et traversent vos vaisseaux sanguins jusqu’à l’intérieur de votre cœur. Si votre rythme cardiaque est trop lent ou s’il s’arrête, le stimulateur cardiaque envoie des impulsions électriques qui stimulent votre cœur pour qu’il batte à un rythme régulier.
Traitement des battements cardiaques rapides
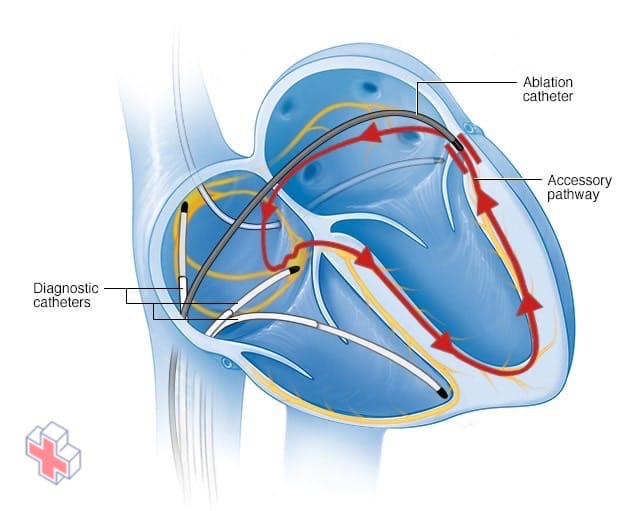
Ablation par cathéter cardiaque
Dans l’ablation par cathéter, des cathéters sont enfilés dans les vaisseaux sanguins jusqu’à l’intérieur du cœur, et des électrodes situées à l’extrémité des cathéters cartographient la propagation des impulsions électriques dans le cœur. Les électrodes à l’extrémité du cathéter transmettent de l’énergie pour détruire un petit point du tissu cardiaque et créer un bloc électrique le long de la voie qui provoque votre arythmie.
Pour les battements cardiaques rapides (tachycardies), les traitements peuvent inclure un ou plusieurs des éléments suivants :
- Manœuvres vagales. Vous pouvez être en mesure d’arrêter une arythmie qui commence au-dessus de la moitié inférieure de votre cœur (tachycardie supraventriculaire) en utilisant des manœuvres particulières, notamment en retenant votre respiration et en faisant un effort, en plongeant votre visage dans l’eau glacée ou en toussant.
Ces manœuvres affectent le système nerveux qui contrôle les battements de votre cœur (nerfs vagues), provoquant souvent un ralentissement de votre rythme cardiaque. Cependant, les manœuvres vagales ne fonctionnent pas pour tous les types d’arythmies.
- Les médicaments. Pour de nombreux types de tachycardie, on peut vous prescrire des médicaments pour contrôler votre rythme cardiaque ou rétablir un rythme cardiaque normal. Il est très important de prendre tout médicament anti-arythmique exactement comme indiqué par votre médecin afin de minimiser les complications.
Si vous souffrez de fibrillation auriculaire, votre médecin peut vous prescrire des médicaments anticoagulants pour empêcher la formation de caillots sanguins dangereux.
- Cardioversion. Si vous souffrez d’un certain type d’arythmie, comme la fibrillation auriculaire, votre médecin peut recourir à la cardioversion, qui peut être effectuée sous forme d’intervention ou à l’aide de médicaments.
Dans la procédure, un choc est délivré à votre cœur par des palettes ou des patchs sur votre poitrine. Le courant affecte les impulsions électriques de votre cœur et peut rétablir un rythme normal.
- L’ablation par cathéter. Dans cette procédure, votre médecin fait passer un ou plusieurs cathéters dans vos vaisseaux sanguins jusqu’à votre cœur. Les électrodes situées à l’extrémité des cathéters peuvent utiliser la chaleur, le froid extrême ou l’énergie de radiofréquence pour endommager (ablation) une petite partie du tissu cardiaque et créer un bloc électrique le long de la voie qui provoque votre arythmie.
Dispositifs implantables
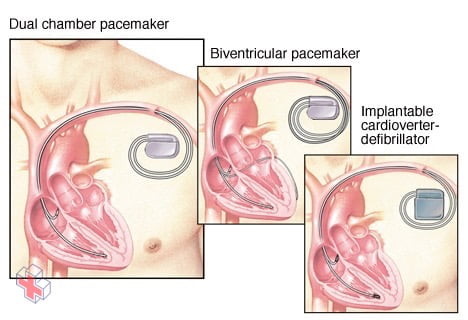
Stimulateurs cardiaques, défibrillateur
Un stimulateur cardiaque double chambre stimule l’oreillette et le ventricule. Un stimulateur biventriculaire stimule les deux ventricules. Un cardioverteur-défibrillateur implantable peut fonctionner comme le ferait un stimulateur cardiaque. En outre, s’il détecte une tachycardie ventriculaire ou une fibrillation ventriculaire, il envoie un choc pour réinitialiser le cœur à un rythme normal.
Le traitement des arythmies cardiaques peut également impliquer l’utilisation d’un dispositif implantable :
- Stimulateur cardiaque. Un stimulateur cardiaque est un dispositif implantable qui aide à contrôler les rythmes cardiaques anormaux. Un petit dispositif est placé sous la peau, près de la clavicule, lors d’une intervention chirurgicale mineure. Un fil isolé s’étend du dispositif jusqu’au cœur, où il est ancré de façon permanente.
Si un stimulateur cardiaque détecte un rythme cardiaque anormal, il émet des impulsions électriques qui stimulent votre cœur pour qu’il batte à un rythme normal.
- Cardioverteur-défibrillateur implantable (ICD). Votre médecin peut vous recommander ce dispositif si vous présentez un risque élevé de développer un rythme cardiaque dangereusement rapide ou irrégulier dans la moitié inférieure de votre cœur (tachycardie ventriculaire ou fibrillation ventriculaire). Si vous avez eu un arrêt cardiaque soudain ou si vous souffrez de certaines pathologies cardiaques qui augmentent le risque d’arrêt cardiaque soudain, votre médecin peut également vous recommander un DAI.
Un DAI est une unité alimentée par une batterie qui est implantée sous la peau, près de la clavicule – comme un stimulateur cardiaque. Un ou plusieurs fils électrodes du DAI passent dans les veines jusqu’au cœur. Le DAI surveille en permanence votre rythme cardiaque.
S’il détecte un rythme cardiaque anormal, il envoie des chocs de faible ou de forte énergie pour ramener le cœur à un rythme normal. Un DAI n’empêche pas un rythme cardiaque anormal de se produire, mais il le traite s’il se produit.
Chirurgie ou autres procédures
Dans certains cas, la chirurgie peut être le traitement recommandé pour les arythmies cardiaques :
- Procédure en labyrinthe. Dans l’intervention en labyrinthe, un chirurgien effectue une série d’incisions chirurgicales dans le tissu cardiaque dans la moitié supérieure de votre cœur (oreillettes) pour créer un motif ou un labyrinthe de tissu cicatriciel. Comme le tissu cicatriciel ne conduit pas l’électricité, il interfère avec les impulsions électriques parasites qui provoquent certains types d’arythmie.
La procédure est efficace, mais comme elle nécessite une intervention chirurgicale, elle est généralement réservée aux personnes qui ne répondent pas aux autres traitements ou à celles qui doivent subir une chirurgie cardiaque pour d’autres raisons.
- Pontage coronarien. Si vous souffrez d’une grave maladie des artères coronaires en plus d’arythmies, votre médecin peut effectuer un pontage coronarien. Cette intervention peut améliorer le flux sanguin vers votre cœur.
Mode de vie et remèdes maison
Votre médecin peut vous suggérer, en plus des autres traitements, de modifier votre mode de vie afin de garder votre cœur aussi sain que possible.
Ces changements de mode de vie peuvent inclure :
- Mangez des aliments sains pour le cœur. Adoptez une alimentation saine, pauvre en sel et en graisses solides et riche en fruits, légumes et céréales complètes.
- Faites régulièrement de l’exercice. Essayez de faire de l’exercice pendant au moins 30 minutes la plupart des jours.
- Arrêtez de fumer. Si vous fumez et que vous ne parvenez pas à arrêter par vous-même, parlez à votre médecin des stratégies ou des programmes qui vous aideront à vous défaire de l’habitude de fumer.
- Maintenez un poids sain. L’excès de poids augmente le risque de développer une maladie cardiaque.
- Maintenez votre pression artérielle et votre taux de cholestérol sous contrôle. Modifiez votre mode de vie et prenez les médicaments prescrits pour corriger une pression artérielle ou un taux de cholestérol élevés.
- Buvez de l’alcool avec modération. Si vous choisissez de boire de l’alcool, faites-le avec modération. Pour les adultes en bonne santé, cela signifie jusqu’à un verre par jour pour les femmes de tout âge et les hommes de plus de 65 ans, et jusqu’à deux verres par jour pour les hommes de 65 ans et moins.
- Maintenez des soins de suivi. Prenez vos médicaments tels que prescrits et ayez des rendez-vous de suivi réguliers avec votre médecin. Informez votre médecin si vos symptômes s’aggravent.
Médecine alternative
Des recherches sont en cours concernant l’efficacité de plusieurs formes de thérapies médicales complémentaires et alternatives pour l’arythmie.
Certains types de thérapies complémentaires et alternatives peuvent être utiles pour réduire le stress, comme :
- Yoga
- Méditation
- Techniques de relaxation
Certaines études ont montré que l’acupuncture peut aider à réduire les rythmes cardiaques irréguliers dans certaines arythmies, mais des recherches supplémentaires sont nécessaires.
Le rôle des acides gras oméga-3, un nutriment que l’on trouve principalement dans le poisson, dans la prévention et le traitement des arythmies n’est pas encore clair. Mais il semble que cette substance puisse être utile dans la prévention et le traitement de certaines arythmies.
Préparation de votre rendez-vous
Si vous pensez avoir une arythmie cardiaque, prenez rendez-vous avec votre médecin de famille. Si l’arythmie cardiaque est détectée tôt, votre traitement peut être plus facile et plus efficace. À terme, cependant, vous serez peut-être orienté vers un médecin spécialisé dans les maladies cardiaques (cardiologue).
Si votre arythmie cardiaque persiste pendant plus de quelques minutes ou est accompagnée d’un évanouissement, d’un essoufflement ou d’une douleur thoracique, appelez le 112 ou le numéro d’urgence local ou demandez à quelqu’un de vous conduire aux urgences les plus proches.
Parce que les rendez-vous peuvent être brefs, et parce qu’il y a souvent beaucoup de choses à discuter, c’est une bonne idée d’être préparé pour votre rendez-vous. Voici quelques informations pour vous aider à vous préparer à votre rendez-vous, et à savoir ce que vous pouvez attendre de votre médecin.
Ce que vous pouvez faire
- Soyez conscient de toute restriction préalable au rendez-vous. Au moment de prendre le rendez-vous, assurez-vous de demander s’il y a quelque chose que vous devez faire à l’avance, comme restreindre votre régime alimentaire. Vous devrez peut-être le faire si votre médecin vous prescrit des analyses de sang.
- Noteztous les symptômes que vous ressentez, y compris ceux qui peuvent sembler sans rapport avec l’arythmie cardiaque.
- Notezles principales informations personnelles, y compris les antécédents familiaux de maladie cardiaque, d’accident vasculaire cérébral, d’hypertension artérielle ou de diabète, ainsi que tout stress important ou changement de vie récent.
- Faites une liste de tous les médicaments, y compris les vitamines ou les suppléments que vous prenez.
- Emmenez un membre de votre famille ou un ami, si possible. Il est parfois difficile de se souvenir de toutes les informations qui vous ont été fournies lors d’un rendez-vous. Une personne qui vous accompagne peut se souvenir de quelque chose que vous avez manqué ou oublié.
- Notez lesquestions à poser à votre médecin.
Le temps que vous passerez avec votre médecin est limité. Préparer une liste de questions vous aidera à tirer le meilleur parti du temps que vous passerez ensemble. Dressez une liste de vos questions, de la plus importante à la moins importante, au cas où le temps viendrait à manquer. Pour les arythmies cardiaques, voici quelques questions de base à poser à votre médecin :
- Quelle est la cause la plus probable de mes symptômes ?
- Y a-t-il d’autres causes possibles à mes symptômes ?
- De quels types de tests aurai-je besoin ? Dois-je faire quelque chose pour me préparer à ces tests ?
- Quel est le traitement le plus approprié ?
- Y a-t-il des aliments ou des boissons que vous me recommandez d’éviter ? Me conseillez-vous d’ajouter quelque chose à mon régime alimentaire ?
- Quel est le niveau d’activité physique approprié ?
- À quelle fréquence dois-je subir un dépistage des maladies cardiaques ou d’autres complications d’une arythmie ?
- J’ai d’autres problèmes de santé. Comment puis-je gérer au mieux ces conditions ensemble ?
- Existe-t-il une alternative générique au médicament que vous prescrivez ?
- Existe-t-il des brochures ou d’autres documents imprimés que je peux emporter chez moi ? Quels sites Web recommandez-vous de visiter ?
Ce que vous pouvez attendre de votre médecin
Votre médecin est susceptible de vous poser un certain nombre de questions. Le fait d’être prêt à y répondre peut vous réserver du temps pour passer en revue les points sur lesquels vous souhaitez vous attarder. Votre médecin peut vous demander :
- Quand avez-vous commencé à ressentir des symptômes ?
- Vos symptômes sont-ils continus ou vont-ils par intermittence ?
- Quelle est la gravité de vos symptômes ?
- Est-ce que quelque chose semble améliorer vos symptômes ?
- Qu’est-ce qui semble aggraver vos symptômes, le cas échéant ?
- Y a-t-il des antécédents familiaux d’arythmie ?

 Réparation de la valve aortique et remplacement de la valve aortique
Réparation de la valve aortique et remplacement de la valve aortique
Laisser un commentaire