Vue d’ensemble
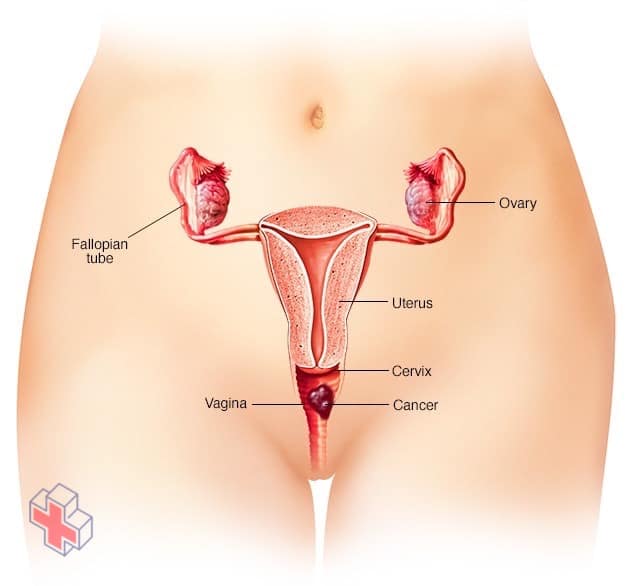
Le cancer du vagin
Le cancer du vagin est un cancer qui se produit dans le vagin – le tube musculaire qui relie l’utérus aux organes génitaux externes.
Le cancer du vagin est un cancer rare qui survient dans le vagin – le tube musculaire qui relie l’utérus aux organes génitaux externes. Le cancer du vagin se manifeste le plus souvent dans les cellules qui tapissent la surface de votre vagin, que l’on appelle parfois le canal de naissance.
Bien que plusieurs types de cancer puissent se propager à votre vagin à partir d’autres endroits de votre corps, le cancer qui commence dans votre vagin (cancer primaire du vagin) est rare.
Un diagnostic de cancer du vagin à un stade précoce offre les meilleures chances de guérison. Le cancer du vagin qui se propage au-delà du vagin est beaucoup plus difficile à traiter.
Symptômes
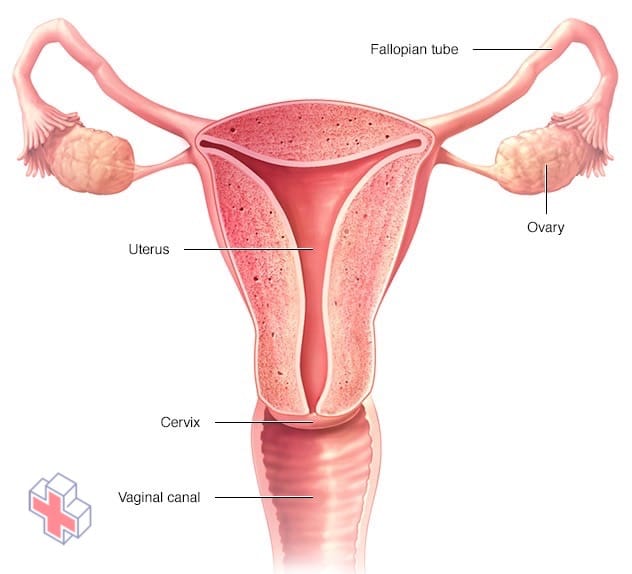
Appareil reproducteur féminin
Les ovaires, les trompes de Fallope, l’utérus, le col de l’utérus et le vagin (canal vaginal) constituent l’appareil reproducteur féminin.
Au début, le cancer du vagin peut ne provoquer aucun signe et symptôme. Au fur et à mesure de son évolution, le cancer du vagin peut provoquer des signes et des symptômes tels que :
- Saignement vaginal inhabituel, par exemple après un rapport sexuel ou après la ménopause
- Des pertes vaginales aqueuses
- Une bosse ou une masse dans votre vagin
- Miction douloureuse
- Miction fréquente
- Constipation
- Douleur pelvienne
Quand consulter un médecin
Consultez votre médecin si vous présentez des signes et des symptômes liés au cancer du vagin, comme des saignements vaginaux anormaux. Étant donné que le cancer du vagin ne provoque pas toujours des signes et des symptômes, suivez les recommandations de votre médecin quant au moment où vous devriez subir des examens pelviens de routine.
Causes
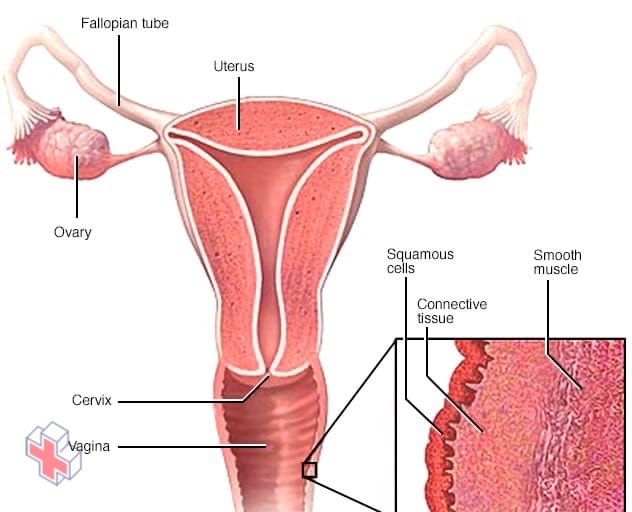
Couches de tissu vaginal
Le cancer du vagin commence le plus souvent dans les cellules squameuses fines et plates qui tapissent la surface du vagin. D’autres types de cancer du vagin peuvent apparaître dans d’autres cellules à la surface du vagin ou dans les couches plus profondes du tissu.
Les causes du cancer du vagin ne sont pas claires. En général, le cancer commence lorsque des cellules saines acquièrent une mutation génétique qui transforme des cellules normales en cellules anormales.
Les cellules saines croissent et se multiplient à un rythme déterminé et finissent par mourir à un moment donné. Les cellules cancéreuses se développent et se multiplient de façon incontrôlée, et elles ne meurent pas. Les cellules anormales qui s’accumulent forment une masse (tumeur).
Les cellules cancéreuses envahissent les tissus voisins et peuvent se détacher d’une tumeur initiale pour se propager ailleurs dans le corps (métastases).
Types de cancer du vagin
Le cancer du vagin est divisé en différents types en fonction du type de cellule où le cancer a débuté. Les types de cancer du vagin comprennent :
- Lecarcinome spinocellulaire vaginal, qui commence dans les cellules fines et plates (cellules squameuses) qui tapissent la surface du vagin, et qui est le type le plus fréquent
- Adénocarcinome vaginal, qui débute dans les cellules glandulaires situées à la surface du vagin
- Mélanome vaginal, qui se développe dans les cellules productrices de pigments (mélanocytes) de votre vagin
- Lesarcome vaginal, qui se développe dans les cellules du tissu conjonctif ou les cellules musculaires des parois de votre vagin
Facteurs de risque
Les facteurs qui peuvent augmenter votre risque de cancer du vagin sont les suivants :
- L’augmentation de l’âge. Votre risque de cancer du vagin augmente avec l’âge. La plupart des personnes chez qui l’on diagnostique un cancer du vagin ont plus de 60 ans.
- Des cellules atypiques dans le vagin appelées néoplasie intraépithéliale vaginale. Le fait d’avoir reçu un diagnostic de néoplasie vaginale intra-épithéliale (VAIN) augmente votre risque de cancer du vagin.
Avec le VAIN, les cellules du vagin semblent différentes des cellules normales, mais pas assez différentes pour être considérées comme un cancer. Un petit nombre de personnes atteintes de VAIN développeront un jour un cancer du vagin, bien que les médecins ne sachent pas exactement pourquoi certains cas se transforment en cancer et d’autres restent bénins.
Le VAIN est fréquemment causé par le virus du papillome humain (VPH), transmis sexuellement, qui peut causer des cancers du col de l’utérus, du vagin et de la vulve, entre autres. Il existe des vaccins qui préviennent certains types d’infection par le VPH.
- Exposition à un médicament de prévention des fausses couches. Si votre mère a pris un médicament appelé diéthylstilbestrol (DES) pendant sa grossesse dans les années 1950, vous pouvez avoir un risque accru d’un certain type de cancer du vagin appelé adénocarcinome à cellules claires.
D’autres facteurs de risque qui ont été liés à une augmentation du risque de cancer du vagin comprennent :
- Partenaires sexuels multiples
- Âge précoce au premier rapport sexuel
- Fumer
- Infection au VIH
Complications
Le cancer du vagin peut se propager (métastaser) à des zones éloignées de votre corps, comme les poumons, le foie et les os.
Prévention
Il n’existe aucun moyen sûr de prévenir le cancer du vagin. Cependant, vous pouvez réduire votre risque si vous :
- Effectuez régulièrement des examens pelviens et des tests Pap. Vous pouvez augmenter les chances que le cancer du vagin soit découvert à un stade précoce en effectuant régulièrement des examens pelviens et des tests Pap. Lorsqu’il est découvert à un stade précoce, le cancer du vagin a plus de chances d’être guéri. Discutez avec votre médecin du moment où vous devez commencer ces tests et de la fréquence à laquelle vous devez les répéter.
- Demandez à votre médecin de vous parler du vaccin contre le VPH. Recevoir un vaccin pour prévenir l’infection par le VPH peut réduire votre risque de cancer du vagin et d’autres cancers liés au VPH. Demandez à votre médecin si le vaccin contre le VPH est approprié pour vous.
- Ne fumez pas. Si vous fumez, arrêtez. Si vous ne fumez pas, ne commencez pas. Fumer augmente le risque de cancer du vagin.
Diagnostic
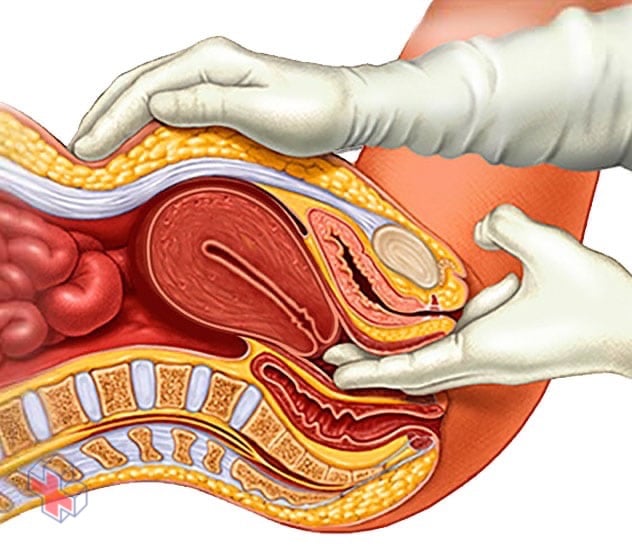
Examen pelvien
Au cours d’un examen pelvien, votre médecin insère deux doigts gantés dans votre vagin. Tout en appuyant simultanément sur votre abdomen, il peut évaluer votre utérus, vos ovaires et d’autres organes pelviens.
Dépistage du cancer du vagin
Le cancer du vagin est parfois découvert lors d’un examen pelvien de routine, avant que les signes et les symptômes ne deviennent évidents.
Pendant un examen pelvien, votre médecin inspecte soigneusement les organes génitaux externes, puis insère deux doigts d’une main dans votre vagin et appuie simultanément l’autre main sur votre abdomen pour palper votre utérus et vos ovaires. Il ou elle insère également un dispositif appelé spéculum dans votre vagin. Le spéculum ouvre votre canal vaginal afin que votre médecin puisse vérifier si votre vagin et votre col de l’utérus présentent des anomalies.
Votre médecin peut également effectuer un test Pap. Les tests Pap sont généralement utilisés pour dépister le cancer du col de l’utérus, mais il arrive que des cellules cancéreuses vaginales soient détectées lors d’un test Pap.
La fréquence de ces dépistages dépend de vos facteurs de risque de cancer et du fait que vous ayez eu ou non des tests Pap anormaux dans le passé. Discutez avec votre médecin de la fréquence à laquelle vous devriez passer ces examens de santé.
Tests pour diagnostiquer le cancer du vagin
Votre médecin peut procéder à un examen pelvien et à un test Pap pour vérifier la présence d’anomalies pouvant indiquer un cancer du vagin. En fonction de ces résultats, votre médecin peut effectuer d’autres procédures pour déterminer si vous avez un cancer du vagin, par exemple :
- Inspecter le vagin avec un instrument grossissant. La colposcopie est un examen de votre vagin à l’aide d’un instrument loupe spécial éclairé appelé colposcope. La colposcopie permet à votre médecin d’agrandir la surface de votre vagin pour voir toute zone de cellules anormales.
- Prélèvement d’un échantillon de tissu vaginal pour analyse. La biopsie est une procédure qui consiste à prélever un échantillon de tissu suspect pour rechercher des cellules cancéreuses. Votre médecin peut prélever une biopsie de tissu au cours d’un examen de colposcopie. Votre médecin envoie l’échantillon de tissu à un laboratoire pour des tests.
Mise en scène
Une fois que votre médecin a diagnostiqué un cancer du vagin, des mesures seront prises pour déterminer l’étendue du cancer – un processus appelé stadification. Le stade de votre cancer aide votre médecin à décider des traitements appropriés pour vous. Afin de déterminer le stade de votre cancer, votre médecin peut utiliser :
- Tests d’imagerie. Votre médecin peut demander des tests d’imagerie pour déterminer si le cancer s’est propagé. Les tests d’imagerie peuvent inclure des radiographies, une tomographie par ordinateur (CT), une imagerie par résonance magnétique (IRM) ou une tomographie par émission de positrons (TEP).
- De minuscules caméras pour voir à l’intérieur de votre corps. Les procédures qui utilisent de minuscules caméras pour voir à l’intérieur de votre corps peuvent aider votre médecin à déterminer si le cancer s’est propagé à certaines zones. Les caméras aident votre médecin à voir l’intérieur de votre vessie (cystoscopie) et de votre rectum (proctoscopie).
Traitement
Vos options de traitement du cancer du vagin dépendent de plusieurs facteurs, dont le type de cancer du vagin dont vous êtes atteint et son stade. Votre médecin et vous travaillez ensemble pour déterminer les traitements qui vous conviennent le mieux en fonction de vos objectifs de traitement et des effets secondaires que vous êtes prêt à endurer. Le traitement du cancer du vagin comprend généralement la chirurgie et la radiothérapie.
Chirurgie
Les types de chirurgie qui peuvent être utilisés pour traiter le cancer du vagin comprennent :
- L’ablation de petites tumeurs ou lésions. Un cancer limité à la surface de votre vagin peut être enlevé, ainsi qu’une petite marge de tissu sain environnant pour s’assurer que toutes les cellules cancéreuses ont été enlevées.
- Ablation du vagin (vaginectomie). L’ablation d’une partie de votre vagin (vaginectomie partielle) ou de tout votre vagin (vaginectomie radicale) peut être nécessaire pour retirer tout le cancer. Selon l’étendue de votre cancer, votre chirurgien peut recommander une intervention chirurgicale pour retirer votre utérus et vos ovaires (hystérectomie) et les ganglions lymphatiques voisins (lymphadénectomie) en même temps que votre vaginectomie.
- L’ablation de la majorité des organes pelviens (exentération pelvienne). Cette chirurgie extensive peut être une option si le cancer s’est propagé dans toute la région pelvienne ou si votre cancer du vagin a récidivé.
Au cours de l’exentération pelvienne, le chirurgien peut retirer un grand nombre d’organes de votre région pelvienne, notamment votre vessie, vos ovaires, votre utérus, votre vagin, votre rectum et la partie inférieure de votre côlon. Des ouvertures sont créées dans votre abdomen pour permettre à l’urine (urostomie) et aux déchets (colostomie) de sortir de votre corps et de se recueillir dans des sacs de stomie.
Si votre vagin est complètement enlevé, vous pouvez choisir de subir une chirurgie pour construire un nouveau vagin. Les chirurgiens utilisent des morceaux de peau, des sections d’intestin ou des lambeaux de muscle provenant d’autres parties de votre corps pour former un nouveau vagin.
Avec certains ajustements, un vagin reconstruit vous permet d’avoir des rapports vaginaux. Cependant, un vagin reconstruit n’est pas le même que votre propre vagin. Par exemple, un vagin reconstruit manque de lubrification naturelle et crée une sensation différente au toucher en raison des modifications des nerfs environnants.
Radiothérapie
La radiothérapie utilise des faisceaux d’énergie à haute puissance, comme les rayons X, pour tuer les cellules cancéreuses. La radiothérapie peut être administrée de deux façons :
- Rayonnement externe. Le rayonnement externe est dirigé vers l’ensemble de votre abdomen ou seulement vers votre pelvis, selon l’étendue de votre cancer. Pendant la radiothérapie externe, vous êtes placée sur une table et une grande machine à rayons est manœuvrée autour de vous afin de cibler la zone de traitement. La plupart des femmes atteintes d’un cancer du vagin reçoivent une radiothérapie externe.
- Rayonnement interne. Au cours de la radiation interne (curiethérapie), des dispositifs radioactifs – graines, fils, cylindres ou autres matériaux – sont placés dans votre vagin ou dans les tissus environnants. Après une période déterminée, les dispositifs peuvent être retirés. Les personnes atteintes d’un cancer du vagin à un stade très précoce peuvent recevoir uniquement une radiothérapie interne. D’autres peuvent recevoir une radiation interne après avoir subi une radiation externe.
La radiothérapie tue les cellules cancéreuses à croissance rapide, mais elle peut aussi endommager les cellules saines voisines, provoquant ainsi des effets secondaires. Les effets secondaires de la radiation dépendent de l’intensité de la radiation et de l’endroit où elle est dirigée.
Autres options
Si la chirurgie et la radiothérapie ne permettent pas de contrôler votre cancer, d’autres traitements peuvent vous être proposés, notamment :
- Chimiothérapie. La chimiothérapie utilise des produits chimiques pour tuer les cellules cancéreuses. Il n’est pas certain que la chimiothérapie soit utile pour traiter le cancer du vagin. Pour cette raison, la chimiothérapie n’est généralement pas utilisée seule pour traiter le cancer du vagin. La chimiothérapie peut être utilisée pendant la radiothérapie pour renforcer l’efficacité des rayons.
- Essais cliniques. Les essais cliniques sont des expériences visant à tester de nouvelles méthodes de traitement. Bien qu’un essai clinique vous donne la chance d’essayer les dernières avancées en matière de traitement, une guérison n’est pas garantie. Discutez des essais cliniques disponibles avec votre médecin pour mieux comprendre vos options, ou contactez le National Cancer Institute ou l’American Cancer Society pour savoir quels essais cliniques pourraient vous être proposés.
Des soins de soutien (palliatifs)
Les soins palliatifs sont des soins médicaux spécialisés qui visent à soulager la douleur et les autres symptômes d’une maladie grave. Les spécialistes des soins palliatifs travaillent avec vous, votre famille et vos autres médecins pour vous apporter un soutien supplémentaire en complément de vos soins continus.
Lorsque les soins palliatifs sont utilisés en même temps que tous les autres traitements appropriés, les personnes atteintes de cancer peuvent se sentir mieux et vivre plus longtemps.
Les soins palliatifs sont dispensés par une équipe de médecins, d’infirmières et d’autres professionnels spécialement formés. Les équipes de soins palliatifs visent à améliorer la qualité de vie des personnes atteintes de cancer et de leur famille. Cette forme de soins est proposée parallèlement aux traitements curatifs ou autres que vous pouvez recevoir.
Adaptation et soutien
La façon dont vous réagissez au diagnostic de votre cancer est unique. Vous voudrez peut-être vous entourer d’amis et de membres de votre famille, ou vous demanderez peut-être à être seul pour faire le tri dans vos sentiments. Le choc et la confusion de votre diagnostic peuvent vous laisser un sentiment de perte et de doute sur vous-même. Pour vous aider à faire face, essayez de :
- Apprenez-en suffisamment sur votre cancer pour pouvoir prendre des décisions concernant vos soins. Notez les questions à poser lors de votre prochain rendez-vous chez le médecin. Demandez à un ami ou à un membre de votre famille de vous accompagner aux rendez-vous pour prendre des notes. Demandez à votre équipe soignante de vous indiquer d’autres sources d’information. Plus vous en savez sur votre état, plus vous vous sentirez à l’aise lorsque viendra le moment de prendre des décisions sur votre traitement.
- Maintenez l’intimité avec votre partenaire. Les traitements du cancer du vagin sont susceptibles de provoquer des effets secondaires qui rendent l’intimité sexuelle plus difficile pour vous et votre partenaire. Si le traitement rend les rapports sexuels douloureux ou temporairement impossibles, essayez de trouver de nouvelles façons de maintenir l’intimité.
Passer du temps de qualité ensemble et avoir des conversations significatives sont des moyens de renforcer votre intimité émotionnelle. Lorsque vous êtes prêt pour l’intimité physique, allez-y doucement.
Si les effets secondaires sexuels de votre traitement contre le cancer nuisent à votre relation avec votre partenaire, parlez-en à votre médecin. Il peut vous proposer des moyens de faire face aux effets secondaires sexuels et peut vous adresser à un spécialiste.
- Créez un réseau de soutien. Le soutien de vos amis et de votre famille peut être précieux. Vous trouverez peut-être utile de parler de vos émotions avec quelqu’un. Les travailleurs sociaux et les psychologues sont d’autres sources de soutien – demandez à votre médecin de vous orienter vers quelqu’un si vous sentez que vous avez besoin de parler à quelqu’un.
Parlez avec votre pasteur, votre rabbin ou un autre chef spirituel. D’autres personnes atteintes d’un cancer peuvent offrir une perspective unique et mieux comprendre ce que vous vivez, alors envisagez de rejoindre un groupe de soutien – que ce soit dans votre communauté ou en ligne. Contactez l’American Cancer Society pour plus d’informations sur les groupes de soutien.
Préparer votre rendez-vous
Commencez par prendre rendez-vous avec votre médecin de famille ou un gynécologue si vous présentez des signes ou des symptômes qui vous inquiètent. S’il est déterminé que vous avez un cancer du vagin, vous serez probablement orientée vers un médecin spécialisé dans les cancers du système reproducteur féminin (gynécologue oncologue).
Comme les rendez-vous peuvent être brefs et qu’il y a souvent beaucoup de choses à couvrir, il est bon d’être bien préparé. Voici quelques informations pour vous aider à vous préparer, et ce que vous pouvez attendre de votre médecin.
Ce que vous pouvez faire
- Notez tous les symptômes que vous ressentez, y compris ceux qui peuvent sembler sans rapport avec la raison pour laquelle vous avez pris rendez-vous.
- Notez lesinformations personnelles clés, y compris tout stress important ou changement de vie récent.
- Faites une liste de tous les médicaments, vitamines ou suppléments que vous prenez.
- Demandez à un membre de votre famille ou à un ami de vous accompagner. Il est parfois difficile d’absorber toutes les informations fournies lors d’un rendez-vous. Une personne qui vous accompagne peut se souvenir de quelque chose que vous avez manqué ou oublié.
- Notezles questions à poser à votre médecin.
Votre temps avec votre médecin est limité. Préparer une liste de questions à l’avance peut vous aider à tirer le meilleur parti du temps passé ensemble. Dressez une liste de vos questions, de la plus importante à la moins importante, au cas où le temps viendrait à manquer. Pour le cancer du vagin, voici quelques questions de base à poser à votre médecin :
- Quelle est la cause la plus probable de mes symptômes ?
- Y a-t-il d’autres causes possibles à mes symptômes ?
- De quels types de tests ai-je besoin ?
- Quels types de traitements sont disponibles ? Quels types d’effets secondaires puis-je attendre de chaque traitement ? Comment ces traitements affecteront-ils ma sexualité ?
- À votre avis, quel est le meilleur plan d’action pour moi ?
- Quelles sont les alternatives à l’approche primaire que vous suggérez ?
- J’ai ces autres problèmes de santé. Comment puis-je les gérer ensemble au mieux ?
- Y a-t-il des restrictions que je dois respecter ?
- Mon cancer s’est-il propagé ? À quel stade se trouve-t-il ?
- Quel est mon pronostic ?
- Dois-je consulter un spécialiste ? Combien cela coûtera-t-il, et mon assurance le couvrira-t-elle ?
- Existe-t-il des brochures ou d’autres documents imprimés que je peux emporter avec moi ? Quels sites Web recommandez-vous ?
En plus des questions que vous avez préparées à l’avance, n’hésitez pas à poser des questions au fur et à mesure qu’elles vous viennent à l’esprit pendant votre rendez-vous.
Ce que vous pouvez attendre de votre médecin
Votre médecin aura probablement un certain nombre de questions à vous poser. Si vous êtes prêt à y répondre, cela peut permettre de dégager du temps pour d’autres questions que vous pourriez avoir. Votre médecin peut vous demander :
- Quand avez-vous commencé à ressentir des symptômes ?
- Vos symptômes ont-ils été continus ou occasionnels ?
- Quelle est la gravité de vos symptômes ?
- Qu’est-ce qui semble améliorer vos symptômes, le cas échéant ?
- Qu’est-ce qui semble aggraver vos symptômes, le cas échéant ?
- Savez-vous si votre mère a pris du DES lorsqu’elle était enceinte de vous ?
- Avez-vous des antécédents personnels de cancer ?
- Vous a-t-on déjà dit que vous aviez le VPH ?
- Avez-vous déjà subi un test Pap anormal ?

 Syndrome de Marfan
Syndrome de Marfan »
»
Laisser un commentaire