Vue d’ensemble
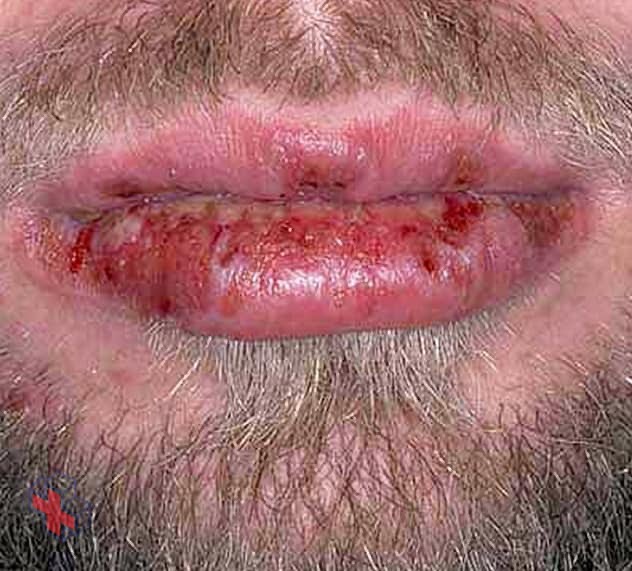
Syndrome de Stevens-Johnson
Le syndrome de Stevens-Johnson est une réaction indésirable grave de la peau et des muqueuses. Les signes et symptômes comprennent des cloques, des éruptions cutanées et des douleurs cutanées.
Le syndrome de Stevens-Johnson (SJS) est une affection rare et grave de la peau et des muqueuses. Il s’agit généralement d’une réaction à un médicament qui commence par des symptômes semblables à ceux de la grippe, suivis d’une éruption cutanée douloureuse qui s’étend et forme des cloques. Ensuite, la couche supérieure de la peau affectée meurt, mue et commence à guérir après plusieurs jours.
Le syndrome de Stevens-Johnson est une urgence médicale qui nécessite généralement une hospitalisation. Le traitement se concentre sur l’élimination de la cause, le soin des plaies, le contrôle de la douleur et la minimisation des complications pendant la repousse de la peau. La guérison peut prendre des semaines, voire des mois.
Une forme plus grave de l’affection est appelée nécrolyse épidermique toxique (NED). Elle implique plus de 30 % de la surface de la peau et des dommages importants aux muqueuses.
Si votre affection a été causée par un médicament, vous devrez éviter de façon permanente ce médicament et les autres qui lui sont étroitement liés.
Symptômes
Un à trois jours avant l’apparition d’une éruption cutanée, vous pouvez présenter des signes précoces du syndrome de Stevens-Johnson, notamment :
- Fièvre
- Un mal de bouche et de gorge
- Fatigue
- Des yeux brûlants
À mesure que l’affection se développe, d’autres signes et symptômes apparaissent :
- Une douleur cutanée généralisée inexpliquée
- Une éruption cutanée rouge ou violacée qui s’étend
- Des cloques sur votre peau et sur les muqueuses de la bouche, du nez, des yeux et des organes génitaux
- Mue de la peau dans les jours qui suivent la formation des cloques
Quand consulter un médecin
Le syndrome de Stevens-Johnson nécessite une attention médicale immédiate. Consultez un médecin en urgence si vous présentez des signes et des symptômes de cette affection. Les réactions induites par les médicaments peuvent survenir pendant l’utilisation d’un médicament ou jusqu’à deux semaines après son arrêt.
Causes
Le syndrome de Stevens-Johnson est une maladie rare et imprévisible. Votre médecin peut ne pas être en mesure d’en identifier la cause exacte, mais en général, la maladie est déclenchée par des médicaments, une infection ou les deux. Vous pouvez réagir aux médicaments pendant que vous les utilisez ou jusqu’à deux semaines après avoir cessé de les utiliser.
Les médicaments qui peuvent provoquer le syndrome de Stevens-Johnson sont les suivants :
- Médicaments anti-goutte, comme l’allopurinol
- Médicaments pour traiter les crises d’épilepsie et les maladies mentales (anticonvulsivants et antipsychotiques)
- Les sulfamides antibactériens (y compris la sulfasalazine)
- Névirapine (Viramune, Viramune XR)
- Les analgésiques, comme l’acétaminophène (Tylenol, autres), l’ibuprofène (Advil, Motrin IB, autres) et le naproxène sodique (Aleve)
Les infections qui peuvent causer le syndrome de Stevens-Johnson comprennent la pneumonie et le VIH.
Facteurs de risque
Les facteurs qui augmentent votre risque de développer le syndrome de Stevens-Johnson sont les suivants :
- Une infection par le VIH. Chez les personnes séropositives, l’incidence du syndrome de Stevens-Johnson est environ 100 fois plus élevée que dans la population générale.
- Un système immunitaire affaibli. Le système immunitaire peut être affecté par une transplantation d’organe, le VIH/SIDA et les maladies auto-immunes.
- Le cancer. Les personnes atteintes d’un cancer, en particulier d’un cancer du sang, présentent un risque accru de syndrome de Stevens-Johnson.
- Des antécédents de syndrome de Stevens-Johnson. Si vous avez eu une forme de cette affection liée à un médicament, vous risquez une récidive si vous utilisez à nouveau ce médicament.
- Des antécédents familiaux de syndrome de Stevens-Johnson. Si un membre de votre famille immédiate a souffert du syndrome de Stevens-Johnson, vous pouvez être plus susceptible de le développer également.
- Des facteurs génétiques. Le fait de posséder certaines variations génétiques vous expose à un risque accru de syndrome de Stevens-Johnson, surtout si vous prenez également des médicaments contre les crises, la goutte ou les maladies mentales.
Complications
Les complications du syndrome de Stevens-Johnson comprennent :
- La déshydratation. Les zones où la peau a perdu du liquide perdent des fluides. Et les plaies dans la bouche et la gorge peuvent rendre difficile l’absorption de liquides, ce qui entraîne une déshydratation.
- Infection sanguine (septicémie). La septicémie se produit lorsque des bactéries provenant d’une infection pénètrent dans votre circulation sanguine et se propagent dans tout votre corps. La septicémie est une affection qui progresse rapidement et met la vie en danger, pouvant entraîner un choc et une défaillance des organes.
- Problèmes oculaires. L’éruption cutanée provoquée par le syndrome de Stevens-Johnson peut entraîner une inflammation des yeux, une sécheresse oculaire et une sensibilité à la lumière. Dans les cas graves, elle peut entraîner une déficience visuelle et, rarement, la cécité.
- Atteinte pulmonaire. L’affection peut entraîner une insuffisance respiratoire aiguë.
- Lésion cutanée permanente. Lorsque votre peau repousse après le syndrome de Stevens-Johnson, elle peut présenter des bosses et une coloration anormales. Et vous pouvez avoir des cicatrices. Les problèmes cutanés durables peuvent entraîner la chute de vos cheveux, et vos ongles des mains et des pieds peuvent ne pas pousser normalement.
Prévention
- Envisagez un test génétique avant de prendre certains médicaments. La Food and Drug Administration américaine recommande le dépistage d’une variation génétique appelée HLA-B*1502 chez les personnes d’ascendance asiatique et sud-asiatique avant de commencer un traitement.
- Si vous avez déjà souffert de cette maladie, évitez le médicament qui l’a déclenchée. Si vous avez eu le syndrome de Stevens-Johnson et que votre médecin vous a dit qu’il avait été provoqué par un médicament, évitez ce médicament et d’autres comme lui. C’est la clé pour prévenir une récidive, qui est généralement plus grave que le premier épisode et peut être fatale.
Les membres de votre famille pourraient également vouloir éviter ce médicament car certaines formes de cette affection ont un facteur de risque génétique.
Diagnostic
Les tests et procédures utilisés pour diagnostiquer le syndrome de Stevens-Johnson comprennent :
- Un examen de vos antécédents médicaux et un examen physique. Les médecins peuvent souvent identifier le syndrome de Stevens-Johnson sur la base de vos antécédents médicaux, y compris un examen de vos médicaments actuels et de ceux qui ont été arrêtés récemment, et d’un examen physique.
- Biopsie de la peau. Pour confirmer le diagnostic et exclure d’autres causes possibles, votre médecin prélève un échantillon de peau pour des tests de laboratoire (biopsie).
- Culture. Une culture de la peau ou de la bouche ou une culture d’autres zones peut être effectuée pour confirmer ou exclure une infection.
- Imagerie. En fonction de vos symptômes, votre médecin peut vous faire passer une imagerie telle qu’une radiographie pulmonaire pour vérifier la présence d’une pneumonie.
- Analyses sanguines. Elles sont utilisées pour confirmer l’infection ou d’autres causes possibles.
Traitement
Le traitement du syndrome de Stevens-Johnson nécessite une hospitalisation, éventuellement dans une unité de soins intensifs ou un service des grands brûlés.
Arrêt des médicaments non essentiels
La première étape, et la plus importante, du traitement du syndrome de Stevens-Johnson consiste à arrêter de prendre tout médicament susceptible de le provoquer. Comme il est difficile de déterminer exactement quel médicament peut être à l’origine du problème, votre médecin peut vous recommander d’arrêter de prendre tous les médicaments non essentiels.
Soins de soutien
Les soins de soutien que vous êtes susceptible de recevoir pendant votre séjour à l’hôpital comprennent :
- Remplacement des fluides et nutrition. Étant donné que la perte de peau peut entraîner une perte importante de liquide dans votre corps, le remplacement des fluides est une partie importante du traitement. Vous pouvez recevoir des fluides et des nutriments par un tube inséré dans le nez et guidé vers l’estomac (sonde nasogastrique).
- Soins des plaies. Des compresses fraîches et humides peuvent aider à apaiser les ampoules pendant leur guérison. Votre équipe soignante peut enlever délicatement la peau morte et mettre de la vaseline ou un pansement médicamenteux sur les zones affectées.
- Soins des yeux. Vous pouvez également avoir besoin des soins d’un spécialiste des yeux (ophtalmologiste).
Médicaments
Les médicaments utilisés dans le traitement du syndrome de Stevens-Johnson comprennent :
- Des médicaments contre la douleur pour réduire l’inconfort.
- Des médicaments pour réduire l’inflammation des yeux et des muqueuses (stéroïdes topiques).
- Des antibiotiques pour contrôler l’infection, si nécessaire.
- Selon la gravité, d’autres médicaments systémiques peuvent être envisagés, notamment des corticostéroïdes oraux et des immunoglobulines intraveineuses, bien que l’intérêt de leur utilisation soit discutable. Des études montrent maintenant que les médicaments cyclosporine (Neoral, Sandimmune) et étanercept (Enbrel) sont plus efficaces pour traiter cette maladie.
Si la cause sous-jacente du syndrome de Stevens-Johnson peut être éliminée et la réaction cutanée arrêtée, une nouvelle peau peut commencer à pousser en quelques jours. Dans les cas graves, la guérison complète peut prendre plusieurs mois.
Mode de vie et remèdes maison
Si vous avez souffert du syndrome de Stevens-Johnson, veillez à :
- Sachez ce qui a causé votre réaction. Si votre état a été causé par un médicament, apprenez son nom et celui des médicaments qui lui sont proches.
- Informez vos fournisseurs de soins de santé. Dites à tous vos prestataires de soins de santé que vous avez des antécédents de syndrome de Stevens-Johnson. Si la réaction a été causée par un médicament, dites-leur lequel.
- Portez un bracelet ou un collier d’information médicale. Faites inscrire sur un bracelet ou un collier d’information médicale des informations sur votre maladie et sur ce qui l’a provoquée. Portez-le toujours.
Préparer votre rendez-vous
Le syndrome de Stevens-Johnson est un problème médical d’urgence. Si vous présentez des signes et des symptômes, appelez le 112 ou une aide médicale d’urgence, ou rendez-vous immédiatement aux urgences.
Si vous avez le temps avant de partir :
- Mettez dans un sac tous les médicaments que vous avez pris au cours des trois dernières semaines, y compris les médicaments sur ordonnance et les médicaments en vente libre (sans ordonnance). Emportez le sac avec vous, car il pourrait aider le médecin à déterminer ce qui a déclenché votre état.
- Demandez à un membre de votre famille ou à un ami de vous accompagner, s’il est disponible immédiatement. Vous voudrez peut-être partager avec lui ou elle des informations pertinentes sur votre santé, afin que cette personne puisse vous aider lorsque vous parlerez avec votre médecin.
Les questions que votre médecin peut vous poser sont les suivantes :
- Avez-vous eu une maladie ressemblant à la grippe récemment ?
- Quelles sont les autres conditions médicales dont vous souffrez ?
- Quels médicaments avez-vous pris au cours des trois dernières semaines ?
Pendant votre séjour à l’hôpital, vous aurez probablement des questions à poser à votre médecin. Il peut être utile de conserver une liste de vos questions, par exemple :
- Quelle est la cause de mon état ?
- Comment puis-je éviter que cette réaction ne se reproduise ?
- Quelles sont les restrictions que je dois suivre ?
- J’ai d’autres problèmes de santé. Comment dois-je les gérer ensemble ?
- Combien de temps faudra-t-il à ma peau pour guérir ?
- Est-ce que je risque d’avoir des dommages permanents ?

 Endométriose
Endométriose »
»
Laisser un commentaire