Vue d’ensemble
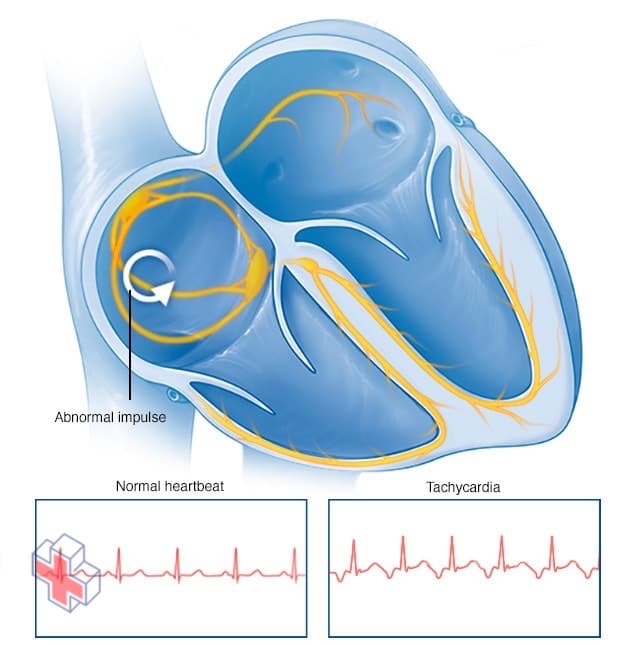
Battement de cœur en tachycardie
Dans le cas de la tachycardie, une impulsion électrique anormale partant des cavités supérieures ou inférieures du cœur provoque l’accélération des battements du cœur.
La tachycardie est le terme médical pour une fréquence cardiaque supérieure à 100 battements par minute. Il existe de nombreux troubles du rythme cardiaque (arythmies) qui peuvent provoquer une tachycardie.
Parfois, il est normal d’avoir un rythme cardiaque rapide. Par exemple, il est normal que votre rythme cardiaque s’accélère pendant l’exercice ou en réponse au stress, à un traumatisme ou à une maladie. Mais dans le cas de la tachycardie (tak-ih-KAHR-dee-uh), le cœur bat plus vite que la normale en raison de conditions sans rapport avec le stress physiologique normal.
Dans certains cas, la tachycardie ne provoque aucun symptôme ni aucune complication. Mais si elle n’est pas traitée, la tachycardie peut perturber la fonction cardiaque normale et entraîner de graves complications, notamment :
- Insuffisance cardiaque
- Accident vasculaire cérébral
- Arrêt ou mort cardiaque soudaine
Les traitements, tels que les médicaments, les procédures médicales ou la chirurgie, peuvent aider à contrôler un rythme cardiaque rapide ou à gérer d’autres conditions contribuant à la tachycardie.
Types de tachycardie
Il existe de nombreux types différents de tachycardie. Ils sont regroupés en fonction de la partie du cœur responsable de l’accélération du rythme cardiaque et de la cause du rythme cardiaque anormalement rapide. Les types courants de tachycardie sont les suivants :
- Fibrillation auriculaire. La fibrillation auriculaire est un rythme cardiaque rapide causé par des impulsions électriques chaotiques et irrégulières dans les chambres supérieures du cœur (oreillettes). Ces signaux entraînent des contractions rapides, non coordonnées et faibles des oreillettes.
La fibrillation auriculaire peut être temporaire, mais certains épisodes ne cesseront pas à moins d’être traités. La fibrillation auriculaire est le type de tachycardie le plus courant.
- Flutter auriculaire. Dans le cas du flutter auriculaire, les oreillettes du cœur battent très vite mais à un rythme régulier. Le rythme rapide entraîne de faibles contractions des oreillettes. Le flutter auriculaire est causé par des circuits irréguliers au sein des oreillettes.
Les épisodes de flutter auriculaire peuvent disparaître d’eux-mêmes ou nécessiter un traitement. Les personnes qui souffrent de flutter auriculaire ont aussi souvent une fibrillation auriculaire à d’autres moments.
- Tachycardie supraventriculaire (TSV). La tachycardie supraventriculaire est un battement de cœur anormalement rapide qui commence quelque part au-dessus des chambres inférieures du cœur (ventricules). Elle est causée par un circuit anormal dans le cœur qui est généralement présent à la naissance et qui crée une boucle de signaux qui se chevauchent.
- Tachycardie ventriculaire. La tachycardie ventriculaire est un rythme cardiaque rapide qui commence par des signaux électriques anormaux dans les chambres inférieures du cœur (ventricules). La fréquence cardiaque rapide ne permet pas aux ventricules de se remplir et de se contracter efficacement pour pomper suffisamment de sang dans le corps.
Les épisodes de tachycardie ventriculaire peuvent être brefs et ne durer que quelques secondes sans causer de dommages. Mais les épisodes qui durent plus de quelques secondes peuvent devenir une urgence médicale potentiellement mortelle.
- Fibrillation ventriculaire. La fibrillation ventriculaire se produit lorsque des impulsions électriques rapides et chaotiques font frémir les chambres cardiaques inférieures (ventricules) au lieu de pomper le sang nécessaire au corps. Cela peut être mortel si le cœur n’est pas rétabli à un rythme normal en quelques minutes grâce à un choc électrique au cœur (défibrillation).
La fibrillation ventriculaire peut survenir pendant ou après une crise cardiaque. La plupart des personnes qui souffrent de fibrillation ventriculaire ont une maladie cardiaque sous-jacente ou ont subi un traumatisme grave, comme être frappé par la foudre.
Symptômes
Lorsque votre cœur bat trop vite, il peut ne pas pomper suffisamment de sang vers le reste de votre corps. Cela peut priver vos organes et tissus d’oxygène et provoquer les signes et symptômes suivants liés à la tachycardie :
- Essoufflement
- Étourdissement
- Pouls rapide
- Palpitations cardiaques – un rythme cardiaque rapide, inconfortable ou irrégulier ou une sensation de « flottement » dans la poitrine
- Douleurs thoraciques
- Évanouissement (syncope)
Certaines personnes atteintes de tachycardie ne présentent aucun symptôme, et l’affection n’est découverte que lors d’un examen physique ou d’un test de surveillance cardiaque appelé électrocardiogramme.
Quand consulter un médecin
Un certain nombre d’affections peuvent provoquer un rythme cardiaque rapide et des symptômes de tachycardie. Il est important d’obtenir rapidement un diagnostic précis et des soins appropriés. Consultez votre médecin si vous ou votre enfant présentez des symptômes de tachycardie.
Si vous vous évanouissez, si vous avez des difficultés à respirer ou si vous avez des douleurs thoraciques qui durent plus de quelques minutes, demandez des soins d’urgence ou appelez le 112 ou votre numéro d’urgence local. Demandez des soins d’urgence pour toute personne présentant ces symptômes.
Causes
La tachycardie est causée par quelque chose qui perturbe les impulsions électriques normales qui contrôlent le rythme de l’action de pompage de votre cœur. De nombreuses choses peuvent causer ou contribuer à un rythme cardiaque rapide. Il s’agit notamment de :
- Anémie
- Boire trop de boissons caféinées
- Boire trop d’alcool
- Exercice physique
- Fièvre
- Pression artérielle élevée ou faible
- Déséquilibre des électrolytes, substances minérales nécessaires à la conduction des impulsions électriques
- Effets secondaires des médicaments
- Thyroïde hyperactive (hyperthyroïdie)
- Fumer
- Stress soudain, comme la peur
- Consommation de drogues stimulantes, comme la cocaïne ou la méthamphétamine
Dans certains cas, la cause exacte de la tachycardie ne peut être déterminée.
Le système électrique du cœur
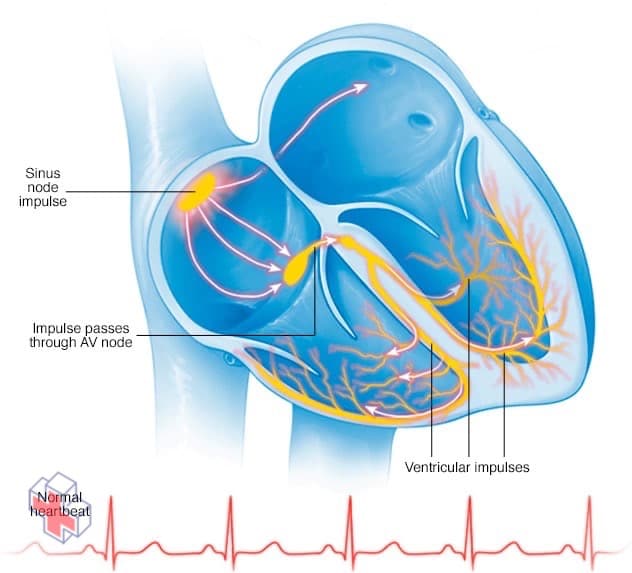
Rythme cardiaque normal
Dans un rythme cardiaque normal, un petit groupe de cellules au niveau du nœud sinusal envoie un signal électrique. Le signal traverse ensuite les oreillettes jusqu’au nœud auriculo-ventriculaire (AV), puis passe dans les ventricules, provoquant leur contraction et l’expulsion du sang.
Pour comprendre les causes des problèmes de fréquence ou de rythme cardiaque tels que la tachycardie, il est utile de comprendre comment fonctionne le système électrique du cœur.
Votre cœur est composé de quatre chambres – deux chambres supérieures (oreillettes) et deux chambres inférieures (ventricules). Les battements de votre cœur sont normalement contrôlés par un stimulateur cardiaque naturel appelé le nœud sinusal, qui est situé dans l’oreillette droite. Le nœud sinusal produit des impulsions électriques qui déclenchent normalement chaque battement de cœur.
À partir du nœud sinusal, les impulsions électriques se propagent dans les oreillettes, provoquant la contraction des muscles auriculaires et le pompage du sang dans les cavités inférieures du cœur (ventricules).
Les impulsions électriques arrivent ensuite à un groupe de cellules appelé le nœud auriculo-ventriculaire (AV) – généralement la seule voie permettant aux signaux de voyager des oreillettes aux ventricules.
Le nœud AV ralentit le signal électrique avant de l’envoyer aux ventricules. Ce léger retard permet aux ventricules de se remplir de sang. Lorsque les impulsions électriques atteignent les muscles des ventricules, ceux-ci se contractent, ce qui a pour effet de pomper le sang soit vers les poumons, soit vers le reste du corps.
Lorsque quelque chose perturbe ce système complexe, cela peut amener le cœur à battre trop vite (tachycardie), trop lentement (bradycardie) ou avec un rythme irrégulier.
Facteurs de risque
En vieillissant ou en ayant des antécédents familiaux de tachycardie ou d’autres troubles du rythme cardiaque, vous êtes plus susceptible de développer une tachycardie.
Toute affection qui exerce une pression sur le cœur ou endommage le tissu cardiaque peut augmenter votre risque de tachycardie. De telles conditions comprennent :
- Anémie
- Diabète
- Maladie cardiaque
- Forte consommation d’alcool
- Forte consommation de caféine
- Hypertension artérielle
- Thyroïde hyperactive ou sous-active
- Stress psychologique ou anxiété
- Apnée du sommeil
- Fumer
- Utilisation de médicaments stimulants
Des changements de style de vie ou un traitement médical pour des conditions de santé connexes peuvent diminuer votre risque de tachycardie.
Complications
Les complications de la tachycardie dépendent du type de tachycardie, de la vitesse à laquelle le cœur bat, de la durée de la fréquence cardiaque rapide et de la présence éventuelle d’autres problèmes cardiaques.
Les complications possibles comprennent :
- Caillots sanguins pouvant provoquer un accident vasculaire cérébral ou une crise cardiaque
- Incapacité du cœur à pomper suffisamment de sang (insuffisance cardiaque)
- Évanouissements fréquents ou perte de conscience
- Mort subite, généralement associée uniquement à une tachycardie ventriculaire ou à une fibrillation ventriculaire
Prévention
Le moyen le plus efficace de prévenir la tachycardie est de maintenir un cœur sain et de réduire votre risque de développer une maladie cardiaque. Si vous avez déjà une maladie cardiaque, surveillez-la et suivez votre plan de traitement pour aider à prévenir la tachycardie.
Prévenir les maladies cardiaques
Traitez ou éliminez les facteurs de risque qui peuvent conduire à une maladie cardiaque. Prenez les mesures suivantes :
- Faites de l’exercice et adoptez un régime alimentaire sain. Adoptez un mode de vie sain pour le cœur en faisant régulièrement de l’exercice et en adoptant une alimentation saine, pauvre en graisses et riche en fruits, légumes et céréales complètes.
- Maintenez un poids sain. L’excès de poids augmente le risque de développer une maladie cardiaque.
- Maîtrisez votre tension artérielle et votre taux de cholestérol. Changez votre mode de vie et prenez les médicaments prescrits pour corriger une pression artérielle élevée (hypertension) ou un taux de cholestérol élevé.
- Arrêtez de fumer. Si vous fumez et que vous ne pouvez pas arrêter par vous-même, parlez à votre médecin des stratégies ou des programmes qui vous aideront à vous défaire de l’habitude de fumer.
- Buvez avec modération. Si vous choisissez de boire de l’alcool, faites-le avec modération. Si vous choisissez de boire de l’alcool, faites-le avec modération. Pour les adultes en bonne santé, cela signifie jusqu’à un verre par jour pour les femmes et jusqu’à deux verres par jour pour les hommes. Pour certaines affections, il est recommandé d’éviter complètement l’alcool. Demandez à votre médecin des conseils spécifiques à votre état.
- Ne consommez pas de drogues récréatives. N’utilisez pas de stimulants, comme la cocaïne. Si vous avez besoin d’aide pour mettre fin à votre consommation de drogues récréatives, demandez à votre médecin de vous proposer un programme approprié.
- Utilisez les médicaments en vente libre avec prudence. Certains médicaments contre le rhume et la toux contiennent des stimulants qui peuvent déclencher une accélération du rythme cardiaque. Demandez à votre médecin quels sont les médicaments que vous devez éviter.
- Limitez la caféine. Si vous buvez des boissons caféinées, faites-le avec modération (pas plus d’une à deux boissons par jour).
- Contrôlez le stress. Évitez le stress inutile et apprenez des techniques d’adaptation pour gérer le stress normal de manière saine.
- Allez aux contrôles prévus. Passez régulièrement des examens physiques et signalez tout signe ou symptôme à votre médecin.
Surveillez et traitez les maladies cardiaques existantes
Si vous avez déjà une maladie cardiaque, vous pouvez prendre des mesures pour aider à prévenir la tachycardie ou une autre arythmie :
- Suivez le plan. Assurez-vous de bien comprendre votre plan de traitement et prenez tous les médicaments tels que prescrits.
- Signalez immédiatement tout changement. Si vos symptômes changent ou s’aggravent ou si vous développez de nouveaux symptômes, prévenez immédiatement votre médecin.
Diagnostic
Un examen physique complet, des antécédents médicaux et des tests sont nécessaires pour diagnostiquer la tachycardie.
Pour diagnostiquer votre maladie et déterminer le type spécifique de tachycardie, votre médecin évaluera vos symptômes, effectuera un examen physique et vous interrogera sur vos habitudes de santé et vos antécédents médicaux.
Plusieurs examens cardiaques peuvent également être nécessaires pour diagnostiquer la tachycardie.
Électrocardiogramme (ECG)
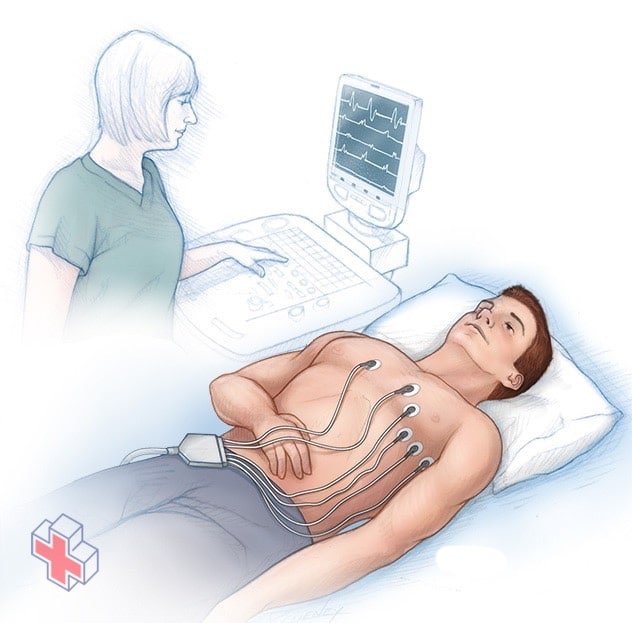
Électrocardiogramme
Un électrocardiogramme (ECG ou EKG) enregistre le signal électrique de votre cœur afin de vérifier la présence de différentes pathologies cardiaques. Des électrodes sont placées sur votre poitrine pour enregistrer les signaux électriques de votre cœur, qui provoquent les battements de votre cœur. Les signaux sont représentés sous forme d’ondes sur un écran d’ordinateur ou une imprimante.
Un électrocardiogramme, également appelé ECG ou EKG, est l’outil le plus couramment utilisé pour diagnostiquer la tachycardie. Il s’agit d’un test indolore qui détecte et enregistre l’activité électrique de votre cœur à l’aide de petits capteurs (électrodes) fixés sur votre poitrine et vos bras.
L’ECG enregistre le moment et la force des signaux électriques lorsqu’ils se propagent dans votre cœur. Votre médecin peut rechercher des schémas de signaux pour déterminer le type de tachycardie dont vous souffrez et les problèmes cardiaques qui peuvent être à l’origine d’une fréquence cardiaque rapide.
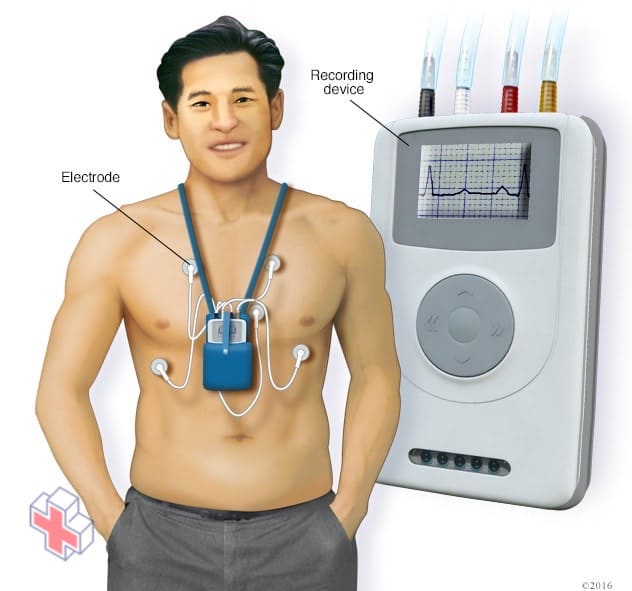
Moniteur Holter
Un moniteur Holter utilise des électrodes et un dispositif d’enregistrement pour suivre le rythme de votre cœur pendant 24 à 72 heures. Votre médecin peut imprimer une bande d’électrocardiogramme en utilisant les données du dispositif d’enregistrement pour voir le rythme de votre cœur pendant la période où vous avez porté le moniteur.

Moniteur d’événements cardiaques
Un moniteur d’événements cardiaques portable peut être utilisé pour diagnostiquer une tachycardie. Ce type d’appareil ECG portable enregistre l’activité cardiaque uniquement pendant les épisodes de battements cardiaques anormaux.
Votre médecin peut vous demander d’utiliser un appareil ECG portable à domicile pour obtenir plus d’informations sur votre rythme cardiaque. Les appareils ECG portables, ou à distance, comprennent :
- Moniteur Holter. Cet appareil ECG portable se transporte dans votre poche ou se porte à la ceinture ou en bandoulière. Il enregistre l’activité de votre cœur pendant une période entière de 24 heures, ce qui permet à votre médecin d’avoir un aperçu prolongé de vos rythmes cardiaques.
Votre médecin vous demandera probablement de tenir un journal pendant ces mêmes 24 heures. Vous décrirez tous les symptômes que vous ressentez et noterez l’heure à laquelle ils se produisent.
- Moniteur d’événements. Cet appareil ECG portable est destiné à surveiller l’activité de votre cœur pendant une semaine à quelques mois. Vous le portez toute la journée, mais il n’enregistre qu’à certains moments, pendant quelques minutes à la fois. Avec de nombreux moniteurs d’événements, vous les activez en appuyant sur un bouton lorsque vous présentez des symptômes de rythme cardiaque rapide.
D’autres moniteurs détectent automatiquement les rythmes cardiaques anormaux, puis commencent à enregistrer. Ces moniteurs permettent à votre médecin d’examiner votre rythme cardiaque au moment de vos symptômes.
- Autres moniteurs portables. Certains appareils personnels, comme les smartwatches, offrent une surveillance de l’électrocardiogramme. Demandez à votre médecin si c’est une option pour vous.
Test électrophysiologique
Votre médecin peut recommander un test électrophysiologique pour confirmer le diagnostic ou localiser les problèmes dans les circuits de votre cœur.
Au cours de ce test, un médecin insère des tubes fins et flexibles (cathéters) munis d’électrodes dans votre aine, votre bras ou votre cou et les guide dans vos vaisseaux sanguins jusqu’à différents endroits de votre cœur. Une fois en place, les électrodes peuvent cartographier avec précision la propagation des impulsions électriques pendant chaque battement et identifier les anomalies de votre circuit.
Imagerie cardiaque
Une imagerie du cœur peut être réalisée pour déterminer si des anomalies structurelles affectent la circulation sanguine et contribuent à la tachycardie.
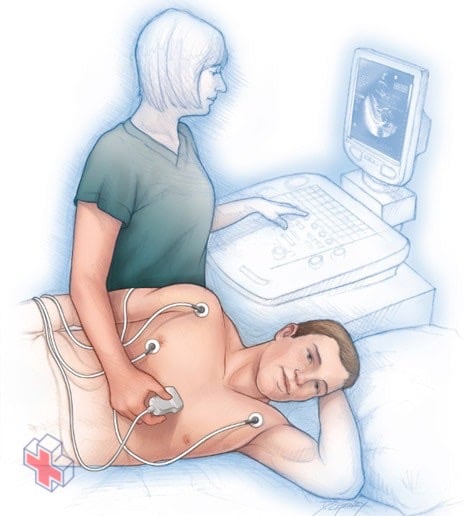
Echocardiogramme
Une échocardiographie vérifie comment les chambres et les valves de votre cœur pompent le sang dans votre cœur. L’échocardiogramme utilise des électrodes pour vérifier votre rythme cardiaque et la technologie des ultrasons pour voir comment le sang circule dans votre cœur. Un échocardiogramme peut aider votre médecin à diagnostiquer des troubles cardiaques.
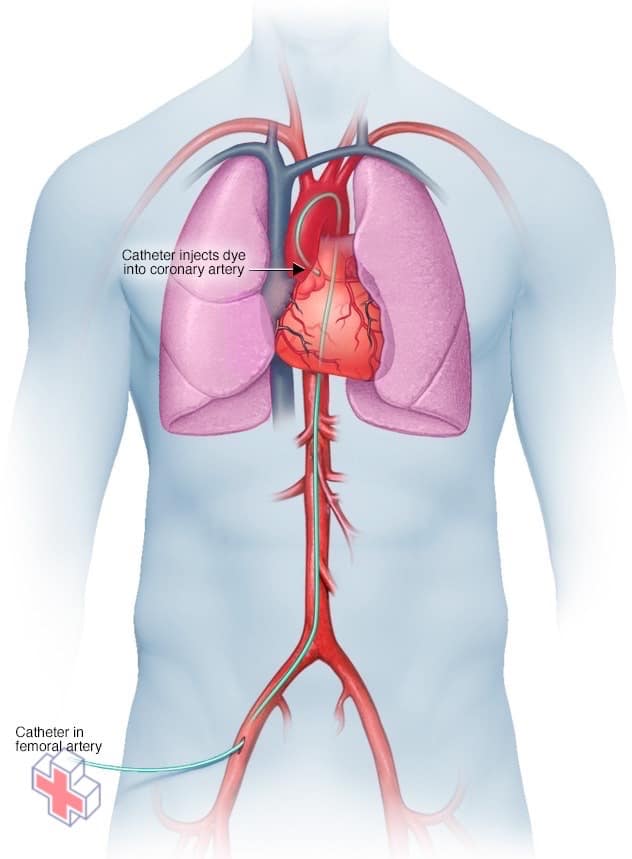
Angiographie coronaire
Pour réaliser une coronarographie, un cathéter est inséré dans une artère de l’aine ou du bras et est enfilé dans vos vaisseaux sanguins jusqu’à votre cœur. Votre médecin utilise l’angiographie pour vérifier si des vaisseaux sanguins sont bloqués ou rétrécis dans votre cœur.
Les tests d’imagerie cardiaque utilisés pour diagnostiquer la tachycardie comprennent :
- Échocardiogramme. Un échocardiogramme crée une image mobile de votre cœur à l’aide d’ondes sonores. Elle peut identifier les zones de mauvaise circulation sanguine, les valves cardiaques anormales et le muscle cardiaque qui ne fonctionne pas normalement.
- Imagerie par résonance magnétique (IRM). Une IRM cardiaque peut fournir des images fixes ou mobiles de la façon dont le sang circule dans le cœur et détecter les irrégularités.
- Tomographie par ordinateur (CT). La tomodensitométrie combine plusieurs images radiologiques pour fournir une vue en coupe plus détaillée du cœur.
- Angiographie coronaire. Pour étudier la circulation du sang dans votre cœur et vos vaisseaux sanguins, votre médecin peut avoir recours à une coronarographie pour révéler d’éventuels blocages ou anomalies. Il utilise un colorant et des rayons X spéciaux pour montrer l’intérieur de vos artères coronaires.
- Radiographie du thorax. Ce test est utilisé pour prendre des images fixes de votre cœur et de vos poumons et peut détecter si votre cœur est hypertrophié.
Test d’effort
Votre médecin peut recommander une épreuve d’effort pour voir comment votre cœur fonctionne lorsqu’il travaille dur pendant un exercice physique ou lorsqu’on lui administre un médicament pour le faire battre rapidement.
Dans une épreuve d’effort, des électrodes sont placées sur votre poitrine pour surveiller la fonction cardiaque pendant que vous faites de l’exercice, généralement en marchant sur un tapis roulant. D’autres examens cardiaques peuvent être effectués avec une épreuve d’effort.
Test de la table basculante
Ce test est parfois utilisé pour aider votre médecin à mieux comprendre comment votre tachycardie contribue aux évanouissements. Sous une surveillance attentive, vous recevrez un médicament qui provoque un épisode de tachycardie. Vous êtes allongé à plat sur une table spéciale, puis la table est inclinée comme si vous étiez debout. Votre médecin note comment votre cœur et votre système nerveux réagissent à ces changements de position.
Tests supplémentaires
Votre médecin peut prescrire des examens complémentaires si nécessaire pour diagnostiquer une affection sous-jacente qui contribue à la tachycardie et juger de l’état de votre cœur.
Traitement
L’objectif du traitement de la tachycardie est de :
- Ralentir le rythme cardiaque rapide lorsqu’il se produit
- Prévenir de futurs épisodes
- Réduire les complications
- Traiter la maladie sous-jacente qui peut contribuer à la tachycardie
Ralentir un rythme cardiaque rapide
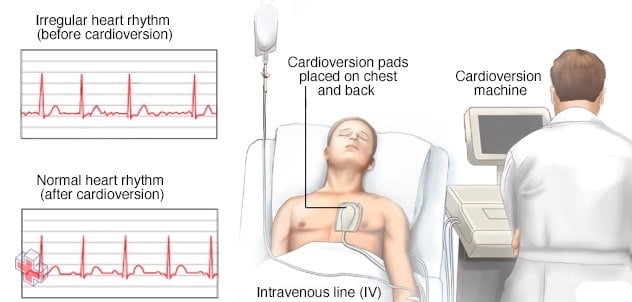
Cardioversion
Pendant la cardioversion, des chocs sont délivrés dans votre poitrine par l’appareil de cardioversion pendant que votre rythme cardiaque est surveillé.
Un rythme cardiaque rapide peut se corriger de lui-même. Vous pouvez également être en mesure de ralentir votre rythme cardiaque en utilisant des mouvements physiques simples. Cependant, des médicaments ou d’autres traitements médicaux peuvent être nécessaires pour ralentir votre rythme cardiaque.
Voici quelques moyens de ralentir votre rythme cardiaque :
- Manœuvres vagales. Votre médecin peut vous demander d’effectuer une action, appelée manœuvre vagale, pendant un épisode de rythme cardiaque rapide. Les manœuvres comprennent la toux, le fait de s’appuyer comme si vous alliez à la selle et de mettre une poche de glace sur votre visage. Les manœuvres vagales affectent le nerf vague, qui aide à contrôler votre rythme cardiaque.
- Médicaments. Si les manœuvres vagales n’arrêtent pas le rythme cardiaque rapide, vous devrez peut-être recevoir une injection d’un médicament anti-arythmique pour rétablir un rythme cardiaque normal. Une injection de ce médicament est administrée dans un hôpital. Les médicaments anti-arythmiques sont également disponibles sous forme de pilules.
- Cardioversion. Dans cette procédure, un choc est délivré à votre cœur par des palettes, un défibrillateur externe automatisé (DEA) ou des patchs sur votre poitrine. Le courant affecte les impulsions électriques de votre cœur et rétablit un rythme cardiaque normal. Il est généralement utilisé lorsque des soins d’urgence sont nécessaires ou lorsque les manœuvres et les médicaments ne fonctionnent pas.
Prévenir les épisodes de rythme cardiaque rapide
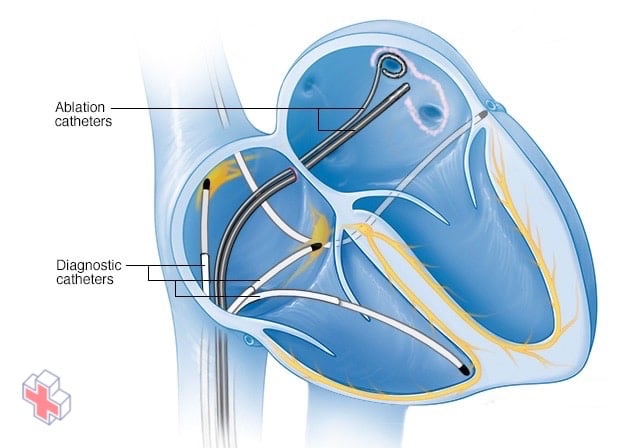
Ablation cardiaque
L’ablation cardiaque est une procédure visant à cicatriser ou à détruire les tissus de votre cœur qui permettent à des signaux électriques incorrects de provoquer un rythme cardiaque anormal. Des cathéters de diagnostic sont enfilés dans des vaisseaux sanguins jusqu’à votre cœur où ils sont utilisés pour cartographier les signaux électriques de votre cœur. Les cathéters d’ablation transmettent de la chaleur ou du froid pour cicatriser ou détruire les tissus. Cette illustration montre des cathéters d’ablation appliqués près des veines pulmonaires dans un type d’ablation cardiaque appelé isolation de la veine pulmonaire, qui est souvent utilisé pour traiter la fibrillation auriculaire.
Grâce aux traitements suivants, il peut être possible de prévenir ou de gérer les épisodes de tachycardie.
- L’ablation par cathéter. Cette procédure est souvent utilisée lorsqu’une voie électrique supplémentaire est responsable d’une augmentation du rythme cardiaque.
Dans cette procédure, un médecin insère des cathéters dans votre aine, votre bras ou votre cou et les guide à travers les vaisseaux sanguins jusqu’à votre cœur. Les électrodes situées à l’extrémité des cathéters peuvent utiliser le froid extrême ou l’énergie de radiofréquence pour endommager (ablation) la voie électrique supplémentaire et l’empêcher d’envoyer des signaux électriques.
L’ablation par cathéter ne nécessite pas d’intervention chirurgicale pour accéder au cœur, mais elle peut également être réalisée en conjonction avec d’autres interventions chirurgicales de réparation des valves cardiaques ou des artères.
- Médicaments. Les médicaments anti-arythmiques pris par voie orale peuvent prévenir un rythme cardiaque rapide lorsqu’ils sont pris régulièrement.
D’autres médicaments pour le cœur, tels que les inhibiteurs calciques et les bêta-bloquants, peuvent être prescrits à la place ou en association avec des médicaments anti-arythmiques.
- Stimulateur cardiaque. Certains types de tachycardies peuvent être traités par un stimulateur cardiaque. Un stimulateur cardiaque est un petit appareil qui est implanté chirurgicalement sous votre peau. Lorsque le dispositif détecte un battement cardiaque anormal, il envoie une impulsion électrique qui aide le cœur à reprendre un battement normal.
- Cardioverteur implantable. Si vous risquez d’avoir un épisode de tachycardie potentiellement mortel, votre médecin peut vous recommander un cardioverteur-défibrillateur implantable (ICD). Ce dispositif de la taille d’un téléavertisseur est implanté chirurgicalement dans votre poitrine. Le DAI surveille en permanence votre rythme cardiaque, détecte une augmentation de la fréquence cardiaque et délivre des chocs électriques précisément calibrés, si nécessaire, pour rétablir un rythme cardiaque normal.
- Chirurgie. Une opération à cœur ouvert peut être nécessaire dans certains cas pour détruire une voie électrique supplémentaire à l’origine de la tachycardie.
La tachycardie peut également être traitée par une procédure de labyrinthe. Au cours de cette procédure, un chirurgien pratique de petites incisions dans le tissu cardiaque pour créer un motif ou un labyrinthe de tissu cicatriciel. Comme le tissu cicatriciel ne conduit pas l’électricité, il interfère avec les impulsions électriques parasites qui provoquent certains types de tachycardie.
La chirurgie n’est généralement utilisée que lorsque les autres options de traitement ne fonctionnent pas ou lorsqu’elle est nécessaire pour traiter un autre trouble cardiaque.
Un dispositif implantable, tel qu’un stimulateur cardiaque ou un défibrillateur cardioverteur implantable (DCI), peut être utilisé pour traiter certains types de tachycardie.
Prévention des caillots sanguins
Certaines personnes atteintes de tachycardie ont un risque accru de développer un caillot sanguin qui pourrait provoquer un accident vasculaire cérébral ou une crise cardiaque. Votre médecin peut vous prescrire un médicament anticoagulant pour vous aider à réduire ce risque.
Traiter une maladie sous-jacente
Si une autre affection médicale contribue à la tachycardie, comme une forme de maladie cardiaque ou d’hyperthyroïdie, le traitement du problème sous-jacent peut prévenir ou minimiser les épisodes de tachycardie.
Mode de vie et remèdes maison
L’exercice et la perte de poids peuvent contribuer à limiter certains des risques pour la santé associés à la tachycardie en réduisant les effets négatifs de l’hypertension artérielle et de l’apnée du sommeil.
Adaptation et soutien
Si vous avez mis en place un plan pour faire face à un épisode de battements cardiaques rapides, vous pourrez vous sentir plus calme et plus maître de la situation lorsqu’il se produira. Parlez-en à votre médecin :
- Comment prendre votre pouls et ce qu’est un pouls normal pour vous
- Quand et comment utiliser les manœuvres vagales si elles sont appropriées pour vous
- Quand appeler votre médecin
- Quand demander des soins d’urgence
La recherche de soutien auprès de votre famille et de vos amis peut également vous aider à réduire votre stress et à mieux gérer votre tachycardie.
Préparation de votre rendez-vous
Que vous consultiez d’abord votre médecin de famille ou que vous receviez des soins d’urgence, vous serez probablement orienté vers un médecin spécialisé dans les maladies cardiaques (cardiologue) pour un ou plusieurs rendez-vous en vue d’une évaluation complète.
Si possible, emmenez un membre de votre famille ou un ami qui pourra vous apporter un soutien moral et vous aider à suivre les nouvelles informations. Comme il y aura peut-être beaucoup de choses à discuter, il sera utile de vous préparer autant que possible.
Ce que vous pouvez faire
Faites à l’avance une liste que vous pourrez partager avec votre médecin. Votre liste devrait inclure :
- Lessymptômes que vous avez ressentis, y compris ceux qui peuvent sembler sans rapport avec votre cœur
- Informations personnelles clés, y compris tout stress important ou changement de vie récent
- Médicaments, y compris les vitamines ou les suppléments
- Questions à poser à votre médecin
Classez vos questions de la plus importante à la moins importante au cas où le temps viendrait à manquer. Les questions de base à poser à votre médecin sont les suivantes :
- Quelle est la cause probable de mon rythme cardiaque rapide ?
- De quels types de tests ai-je besoin ?
- Quel est le traitement le plus approprié ?
- Quels types de risques mon affection cardiaque entraîne-t-elle ?
- Comment va-t-on surveiller mon cœur ?
- À quelle fréquence devrai-je avoir des rendez-vous de suivi ?
- Comment les autres affections dont je souffre ou les médicaments que je prends affecteront-ils mon problème cardiaque ?
- Dois-je restreindre mes activités ?
- Existe-t-il des brochures ou d’autres documents imprimés que je peux emporter chez moi ? Quels sites Web recommandez-vous de visiter ?
En plus des questions que vous avez préparé à poser à votre médecin, n’hésitez pas à poser des questions supplémentaires.
Ce que vous pouvez attendre de votre médecin
Votre médecin est susceptible de vous poser un certain nombre de questions. En étant prêt à y répondre, vous pourrez réserver du temps pour revoir les points sur lesquels vous souhaitez vous attarder. Votre médecin peut vous demander :
- Quand avez-vous commencé à ressentir des symptômes ?
- À quelle fréquence avez-vous eu des épisodes de battements cardiaques rapides ?
- Combien de temps les épisodes ont-ils duré ?
- Est-ce que quelque chose, comme l’exercice, le stress ou la caféine, semble déclencher ou aggraver les épisodes ?
- Est-ce que quelqu’un dans votre famille souffre d’une maladie cardiaque ou a des antécédents d’arythmie ?
- Quelqu’un dans votre famille a-t-il fait un arrêt cardiaque ou est-il décédé subitement ?
- Fumez-vous ?
- Quelle quantité d’alcool ou de caféine consommez-vous ?
- Consommez-vous des drogues récréatives ?
- Êtes-vous traité pour une pression artérielle élevée, un taux de cholestérol élevé ou d’autres conditions qui peuvent affecter votre système circulatoire ?
- Quels médicaments prenez-vous pour ces affections, et les prenez-vous tels que prescrits ?

 Test d’oxyde nitrique pour l’asthme
Test d’oxyde nitrique pour l’asthme »
»
Laisser un commentaire