Vue d’ensemble
Le syndrome de Cushing
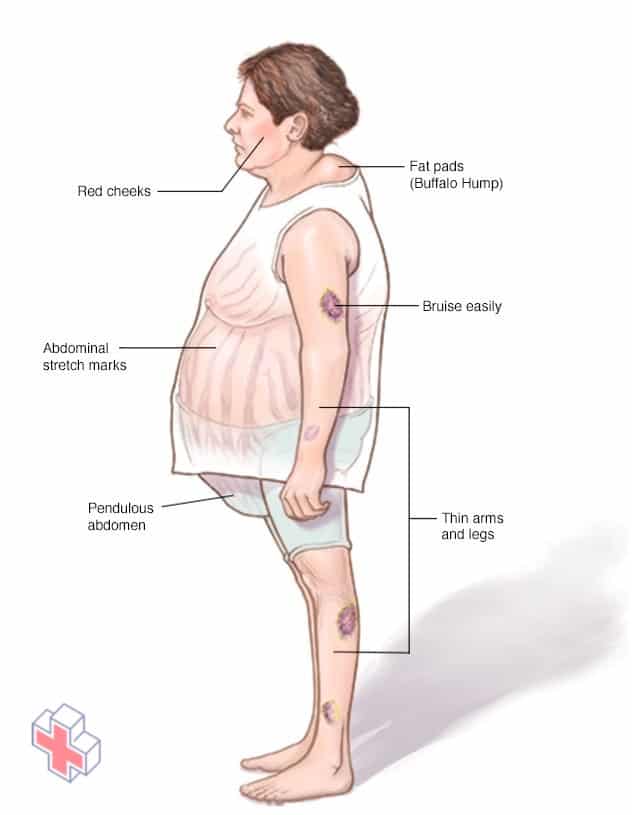
S’il n’est pas traité, le syndrome de Cushing peut entraîner une rondeur exagérée du visage, une prise de poids au niveau du ventre et du haut du dos, un amincissement des bras et des jambes, des ecchymoses faciles et des vergetures.
Le syndrome de Cushing se produit lorsque votre corps a une trop grande quantité de l’hormone cortisol au fil du temps. Cela peut résulter de la prise de médicaments corticostéroïdes par voie orale. Ou votre corps peut produire trop de cortisol.
Un excès de cortisol peut provoquer certains des signes caractéristiques du syndrome de Cushing – une bosse grasse entre les épaules, un visage arrondi et des vergetures roses ou violettes sur la peau. Le syndrome de Cushing peut également entraîner une hypertension artérielle, une perte osseuse et, à l’occasion, un diabète de type 2.
Les traitements du syndrome de Cushing peuvent ramener le taux de cortisol de votre corps à la normale et améliorer vos symptômes. Plus le traitement commence tôt, meilleures sont vos chances de guérison.
Symptômes
Les signes et les symptômes du syndrome de Cushing peuvent varier en fonction des niveaux d’excès de cortisol.
Signes et symptômes courants du syndrome de Cushing
- Prise de poids et dépôts de tissus graisseux, en particulier autour de l’abdomen et du haut du dos, dans le visage (visage de lune) et entre les épaules (bosse de bison)
- Vergetures (stries) roses ou violettes sur la peau de l’abdomen, des cuisses, des seins et des bras
- Une peau amincie et fragile qui se contusionne facilement
- Guérison lente des coupures, des piqûres d’insectes et des infections
- Acné
Signes et symptômes que peuvent présenter les femmes atteintes du syndrome de Cushing
- Poils du corps et du visage plus épais ou plus visibles (hirsutisme)
- Périodes menstruelles irrégulières ou absentes
Signes et symptômes que peuvent présenter les hommes atteints du syndrome de Cushing
- Diminution de la libido
- Diminution de la fertilité
- Dysfonctionnement de l’érection
Autres signes et symptômes possibles du syndrome de Cushing
- Fatigue intense
- Faiblesse musculaire
- Dépression, anxiété et irritabilité
- Perte du contrôle émotionnel
- Difficultés cognitives
- Hypertension artérielle nouvelle ou aggravée
- Maux de tête
- Infections
- Assombrissement de la peau
- Perte osseuse, entraînant des fractures au fil du temps
- Chez les enfants, altération de la croissance
Quand consulter un médecin
Contactez votre médecin si vous avez des symptômes qui suggèrent un syndrome de Cushing, en particulier si vous prenez des corticostéroïdes pour traiter une affection telle que l’asthme, l’arthrite ou une maladie inflammatoire de l’intestin.
Causes

Système endocrinien des glandes surrénales
Le système endocrinien des glandes surrénales comprend les glandes surrénales et la glande pituitaire. Les signaux émis par l’hypophyse stimulent la production de cortisol par les glandes surrénales. Les niveaux de cortisol sont détectés par l’hypophyse.
Une trop grande quantité de l’hormone cortisol dans l’organisme provoque le syndrome de Cushing. Le cortisol, qui est produit dans les glandes surrénales, joue une variété de rôles dans votre corps.
Par exemple, le cortisol aide à réguler votre tension artérielle, à réduire les inflammations et à assurer le fonctionnement normal de votre cœur et de vos vaisseaux sanguins. Le cortisol aide votre corps à répondre au stress. Il régule également la façon dont votre corps convertit les protéines, les glucides et les graisses de votre alimentation en énergie.
Le rôle des médicaments corticostéroïdes (syndrome de Cushing exogène)
Le syndrome de Cushing peut se développer à la suite de la prise de corticostéroïdes oraux, tels que la prednisone, à des doses élevées au fil du temps.
Les corticostéroïdes oraux peuvent être nécessaires pour traiter des maladies inflammatoires, comme la polyarthrite rhumatoïde, le lupus et l’asthme. Ils peuvent également être utilisés pour empêcher votre corps de rejeter un organe transplanté.
Il est également possible de développer un syndrome de Cushing à partir de corticostéroïdes injectables – par exemple, des injections répétées pour des douleurs articulaires, des bursites et des douleurs dorsales. Les médicaments stéroïdes inhalés pour l’asthme et les crèmes cutanées stéroïdes utilisées pour les troubles cutanés tels que l’eczéma sont généralement moins susceptibles de provoquer un syndrome de Cushing que les corticostéroïdes oraux. Mais, chez certaines personnes, ces médicaments peuvent provoquer un syndrome de Cushing, surtout s’ils sont pris à fortes doses.
La surproduction propre à votre organisme (syndrome de Cushing endogène)
Ce syndrome peut être dû au fait que votre organisme produit soit trop de cortisol, soit trop d’hormone adrénocorticotrope (ACTH), qui régule la production de cortisol.
Dans ces cas, le syndrome de Cushing peut être lié à :
- Une tumeur de l’hypophyse (adénome hypophysaire). Une tumeur non cancéreuse (bénigne) de l’hypophyse, située à la base du cerveau, produit une quantité excessive d’ACTH, qui stimule à son tour les glandes surrénales pour qu’elles fabriquent davantage de cortisol. Lorsque cette forme du syndrome se développe, on l’appelle la maladie de Cushing. Elle survient beaucoup plus souvent chez les femmes et constitue la forme la plus courante du syndrome de Cushing endogène.
- Une tumeur sécrétant de l’ACTH. Rarement, une tumeur qui se développe dans un organe qui ne produit normalement pas d’ACTH se met à sécréter cette hormone en excès. Ces tumeurs, qui peuvent être non cancéreuses (bénignes) ou cancéreuses (malignes), se trouvent généralement dans les poumons, le pancréas, la thyroïde ou le thymus.
- Une maladie primaire des glandes surrénales. Les troubles des glandes surrénales peuvent les amener à produire trop de cortisol. Le plus courant est une tumeur non cancéreuse du cortex surrénalien, appelée adénome surrénalien, mais seule une petite fraction des adénomes produit trop de cortisol.
Les tumeurs cancéreuses du cortex surrénalien sont rares, mais elles peuvent également provoquer le syndrome de Cushing. Occasionnellement, une hypertrophie nodulaire bénigne des deux glandes surrénales peut entraîner un syndrome de Cushing.
- Le syndrome de Cushing familial. Dans de rares cas, les personnes héritent d’une tendance à développer des tumeurs sur une ou plusieurs de leurs glandes endocrines, ce qui affecte les niveaux de cortisol et provoque le syndrome de Cushing.
Complications
Sans traitement, les complications du syndrome de Cushing peuvent inclure :
- Perte osseuse (ostéoporose), qui peut entraîner des fractures osseuses inhabituelles, telles que des fractures des côtes et des fractures des os des pieds
- Une pression sanguine élevée (hypertension)
- Diabète de type 2
- Infections fréquentes ou inhabituelles
- Perte de la masse et de la force musculaires
Diagnostic
La prise de médicaments à base de glucocorticoïdes est la cause la plus fréquente du syndrome de Cushing. Votre médecin peut passer en revue tous vos médicaments – pilules, injections, crèmes et inhalateurs – pour déterminer si vous prenez des médicaments susceptibles de provoquer ce trouble. Si c’est le cas, vous n’aurez probablement pas besoin d’autres tests.
Le syndrome de Cushing dû à la production endogène de cortisol peut être difficile à diagnostiquer car d’autres affections présentent des signes et des symptômes similaires. Le diagnostic du syndrome de Cushing peut être un processus long et étendu. Vous aurez probablement besoin de consulter un médecin spécialisé dans les troubles hormonaux (endocrinologue).
Votre médecin procédera à un examen physique et recherchera des indications du syndrome de Cushing, telles que l’arrondissement du visage, un bourrelet de tissu graisseux entre les épaules et le cou, et une peau fine avec des bleus et des vergetures.
Si vous n’avez pas pris de corticostéroïdes, ces tests de diagnostic peuvent aider à en déterminer la cause :
- Analyses d’urine et de sang. Ces tests mesurent les niveaux d’hormones et montrent si votre corps produit un excès de cortisol. Pour l’analyse d’urine, on vous demandera peut-être de recueillir vos urines sur une période de 24 heures. Les échantillons d’urine et de sang seront envoyés à un laboratoire pour être analysés.
Votre médecin pourrait également recommander d’autres tests spécialisés qui consistent à mesurer le taux de cortisol avant et après l’utilisation de médicaments hormonaux pour stimuler ou supprimer le cortisol.
- Test de salive. Le taux de cortisol augmente et diminue normalement tout au long de la journée. Chez les personnes ne souffrant pas du syndrome de Cushing, le taux de cortisol chute de manière significative le soir. En analysant les niveaux de cortisol d’un petit échantillon de salive prélevé tard dans la nuit, les médecins peuvent voir si les niveaux de cortisol sont trop élevés.
- Tests d’imagerie. Un scanner ou une IRM peuvent fournir des images de votre hypophyse et de vos glandes surrénales pour détecter des anomalies, comme des tumeurs.
- Prélèvement du sinus pétrosal. Ce test peut aider à déterminer si la cause du syndrome de Cushing est enracinée dans l’hypophyse ou ailleurs. Pour ce test, des échantillons de sang sont prélevés dans les veines qui drainent l’hypophyse (sinus pétrosal).
Un tube fin est inséré dans la partie supérieure de votre cuisse ou dans la région de l’aine pendant que vous êtes sous sédatif et est enfilé jusqu’aux sinus pétrosaux. Les niveaux d’ACTH sont mesurés à partir des sinus pétrosaux et d’un échantillon de sang prélevé sur l’avant-bras.
Si le taux d’ACTH est plus élevé dans l’échantillon des sinus, le problème provient de l’hypophyse. Si les niveaux d’ACTH sont similaires entre les sinus et l’avant-bras, l’origine du problème se situe en dehors de l’hypophyse.
Ces tests aident votre médecin à diagnostiquer le syndrome de Cushing, et ils peuvent aider à écarter d’autres conditions médicales, comme le syndrome des ovaires polykystiques – un trouble hormonal chez les femmes avec des ovaires hypertrophiés. La dépression, les troubles alimentaires et l’alcoolisme peuvent également imiter partiellement le syndrome de Cushing.
Traitement
Les traitements du syndrome de Cushing visent à réduire le niveau élevé de cortisol dans votre organisme. Le meilleur traitement pour vous dépend de la cause du syndrome. Les options comprennent :
Réduire l’utilisation de corticostéroïdes
Si la cause du syndrome de Cushing est l’utilisation à long terme de médicaments corticostéroïdes, votre médecin peut être en mesure de garder sous contrôle les signes et symptômes du syndrome de Cushing en réduisant la dose du médicament sur une certaine période, tout en continuant à gérer la condition pour laquelle vous le prenez. Ne réduisez pas la dose de corticostéroïdes ou n’arrêtez pas de les prendre de votre propre chef. Ne le faites que sous la supervision de votre médecin.
L’arrêt brutal de ces médicaments pourrait entraîner des taux de cortisol déficients. L’arrêt progressif des médicaments corticostéroïdes permet à votre organisme de reprendre une production normale de cortisol.
Chirurgie
Si la cause du syndrome de Cushing est une tumeur, votre médecin peut recommander une ablation chirurgicale complète. Les tumeurs hypophysaires sont généralement retirées par un neurochirurgien, qui peut effectuer l’intervention par le nez. Pour une tumeur dans les glandes surrénales, les poumons ou le pancréas, le chirurgien peut l’enlever par une opération standard ou en utilisant des techniques chirurgicales mini-invasives, avec des incisions plus petites.
Après l’opération, vous devrez prendre des médicaments de remplacement du cortisol pour fournir à votre corps la quantité correcte de cortisol. Dans la plupart des cas, vous finirez par retrouver une production normale d’hormones surrénales, et votre médecin pourra réduire progressivement les médicaments de remplacement. Votre endocrinologue utilisera des analyses de sang pour déterminer si vous avez besoin d’un traitement de substitution du cortisol et quand il peut être arrêté.
Cependant, ce processus peut prendre jusqu’à un an ou plus. Dans certains cas, les personnes atteintes du syndrome de Cushing ne retrouvent jamais une fonction surrénalienne normale. Elles ont alors besoin d’un traitement de substitution à vie.
Radiothérapie
Si le chirurgien ne peut pas retirer totalement une tumeur hypophysaire, il prescrira généralement une radiothérapie en plus de la chirurgie. De plus, la radiothérapie peut être utilisée pour les personnes qui ne sont pas de bons candidats à la chirurgie.
Les radiations peuvent être administrées en petites doses sur une période de six semaines, ou avec une technique appelée radiochirurgie stéréotaxique. Dans cette dernière procédure, une dose importante et unique de radiation est délivrée à la tumeur, et l’exposition aux radiations des tissus environnants est minimisée.
Médicaments
Les médicaments peuvent être utilisés pour contrôler la production de cortisol lorsque la chirurgie et la radiation ne fonctionnent pas. Les médicaments peuvent également être utilisés avant la chirurgie chez les personnes qui sont devenues très malades avec le syndrome de Cushing pour améliorer les signes et les symptômes et minimiser le risque chirurgical. Le traitement médical peut ne pas améliorer complètement tous les symptômes de l’excès de cortisol.
Les médicaments pour contrôler la production excessive de cortisol au niveau de la glande surrénale comprennent le kétoconazole, le mitotane (Lysodren) et la métyrapone (Metopirone).
La mifepristone (Korlym, Mifeprex) est approuvée pour les personnes atteintes du syndrome de Cushing qui ont un diabète de type 2 ou une intolérance au glucose. La mifépristone ne diminue pas la production de cortisol, mais elle bloque l’effet du cortisol sur vos tissus.
Les effets secondaires de ces médicaments peuvent inclure la fatigue, les nausées, les vomissements, les maux de tête, les douleurs musculaires, l’hypertension artérielle, l’hypokaliémie et l’enflure. Certains ont des effets secondaires plus graves, comme des effets secondaires neurologiques et une toxicité hépatique.
Les médicaments les plus récents pour le syndrome de Cushing comprennent le pasiréotide (Signifor), administré sous forme d’injection biquotidienne, et l’osilodrostat (Isturisa), un comprimé. D’autres médicaments sont en cours de développement.
Dans certains cas, la tumeur ou son traitement font que l’hypophyse ou la glande surrénale ne produisent pas assez d’autres hormones, et votre médecin vous recommandera des médicaments de substitution hormonale.
Si aucune de ces options de traitement n’est appropriée ou efficace, votre médecin peut recommander l’ablation chirurgicale des glandes surrénales (surrénalectomie bilatérale). Cette procédure guérira la production excessive de cortisol mais nécessitera des médicaments de substitution à vie.
Mode de vie et remèdes maison
La durée de votre rétablissement du syndrome de Cushing dépendra de la gravité et de la cause de votre affection. Vous n’avez pas développé le syndrome de Cushing du jour au lendemain, et vos symptômes ne disparaîtront pas non plus du jour au lendemain. En attendant, ces conseils peuvent vous aider sur votre chemin de retour à la santé.
- Augmentez lentement vos activités. Travaillez jusqu’à un niveau raisonnable d’exercice ou d’activité qui vous semble confortable sans en faire trop. Vous vous améliorerez petit à petit, et votre persévérance sera récompensée.
- Mangez raisonnablement. Les aliments nutritifs constituent une bonne source de carburant pour votre corps en convalescence et peuvent vous aider à perdre les kilos que vous avez pris à cause du syndrome de Cushing. Assurez-vous de consommer suffisamment de calcium et de vitamine D. Pris ensemble, ils aident votre corps à absorber le calcium, ce qui peut contribuer à renforcer vos os, en contrebalançant la perte de densité osseuse qui se produit souvent avec le syndrome de Cushing.
- Surveillez votre santé mentale. La dépression peut être un effet secondaire du syndrome de Cushing, mais elle peut aussi persister ou se développer après le début du traitement. N’ignorez pas votre dépression et ne l’attendez pas. Demandez rapidement de l’aide à votre médecin ou à un thérapeute si vous êtes déprimé, accablé ou si vous avez des difficultés à faire face à votre rétablissement.
- Soulagez doucement les courbatures. Les bains chauds, les massages et les exercices à faible impact, comme l’aérobic aquatique et le tai chi, peuvent aider à soulager certaines des douleurs musculaires et articulaires qui accompagnent le rétablissement du syndrome de Cushing.
Adaptation et soutien
Les groupes de soutien peuvent être précieux pour faire face au syndrome de Cushing et au rétablissement. Ils vous permettent de rencontrer d’autres personnes qui font face aux mêmes types de défis, ainsi que leurs familles et amis, et offrent un cadre dans lequel vous pouvez partager des problèmes communs.
Demandez à votre médecin quels sont les groupes de soutien dans votre communauté. Votre service de santé local, la bibliothèque publique et l’annuaire téléphonique ainsi qu’Internet peuvent également être de bonnes sources pour trouver un groupe de soutien dans votre région.
Préparation de votre rendez-vous
Il est probable que vous voyiez d’abord votre médecin de soins primaires. Cependant, dans certains cas, lorsque vous appelez pour fixer un rendez-vous, il se peut que l’on vous oriente immédiatement vers un médecin spécialisé dans les troubles hormonaux (endocrinologue).
Il est bon de se préparer à votre rendez-vous afin de profiter au maximum du temps passé avec votre médecin. Voici quelques informations pour vous aider à vous préparer, et ce que vous pouvez attendre de votre médecin.
Ce que vous pouvez faire
- Soyez conscient de toute restriction préalable au rendez-vous. Au moment où vous prenez rendez-vous, assurez-vous de demander s’il y a quelque chose que vous devez faire à l’avance pour vous préparer aux tests de diagnostic.
- Notez tous les symptômes que vous ressentez, y compris ceux qui peuvent sembler sans rapport avec la raison pour laquelle vous avez pris rendez-vous. Par exemple, si vous avez des maux de tête plus fréquents ou si vous vous sentez déprimé ou plus fatigué que d’habitude, ce sont des informations importantes à partager avec votre médecin. Parlez également à votre médecin des changements dans votre apparence physique, comme une prise de poids, une nouvelle acné ou une augmentation des poils sur le corps.
- Notez lesprincipales informations personnelles, y compris tout changement dans vos relations personnelles et dans votre vie sexuelle. Informez votre médecin si vos proches ont remarqué que vous semblez irritable ou que vous semblez avoir plus de sautes d’humeur que par le passé. Il peut être utile d’emporter une photo de vous qui montre tout changement dans votre apparence physique depuis le début de vos symptômes.
- Faites une liste de tous les médicaments, ainsi que des vitamines, crèmes ou suppléments que vous prenez actuellement ou que vous avez utilisés par le passé. Incluez dans votre liste le nom spécifique, la dose et les dates de tous les médicaments stéroïdes que vous avez pris dans le passé, comme les injections de cortisone.
- Emmenez un membre de votre famille ou un ami, si possible. Il est parfois difficile de se souvenir de toutes les informations qui vous ont été fournies lors d’un rendez-vous. Une personne qui vous accompagne peut se souvenir de quelque chose que vous avez manqué ou oublié.
- Notez lesquestions à poser à votre médecin.
Votre temps avec votre médecin peut être limité. Préparer une liste de questions à l’avance peut donc vous aider à tirer le meilleur parti de votre temps ensemble. Pour le syndrome de Cushing, voici quelques questions de base à poser à votre médecin :
- Quelle est la cause la plus probable de mes symptômes ?
- De quels types de tests de diagnostic ai-je besoin ? Comment ces tests sont-ils effectués ?
- Quelles sont mes options de traitement ? Lesquelles me recommandez-vous ?
- Mes signes et symptômes physiques s’amélioreront-ils avec le traitement ? Verrai-je une différence dans mon apparence ainsi que dans la façon dont je me sens ?
- Le traitement me permettra-t-il de me sentir plus stable sur le plan émotionnel ?
- Quel impact à long terme chaque option de traitement pourrait-elle avoir ? Y aura-t-il un impact sur ma capacité à avoir des enfants ?
- Comment allez-vous suivre ma réponse au traitement dans le temps ?
- J’ai d’autres problèmes de santé. Comment puis-je gérer au mieux ces conditions ensemble ?
- Existe-t-il des brochures ou d’autres documents imprimés que je peux emporter chez moi ? Quels sites Internet recommandez-vous ?
En plus des questions que vous avez préparées pour votre médecin, n’hésitez pas à poser des questions supplémentaires pendant votre rendez-vous.
Ce que vous pouvez attendre de votre médecin
Votre médecin est susceptible de vous poser un certain nombre de questions. En étant prêt à y répondre, vous pourrez réserver du temps pour passer en revue les points sur lesquels vous souhaitez vous attarder. Votre médecin peut vous demander :
- Quand avez-vous commencé à avoir des symptômes ?
- Les symptômes sont-ils constants ou intermittents ? Se sont-ils aggravés avec le temps ?
- Avez-vous remarqué des changements dans vos performances sexuelles ou votre intérêt pour le sexe ?
- Votre cycle menstruel a-t-il changé ou avez-vous cessé d’avoir vos règles ?
- Avez-vous pris du poids ? Sur quelle partie de votre corps ?
- Avez-vous eu des difficultés à contrôler vos émotions ?
- Avez-vous remarqué que vous avez des bleus plus facilement, ou que les blessures et les infections mettent plus de temps à guérir que par le passé ?
- Avez-vous des faiblesses dans vos muscles, comme des difficultés à sortir de la baignoire ou à monter les escaliers ?
- Avez-vous développé une nouvelle acné ou davantage de poils sur le corps ou le visage ?
- Avez-vous pris un médicament corticostéroïde ? Depuis combien de temps ?
- Qu’est-ce qui, le cas échéant, semble améliorer ou aggraver vos symptômes ?

Laisser un commentaire