Vue d’ensemble
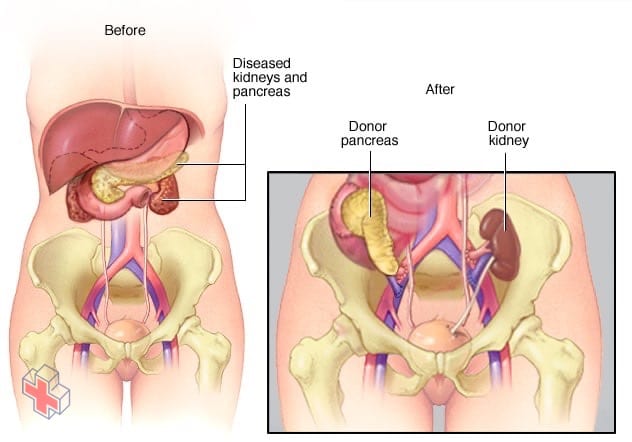
Greffes de pancréas et de rein
Un pancréas et un rein de donneur sont placés dans votre abdomen inférieur. L’uretère – le tube qui relie le rein à la vessie – du rein du donneur est relié à votre vessie. Le pancréas du donneur avec un petit segment du duodénum du donneur est relié soit à une boucle de votre intestin grêle, soit à votre vessie. Votre pancréas et vos reins d’origine sont souvent laissés en place, sauf s’ils causent des complications.
Une greffe de pancréas est une procédure chirurgicale visant à placer un pancréas sain provenant d’un donneur décédé chez une personne dont le pancréas ne fonctionne plus correctement.
Votre pancréas est un organe qui se trouve derrière la partie inférieure de votre estomac. L’une de ses principales fonctions est de fabriquer de l’insuline, une hormone qui régule l’absorption du sucre (glucose) dans vos cellules.
Si votre pancréas ne produit pas assez d’insuline, le taux de sucre dans le sang peut atteindre des niveaux malsains, ce qui entraîne un diabète de type 1.
La plupart des greffes de pancréas sont effectuées pour traiter le diabète de type 1. Une greffe de pancréas offre un remède potentiel à cette maladie. Mais elle est généralement réservée aux personnes souffrant de complications graves du diabète, car les effets secondaires d’une greffe de pancréas peuvent être importants.
Dans certains cas, les greffes de pancréas peuvent également traiter le diabète de type 2. Dans de rares cas, les greffes de pancréas peuvent être utilisées dans le traitement du cancer du pancréas, du canal biliaire ou d’autres cancers.
Une greffe de pancréas est souvent effectuée en conjonction avec une greffe de rein chez les personnes dont les reins ont été endommagés par le diabète.
Pourquoi elle est pratiquée
Une greffe de pancréas peut rétablir la production normale d’insuline et améliorer le contrôle de la glycémie chez les personnes atteintes de diabète, mais ce n’est pas un traitement standard. Les effets secondaires des médicaments anti-rejet nécessaires après une greffe de pancréas peuvent souvent être graves.
Les médecins peuvent envisager une greffe de pancréas pour les personnes présentant l’une des caractéristiques suivantes :
- Diabète de type 1 qui ne peut être contrôlé par un traitement standard
- Réactions fréquentes à l’insuline
- Mauvais contrôle constant de la glycémie
- Lésions rénales graves
- Diabète de type 2 associé à la fois à une faible résistance à l’insuline et à une faible production d’insuline
Une greffe de pancréas n’est généralement pas une option de traitement pour les personnes atteintes de diabète de type 2, car le diabète de type 2 survient lorsque l’organisme devient résistant à l’insuline ou incapable de l’utiliser correctement, plutôt qu’en raison d’un problème de production d’insuline dans le pancréas.
Mais pour certaines personnes atteintes de diabète de type 2 qui présentent à la fois une faible résistance à l’insuline et une faible production d’insuline, la transplantation du pancréas peut être une option de traitement. Environ 10 % de toutes les greffes de pancréas sont réalisées chez des personnes atteintes de diabète de type 2.
Il existe plusieurs types différents de greffes de pancréas, notamment :
- Transplantation du pancréas seul. Les personnes atteintes de diabète et d’une maladie rénale précoce ou inexistante peuvent être candidates à une greffe de pancréas seul (greffe de pancréas solitaire). Une greffe de pancréas consiste à placer un pancréas sain chez un receveur dont le pancréas ne fonctionne plus correctement.
- Transplantation combinée rein-pancréas. Les chirurgiens peuvent souvent effectuer des greffes combinées (simultanées) rein-pancréas pour les personnes diabétiques qui présentent ou risquent de présenter une insuffisance rénale. La plupart des transplantations de pancréas sont effectuées en même temps qu’une transplantation rénale.
L’objectif de cette approche est de vous donner un rein et un pancréas sains qui ne risquent pas de contribuer à des lésions rénales liées au diabète à l’avenir.
- Transplantation du pancréas après le rein. Pour les personnes qui doivent attendre longtemps avant qu’un rein et un pancréas de donneur soient disponibles, une transplantation rénale peut être recommandée en premier lieu si un rein de donneur vivant ou décédé est disponible.
Après votre rétablissement de la transplantation rénale, vous recevrez une greffe de pancréas lorsqu’un pancréas de donneur sera disponible.
- Greffe de cellules d’îlots pancréatiques. Lors d’une greffe de cellules d’îlots pancréatiques, des cellules productrices d’insuline (cellules d’îlots) prélevées sur le pancréas d’un donneur décédé sont injectées dans une veine qui amène le sang à votre foie. Plus d’une injection de cellules d’îlots de Langerhans transplantées peut être nécessaire.
La transplantation de cellules d’îlots est à l’étude pour les personnes souffrant de complications graves et progressives du diabète de type 1. Elle ne peut être effectuée que dans le cadre d’un essai clinique approuvé par la Food and Drug Administration.
Risques
Complications de l’intervention
La transplantation du pancréas comporte un risque de complications importantes, notamment :
- Caillots de sang
- Saignement
- Infection
- Excès de sucre dans le sang (hyperglycémie) ou autres problèmes métaboliques
- Complications urinaires, notamment fuites ou infections des voies urinaires
- Défaillance du pancréas donné
- Rejet du pancréas donné
Les effets secondaires des médicaments anti-rejet
Après une greffe de pancréas, vous prendrez des médicaments pour le reste de votre vie afin d’empêcher votre corps de rejeter le pancréas du donneur. Ces médicaments anti-rejet peuvent provoquer une variété d’effets secondaires, notamment :
- Amincissement des os (ostéoporose)
- Cholestérol élevé
- Hypertension artérielle
- Nausées, diarrhées ou vomissements
- Sensibilité à la lumière du soleil
D’autres effets secondaires peuvent inclure :
- Puffiness
- Gain de poids
- Gencives gonflées
- Acné
- Croissance ou perte excessive de cheveux
Les médicaments anti-rejet agissent en supprimant votre système immunitaire. Ces médicaments rendent également plus difficile pour votre corps de se défendre contre les infections et les maladies.
Comment vous préparer
Choix d’un centre de transplantation
Si votre médecin recommande une transplantation du pancréas, vous serez orienté vers un centre de transplantation. Vous êtes également libre de choisir un centre de transplantation par vous-même ou de choisir un centre figurant sur la liste des fournisseurs préférés de votre compagnie d’assurance.
Lorsque vous considérez les centres de transplantation, vous pouvez vouloir :
- Renseignez-vous sur le nombre et le type de greffes que le centre effectue chaque année
- Renseignez-vous sur les taux de survie des donneurs et des receveurs d’organes du centre de transplantation
- Comparez les statistiques du centre de transplantation grâce à la base de données tenue par le Scientific Registry of Transplant Recipients (registre scientifique des receveurs de greffe)
- Considérez les autres services fournis par le centre de transplantation, tels que les groupes de soutien, l’organisation du voyage, le logement local pour votre période de récupération et l’orientation vers d’autres ressources
Après avoir choisi un centre de transplantation, vous devrez subir une évaluation pour déterminer si vous répondez aux critères d’admissibilité du centre.
Lorsque l’équipe de transplantation évalue votre admissibilité, elle tiendra compte des éléments suivants :
- Êtes-vous en assez bonne santé pour subir une intervention chirurgicale et tolérer les médicaments post-transplantation à vie ?
- Souffrez-vous de conditions médicales qui pourraient entraver le succès de la transplantation ?
- Êtes-vous prêt et capable de prendre des médicaments et de suivre les recommandations de l’équipe de transplantation ?
Si vous avez également besoin d’une greffe de rein, l’équipe de transplantation déterminera s’il est préférable pour vous de subir les greffes de pancréas et de rein au cours de la même opération, ou de subir d’abord la greffe de rein, puis la greffe de pancréas plus tard. L’option qui vous convient le mieux dépend de la gravité de vos lésions rénales, de la disponibilité des donneurs et de vos préférences.
Une fois que vous avez été accepté comme candidat à une greffe du pancréas, votre nom sera inscrit sur une liste nationale de personnes en attente d’une greffe. Le temps d’attente dépend de votre groupe sanguin et du temps qu’il faut pour qu’un donneur approprié – un donneur dont les groupes sanguins et tissulaires correspondent aux vôtres – soit disponible.
L’attente moyenne pour une greffe de pancréas est d’environ 23 mois. L’attente moyenne pour une transplantation simultanée rein-pancréas est d’environ 13 mois.
Rester en bonne santé
Que vous attendiez qu’un pancréas donné soit disponible ou que votre chirurgie de transplantation soit déjà programmée, il est important de rester en aussi bonne santé que possible pour augmenter vos chances de réussite de la transplantation.
- Prenez vos médicaments tels que prescrits.
- Suivez les recommandations relatives à votre régime alimentaire et à l’exercice physique, et maintenez un poids santé.
- Si vous fumez, faites un plan pour arrêter. Parlez-en à votre médecin si vous avez besoin d’aide pour arrêter de fumer.
- Respectez tous les rendez-vous avec votre équipe soignante.
- Restez impliqué dans des activités saines, y compris celles qui bénéficient à votre santé émotionnelle, comme se détendre et passer du temps avec votre famille et vos amis.
Si vous attendez un don de pancréas, assurez-vous que l’équipe de transplantation sait comment vous joindre à tout moment.
Une fois qu’un pancréas de donneur est disponible, il doit être transplanté chez un receveur dans les 18 à 24 heures. Vous devez garder à portée de main un sac d’hôpital bien rempli et prendre des dispositions pour le transport vers le centre de transplantation à l’avance.
Ce à quoi vous pouvez vous attendre
Pendant l’intervention
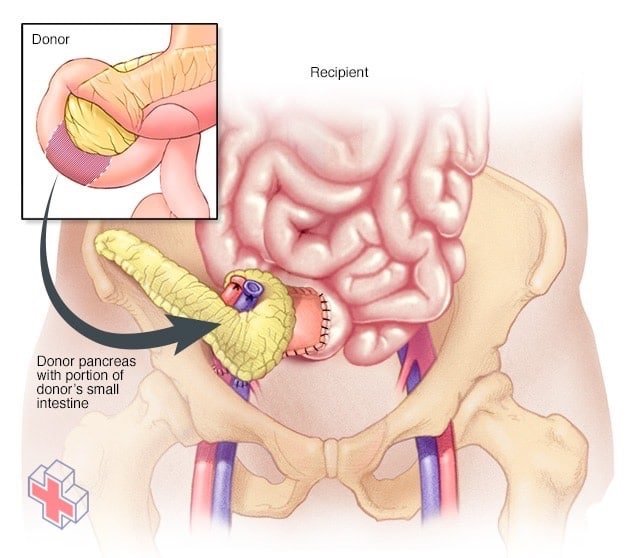
Transplantation du pancréas
Dans une greffe de pancréas, le pancréas du donneur avec un petit segment de l’intestin grêle du donneur est relié à un segment de votre intestin grêle. Votre pancréas d’origine est souvent laissé en place, sauf s’il provoque des complications.
Les chirurgiens effectuent les greffes de pancréas sous anesthésie générale, vous serez donc inconscient pendant l’intervention. L’anesthésiste ou le médecin anesthésiste vous donne des médicaments sous forme de gaz à respirer à travers un masque ou injecte un médicament liquide dans une veine.
Après votre perte de conscience :
- Une incision est pratiquée au centre de votre abdomen.
- Le chirurgien place le nouveau pancréas et une petite portion de l’intestin grêle du donneur dans votre abdomen inférieur.
- L’intestin du donneur est relié soit à votre intestin grêle, soit à votre vessie, et le pancréas du donneur est relié à des vaisseaux sanguins qui alimentent également vos jambes en sang.
- Votre propre pancréas est laissé en place pour faciliter la digestion.
- Si vous recevez également une greffe de rein, les vaisseaux sanguins du nouveau rein seront reliés aux vaisseaux sanguins de la partie inférieure de votre abdomen.
- L’uretère du nouveau rein – le tube qui relie le rein à la vessie – sera relié à votre vessie. À moins que vos propres reins ne causent des complications, comme une hypertension ou une infection, ils sont laissés en place.
L’équipe chirurgicale surveille votre rythme cardiaque, votre tension artérielle et votre taux d’oxygène sanguin tout au long de l’intervention.
L’opération de transplantation du pancréas dure généralement de trois à six heures, selon que vous subissez une transplantation du pancréas seul ou une transplantation du rein et du pancréas en même temps.
Après l’intervention
Après votre transplantation du pancréas, vous pouvez vous attendre à :
- Restez dans l’unité de soins intensifs pendant quelques jours. Les médecins et les infirmières surveillent votre état pour détecter les signes de complications. Votre nouveau pancréas devrait commencer à fonctionner immédiatement, et votre ancien pancréas continuera à assurer ses autres fonctions.
Si vous avez un nouveau rein, il produira de l’urine tout comme vos propres reins le faisaient lorsqu’ils étaient en bonne santé. Souvent, cela commence immédiatement. Mais dans certains cas, cela peut prendre jusqu’à quelques semaines pour atteindre une production normale d’urine.
- Passez environ une semaine à l’hôpital. Une fois que votre état est stable, on vous emmène dans une zone de récupération des greffes pour poursuivre votre convalescence. Attendez-vous à ressentir des douleurs autour du site de l’incision pendant votre convalescence.
- Faites-vous examiner fréquemment pendant que vous continuez à vous rétablir. Après votre sortie de l’hôpital, une surveillance étroite est nécessaire pendant trois à quatre semaines. Votre équipe de transplantation établira un calendrier de contrôle qui vous conviendra. Pendant cette période, si vous vivez dans une autre ville, vous devrez peut-être prendre des dispositions pour rester à proximité du centre de transplantation.
- Prenez des médicaments pour le reste de votre vie. Vous prendrez un certain nombre de médicaments après votre transplantation du pancréas. Des médicaments appelés immunosuppresseurs aident à empêcher votre système immunitaire d’attaquer votre nouveau pancréas. D’autres médicaments peuvent aider à réduire le risque d’autres complications, telles que l’infection et l’hypertension artérielle, après votre transplantation.
Des résultats
Après une greffe de pancréas réussie, votre nouveau pancréas fabriquera l’insuline dont votre corps a besoin, de sorte que vous n’aurez plus besoin d’une insulinothérapie pour traiter le diabète de type 1.
Mais même avec la meilleure compatibilité possible entre vous et le donneur, votre système immunitaire tentera de rejeter votre nouveau pancréas.
Pour éviter le rejet, vous devrez prendre des médicaments anti-rejet pour supprimer votre système immunitaire. Vous prendrez probablement ces médicaments pour le reste de votre vie. Comme les médicaments destinés à supprimer votre système immunitaire rendent votre corps plus vulnérable aux infections, votre médecin peut également vous prescrire des médicaments antibactériens, antiviraux et antifongiques.
Les signes et symptômes indiquant que votre corps pourrait rejeter votre nouveau pancréas sont les suivants :
- Douleurs au ventre
- Fièvre
- Sensibilité excessive au niveau du site de transplantation
- Augmentation du taux de sucre dans le sang
- Vomissements
- Diminution de la miction
Si vous ressentez l’un de ces symptômes, prévenez immédiatement votre équipe de transplantation.
Il n’est pas rare que les receveurs d’une greffe de pancréas connaissent un épisode de rejet aigu dans les premiers mois suivant l’intervention. Si c’est le cas, vous devrez retourner à l’hôpital pour être traité avec des médicaments anti-rejet intensifs.
Dans une greffe de pancréas, le pancréas du donneur est fixé à l’intestin grêle avec une partie de l’intestin grêle du donneur. Une fois que le nouveau pancréas du donneur est en place, il remplace la fonction du pancréas malade en libérant de l’insuline et d’autres enzymes dans le tractus gastro-intestinal.
Taux de survie des greffes de pancréas
Les taux de survie varient selon le type de procédure et le centre de transplantation. Le Scientific Registry of Transplant Recipients tient à jour des statistiques sur les transplantations pour tous les centres de transplantation américains.
Les taux de rejet du pancréas ont tendance à être légèrement plus élevés chez les receveurs d’une greffe de pancréas uniquement. On ne sait pas exactement pourquoi les résultats sont meilleurs pour ceux qui reçoivent un rein et un pancréas en même temps. Certaines recherches suggèrent que cela pourrait être dû au fait qu’il est plus difficile de surveiller et de détecter le rejet d’un pancréas seul par rapport à un pancréas et un rein.
Si votre nouveau pancréas échoue, vous pouvez reprendre les traitements à l’insuline et envisager une deuxième transplantation. Cette décision dépendra de votre état de santé actuel, de votre capacité à supporter l’intervention chirurgicale et de vos attentes quant au maintien d’une certaine qualité de vie.
Adaptation et soutien
Il est normal de se sentir anxieux ou accablé pendant l’attente d’une greffe ou d’avoir des craintes concernant le rejet, le retour au travail ou d’autres problèmes après une greffe. Rechercher le soutien d’amis et de membres de la famille peut vous aider à faire face à cette période stressante.
Votre équipe de transplantation peut également vous aider à trouver d’autres ressources utiles et des stratégies d’adaptation tout au long du processus de transplantation, par exemple :
- Rejoignez un groupe de soutien pour les transplantés. Parler avec d’autres personnes qui ont partagé votre expérience peut atténuer les craintes et l’anxiété.
- Partager vos expériences sur les médias sociaux. S’engager avec d’autres personnes ayant vécu une expérience similaire peut vous aider à vous adapter à votre situation changeante.
- Trouver des services de réadaptation. Si vous reprenez le travail, votre assistant social peut vous mettre en contact avec des services de réadaptation fournis par le département de réadaptation professionnelle de votre État d’origine.
- Fixer des objectifs et des attentes réalistes. Reconnaissez que la vie après la transplantation peut ne pas être exactement la même que la vie avant la transplantation. Avoir des attentes réalistes quant aux résultats et au temps de récupération peut aider à réduire le stress.
- S’informer. Apprenez tout ce que vous pouvez sur votre procédure et posez des questions sur les points que vous ne comprenez pas. La connaissance est source d’autonomie.
Nouvelles options de médicaments
Les chercheurs étudient activement les médicaments et les traitements destinés aux personnes ayant subi une greffe du pancréas. La recherche actuelle comprend la comparaison et le développement de nouveaux régimes de médicaments anti-rejet (immunosuppresseurs) pour empêcher votre corps de rejeter votre nouveau pancréas.
Par exemple, les chercheurs étudient les moyens de personnaliser les régimes d’entretien d’immunosuppression en utilisant la surveillance du système immunitaire.
Ils étudient également la possibilité de diminuer la dose des médicaments immunosuppresseurs, tels que les inhibiteurs de la calcineurine, pour réduire les effets secondaires.
Régime alimentaire et nutrition
Après votre greffe de pancréas, vous devez ajuster votre régime alimentaire pour que votre pancréas reste sain et fonctionne bien. Le maintien d’un poids sain grâce au régime alimentaire et à l’exercice peut aider à prévenir de nombreuses complications courantes après la transplantation, notamment les infections, les crises cardiaques et l’amincissement des os.
Votre équipe de transplantation comprend un spécialiste de la nutrition (diététicien) qui peut discuter de vos besoins en matière de nutrition et de régime alimentaire et répondre à toutes vos questions après votre transplantation.
Votre diététicien vous fournira également plusieurs options et idées d’aliments sains à utiliser dans votre plan de nutrition. Les recommandations de votre diététicien peuvent inclure :
- Mangez au moins cinq portions de fruits et de légumes par jour
- Manger des viandes maigres, de la volaille et du poisson
- Manger du pain, des céréales et d’autres produits à grains entiers
- Avoir suffisamment de fibres dans son alimentation quotidienne
- Boire du lait faible en matières grasses ou manger d’autres produits laitiers faibles en matières grasses pour aider à maintenir des niveaux de calcium sains
Votre diététiste peut également recommander :
- Limitez votre consommation de sel et de sodium en utilisant des herbes et des épices fraîches pour assaisonner les aliments et en évitant les aliments transformés
- Limiter les graisses malsaines, comme les graisses saturées contenues dans le beurre et les viandes rouges
- Limitez votre consommation de caféine et évitez la consommation excessive d’alcool
- Restez hydraté en buvant suffisamment d’eau et d’autres liquides chaque jour
- Éviter le pamplemousse et le jus de pamplemousse, la grenade et les oranges de Séville en raison de leur effet sur un groupe de médicaments immunosuppresseurs (inhibiteurs de la calcineurine)
- Suivre les pratiques de sécurité alimentaire pour réduire le risque d’infection
Exercice physique
L’exercice et l’activité physique doivent faire partie intégrante de votre vie après une transplantation du pancréas pour continuer à améliorer votre santé physique et mentale globale.
Après une greffe, l’exercice régulier aide à stimuler les niveaux d’énergie et à augmenter la force. Il vous aide également à maintenir un poids sain, à réduire le stress et à prévenir les complications courantes après une transplantation, telles que l’hypertension artérielle et l’hypercholestérolémie.
Votre équipe de transplantation vous recommandera un programme d’activité physique en fonction de vos besoins et objectifs individuels.
Peu de temps après votre transplantation, vous devriez marcher autant que vous le pouvez. Commencez ensuite à intégrer davantage d’activité physique dans votre vie quotidienne, notamment en pratiquant au moins 30 minutes d’exercice modéré cinq jours par semaine.
La marche, le vélo, la natation, les exercices de musculation à faible impact et d’autres activités physiques que vous aimez peuvent tous faire partie d’un mode de vie sain et actif après la transplantation. Mais n’oubliez pas de consulter votre équipe de transplantation avant de commencer ou de modifier votre programme d’exercices post-transplantation.

 Maladie de l’artère carotide
Maladie de l’artère carotide »
»
Laisser un commentaire