Vue d’ensemble
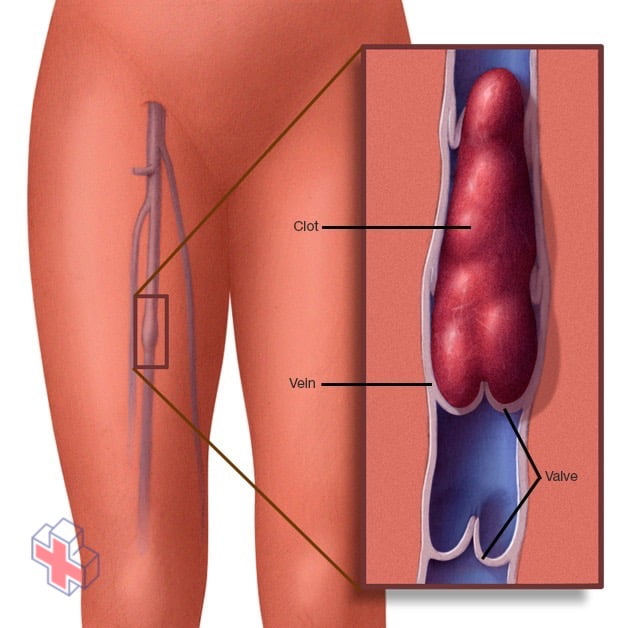
Caillot de sang dans une veine de la jambe
Un caillot de sang dans une veine de la jambe peut provoquer une douleur, une chaleur et une sensibilité dans la zone affectée.
La thrombose veineuse profonde (TVP) se produit lorsqu’un caillot de sang (thrombus) se forme dans une ou plusieurs des veines profondes de votre corps, généralement dans vos jambes. La thrombose veineuse profonde peut provoquer une douleur ou un gonflement de la jambe, mais elle peut aussi se produire sans aucun symptôme.
Vous pouvez souffrir d’une thrombose veineuse profonde si vous avez certaines conditions médicales qui affectent la façon dont votre sang coagule. Un caillot de sang dans les jambes peut également se produire si vous ne bougez pas pendant une longue période, par exemple après une opération ou un accident, lors d’un long voyage ou lorsque vous êtes alité.
La thrombose veineuse profonde peut être très grave car les caillots sanguins dans vos veines peuvent se détacher, voyager dans votre circulation sanguine et se coincer dans vos poumons, bloquant ainsi la circulation sanguine (embolie pulmonaire). Cependant, l’embolie pulmonaire peut survenir sans aucun signe de TVP.
Lorsque la TVP et l’embolie pulmonaire surviennent ensemble, on parle de thromboembolie veineuse (TEV).
Symptômes
Les signes et symptômes de la TVP peuvent inclure :
- Gonflement de la jambe affectée. Rarement, il y a un gonflement dans les deux jambes.
- Douleur dans la jambe. La douleur commence souvent dans le mollet et peut être ressentie comme une crampe ou une douleur.
- Une peau rouge ou décolorée sur la jambe.
- Une sensation de chaleur dans la jambe affectée.
La thrombose veineuse profonde peut se produire sans symptômes perceptibles.
Quand consulter un médecin
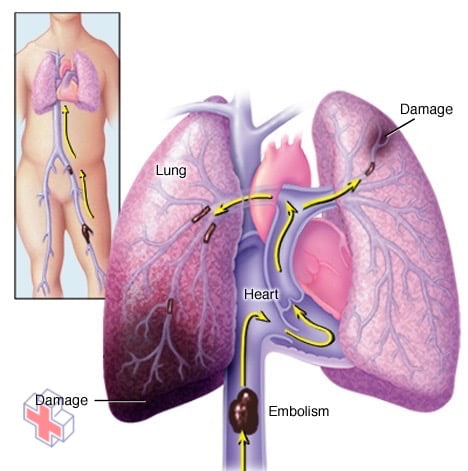
Embolie pulmonaire
L’embolie pulmonaire (EP) se produit lorsqu’un caillot sanguin se loge dans une artère du poumon, bloquant la circulation sanguine dans une partie du poumon. Les caillots sanguins partent le plus souvent des jambes et remontent par le côté droit du cœur jusqu’aux poumons. C’est ce qu’on appelle la TVP. Cependant, l’EP peut parfois survenir sans aucun signe de TVP.
Si vous présentez des signes ou des symptômes de TVP, contactez votre médecin.
Si vous développez des signes ou des symptômes d’une embolie pulmonaire (EP) – une complication potentiellement mortelle de la thrombose veineuse profonde – demandez une aide médicale d’urgence.
Les signes et symptômes d’une embolie pulmonaire sont les suivants :
- Un essoufflement soudain
- Une douleur ou une gêne au niveau de la poitrine qui s’aggrave lorsque vous respirez profondément ou lorsque vous toussez
- Sensation d’étourdissement ou de vertige, ou évanouissement
- Pouls rapide
- Respiration rapide
- Cracher du sang
Causes
Tout ce qui empêche votre sang de circuler ou de coaguler normalement peut provoquer un caillot sanguin.
Les principales causes de TVP sont les dommages causés à une veine par une opération ou un traumatisme et l’inflammation due à une infection ou une blessure.
Facteurs de risque
De nombreux facteurs peuvent augmenter votre risque de développer une TVP. Plus vous avez de facteurs de risque, plus votre risque de TVP est élevé. Les facteurs de risque de TVP sont les suivants :
- L’âge. Le fait d’avoir plus de 60 ans augmente le risque de TVP, bien que celle-ci puisse survenir à tout âge.
- La position assise pendant de longues périodes, comme lors d’un voyage en voiture ou en avion. Lorsque vos jambes restent immobiles pendant des heures, les muscles de vos mollets ne se contractent pas. Les contractions musculaires aident normalement le sang à circuler.
- Un alitement prolongé, comme lors d’un long séjour à l’hôpital, ou une paralysie. Des caillots sanguins peuvent se former dans les mollets de vos jambes si les muscles de vos mollets ne bougent pas pendant de longues périodes.
- Blessure ou chirurgie. Une blessure à vos veines ou une intervention chirurgicale peut augmenter le risque de formation de caillots sanguins.
- Grossesse. La grossesse augmente la pression dans les veines de votre bassin et de vos jambes. Les femmes souffrant d’un trouble héréditaire de la coagulation sont particulièrement à risque. Le risque de caillots sanguins lié à la grossesse peut persister jusqu’à six semaines après l’accouchement.
- Pilules contraceptives (contraceptifs oraux) ou traitement hormonal substitutif. Les deux peuvent augmenter la capacité de votre sang à coaguler.
- Le surpoids ou l’obésité. Le surpoids augmente la pression dans les veines de votre bassin et de vos jambes.
- Le tabagisme. Le tabagisme affecte la coagulation et la circulation sanguine, ce qui peut augmenter votre risque de TVP.
- Le cancer. Certaines formes de cancer augmentent les substances dans votre sang qui provoquent la coagulation du sang. Certaines formes de traitement du cancer augmentent également le risque de caillots sanguins.
- Insuffisance cardiaque. Cela augmente votre risque de TVP et d’embolie pulmonaire. Comme les personnes atteintes d’insuffisance cardiaque ont une fonction cardiaque et pulmonaire limitée, les symptômes causés par une embolie pulmonaire, même petite, sont plus perceptibles.
- Maladie intestinale inflammatoire. Les maladies intestinales, comme la maladie de Crohn ou la colite ulcéreuse, augmentent le risque de TVP.
- Des antécédents personnels ou familiaux de TVP ou d’EP. Si vous ou un membre de votre famille a souffert de l’une de ces maladies ou des deux, vous pourriez être plus à risque de développer une TVP.
- La génétique. Certaines personnes héritent de facteurs de risque ou de troubles génétiques, comme le facteur V Leiden, qui font que leur sang coagule plus facilement. Un trouble héréditaire en soi peut ne pas provoquer de caillots sanguins, à moins d’être associé à un ou plusieurs autres facteurs de risque.
- Aucun facteur de risque connu. Parfois, un caillot de sang dans une veine peut se produire sans facteur de risque sous-jacent apparent. C’est ce qu’on appelle une TEV non provoquée.
Complications
Les complications de la TVP peuvent inclure :
- Embolie pulmonaire (EP). L’EP est une complication potentiellement mortelle associée à la TVP. Elle se produit lorsqu’un vaisseau sanguin dans votre poumon est bloqué par un caillot sanguin (thrombus) qui se déplace vers votre poumon depuis une autre partie de votre corps, généralement votre jambe.
Il est important d’obtenir une aide médicale immédiate si vous présentez des signes et des symptômes d’EP. Un essoufflement soudain, une douleur thoracique lors de l’inspiration ou de la toux, une respiration rapide, un pouls rapide, une sensation de faiblesse ou d’évanouissement et des crachats de sang peuvent se produire avec un EP.
- Syndrome postphlébitique. Les dommages causés à vos veines par le caillot sanguin réduisent le flux sanguin dans les zones affectées, provoquant des douleurs et un gonflement des jambes, une décoloration de la peau et des plaies cutanées.
- Complications liées au traitement. Des complications peuvent résulter des anticoagulants utilisés pour traiter les TVP. Les saignements (hémorragies) sont un effet secondaire inquiétant des anticoagulants. Il est important de faire des analyses de sang régulières pendant que vous prenez de tels médicaments.
Prévention
Les mesures de prévention de la thrombose veineuse profonde sont les suivantes :
- Évitez de rester assis. Si vous avez subi une intervention chirurgicale ou si vous avez été alité pour d’autres raisons, essayez de bouger dès que possible. Si vous restez assis pendant un certain temps, ne croisez pas vos jambes, ce qui peut bloquer la circulation sanguine. Si vous parcourez une longue distance en voiture, arrêtez-vous toutes les heures environ et marchez.
Si vous êtes dans un avion, levez-vous ou marchez de temps en temps. Si vous ne pouvez pas le faire, faites de l’exercice avec la partie inférieure de vos jambes. Essayez de lever et d’abaisser vos talons tout en gardant vos orteils sur le sol, puis de lever vos orteils avec vos talons sur le sol.
- Ne fumez pas. Fumer augmente votre risque de contracter une TVP.
- Faites de l’exercice et gérez votre poids. L’obésité est un facteur de risque de TVP. L’exercice régulier diminue votre risque de caillots sanguins, ce qui est particulièrement important pour les personnes qui sont souvent assises ou qui voyagent fréquemment.
Diagnostic
Pour diagnostiquer une TVP, votre médecin vous interrogera sur vos symptômes. Vous passerez également un examen physique afin que votre médecin puisse rechercher des zones de gonflement, de sensibilité ou des changements de couleur de la peau.
Les tests que vous subirez dépendront du fait que votre médecin pense que vous présentez un risque faible ou élevé de TVP. Les tests utilisés pour diagnostiquer ou exclure un caillot sanguin comprennent :
- Test sanguin D-dimère. Le dimère D est un type de protéine produite par les caillots sanguins. Presque toutes les personnes souffrant d’une TVP grave ont un taux sanguin accru de D dimère. Un résultat normal au test D-dimer permet souvent d’exclure une EP.
- Échographie duplex. Ce test non invasif utilise des ondes sonores pour créer des images de la façon dont le sang circule dans vos veines. C’est le test standard pour diagnostiquer une TVP. Pour le test, un technicien déplace doucement un petit appareil portatif (transducteur) sur votre peau, au-dessus de la zone du corps à étudier. Parfois, une série d’échographies est effectuée sur plusieurs jours pour déterminer si un caillot sanguin se développe ou pour vérifier la présence d’un nouveau caillot.
- Vénographie. Un colorant est injecté dans une grosse veine de votre pied ou de votre cheville. Une radiographie crée une image des veines de vos jambes et de vos pieds, afin de rechercher des caillots. Ce test est invasif, il est donc rarement pratiqué. D’autres tests, comme l’échographie, sont souvent effectués en premier.
- Imagerie par résonance magnétique (IRM). Ce test peut être effectué pour diagnostiquer une TVP dans les veines de l’abdomen.
Traitement
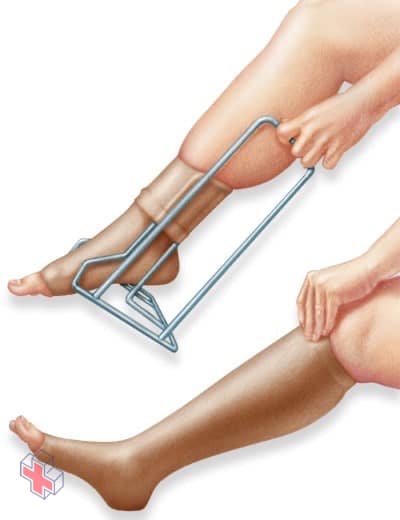
Bas de compression
Les bas de compression, également appelés bas de contention, compriment vos jambes, favorisant ainsi la circulation. Un préposé aux bas peut vous aider à enfiler les bas.
Le traitement de la TVP a trois objectifs principaux.
- Empêcher le caillot de grossir.
- Empêcher le caillot de se détacher et de se déplacer vers les poumons.
- Réduire les risques d’une nouvelle TVP.
Les options de traitement de la TVP comprennent :
- Anticoagulants. La TVP est le plus souvent traitée avec des anticoagulants, également appelés anticoagulants. Ces médicaments ne détruisent pas les caillots sanguins existants, mais ils peuvent empêcher les caillots de grossir et réduire votre risque de développer d’autres caillots.
Les anticoagulants peuvent être pris par la bouche ou administrés par voie intraveineuse ou par une injection sous la peau. L’héparine est généralement administrée par IV. Les anticoagulants injectables les plus couramment utilisés pour la TVP sont l’énoxaparine (Lovenox) et le fondaparinux (Arixtra).
Après avoir pris un anticoagulant injectable pendant quelques jours, votre médecin peut vous faire passer à une pilule. Des exemples d’anticoagulants que vous avalez sont la warfarine (Jantoven) et le dabigatran (Pradaxa).
Certains anticoagulants n’ont pas besoin d’être administrés au préalable par voie intraveineuse ou par injection. Ces médicaments sont le rivaroxaban (Xarelto), l’apixaban (Eliquis) ou l’edoxaban (Savaysa). Ils peuvent être commencés immédiatement après le diagnostic.
Vous devrez peut-être prendre des anticoagulants pendant trois mois ou plus. Il est important de les prendre exactement comme prescrit pour éviter des effets secondaires graves.
Si vous prenez de la warfarine, vous devrez subir régulièrement des analyses de sang pour vérifier le temps que met votre sang à coaguler. Les femmes enceintes ne doivent pas prendre certains médicaments anticoagulants.
- Les anticoagulants. Également appelés thrombolytiques, ces médicaments peuvent être prescrits si vous souffrez d’un type plus grave de TVP ou d’EP, ou si les autres médicaments ne fonctionnent pas.
Ces médicaments sont administrés soit par voie intraveineuse, soit par un tube (cathéter) placé directement dans le caillot. Les anticoagulants peuvent provoquer des saignements graves, ils ne sont donc généralement utilisés que pour les personnes présentant des caillots sanguins sévères.
- Filtres. Si vous ne pouvez pas prendre de médicaments pour fluidifier votre sang, on peut vous insérer un filtre dans une grande veine – la veine cave – dans votre abdomen. Un filtre de la veine cave empêche les caillots qui se détachent de se loger dans vos poumons.
- Bas de compression. Ces bas spéciaux pour les genoux réduisent les risques que votre sang s’accumule et coagule. Pour aider à prévenir le gonflement associé à la thrombose veineuse profonde, portez-les sur vos jambes, des pieds jusqu’au niveau de vos genoux environ. Vous devriez porter ces bas pendant la journée pendant au moins deux ans, si possible.
Mode de vie et remèdes maison
Une fois que vous avez reçu un traitement pour une TVP, il est important de suivre certains changements de style de vie pour gérer votre état et prévenir un autre caillot sanguin. Les changements de mode de vie comprennent :
- Demandez à votre médecin de vous conseiller sur votre régime alimentaire. Les aliments riches en vitamine K, comme les épinards, le chou frisé, les autres légumes verts à feuilles et les choux de Bruxelles, peuvent interférer avec la warfarine.
- Prenez vos médicaments comme indiqué. Votre médecin vous dira combien de temps vous aurez besoin du traitement. Si vous prenez certains anticoagulants, vous devrez subir une analyse de sang pour voir si votre sang coagule bien.
- Surveillez les saignements excessifs. Cela peut être un effet secondaire des anticoagulants. Parlez à votre médecin des activités qui pourraient vous causer des bleus ou des coupures, car même une blessure mineure pourrait devenir grave si vous prenez des anticoagulants.
- Bougez. Si vous avez été alité en raison d’une intervention chirurgicale ou d’autres facteurs, plus vous bougez tôt, plus les risques de formation de caillots sanguins sont faibles.
- Portez des bas de compression. Portez-les pour aider à prévenir la formation de caillots sanguins dans les jambes si votre médecin vous le recommande.
La préparation de votre rendez-vous
La TVP est considérée comme une urgence médicale, il est donc important de se faire évaluer rapidement. Toutefois, si vous avez du temps avant votre rendez-vous, voici quelques informations pour vous aider à vous préparer.
Ce que vous pouvez faire
Faites une liste de :
- Vos symptômes, y compris ceux qui ne semblent pas liés à une thrombose veineuse profonde, et le moment où ils ont commencé
- Desinformations personnelles clés, y compris des notes sur les voyages, les séjours à l’hôpital, toute maladie, chirurgie ou traumatisme au cours des trois derniers mois, et tout antécédent personnel ou familial de troubles de la coagulation sanguine
- Tous les médicaments, vitamines ou autres compléments que vous prenez, y compris les doses
- Questions à poser à votre médecin
Si possible, emmenez un membre de votre famille ou un ami avec vous pour vous aider à vous souvenir des informations qui vous sont données.
Pour une TVP, les questions à poser à votre médecin sont les suivantes :
- Quelle est la cause la plus probable de mes symptômes ?
- De quels tests ai-je besoin ?
- Quel est le meilleur traitement ?
- Quelles sont les alternatives à l’approche primaire que vous proposez ?
- Devrai-je restreindre mon activité physique ou mes déplacements ?
- J’ai d’autres problèmes de santé. Comment puis-je gérer au mieux ces conditions ensemble ?
- Existe-t-il des brochures ou d’autres documents imprimés que je peux obtenir ? Quels sites Internet recommandez-vous ?
Ce que vous pouvez attendre de votre médecin
Votre médecin est susceptible de vous poser des questions, telles que :
- Avez-vous été inactif dernièrement, par exemple en restant assis ou allongé pendant de longues périodes ?
- Vos symptômes vous dérangent-ils tout le temps, ou vont-ils par intermittence ?
- Quelle est la gravité de vos symptômes ?
- Qu’est-ce qui fait que vos symptômes s’améliorent, le cas échéant ?
- Quelque chose aggrave-t-il vos symptômes ?

 »
»
Laisser un commentaire