Vue d’ensemble
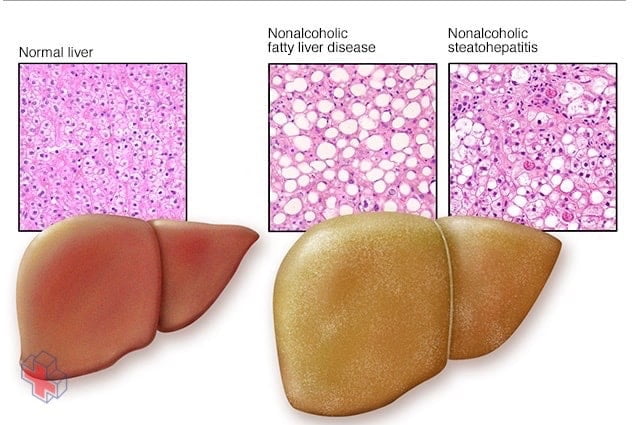
La stéatose hépatique non alcoolique
Par rapport à un foie normal (à gauche), un foie gras (à droite) apparaît hypertrophié et décoloré. Les échantillons de tissus révèlent des dépôts de graisse dans la stéatose hépatique non alcoolique, tandis que l’inflammation et les cicatrices avancées (cirrhose) sont visibles dans la stéatohépatite non alcoolique.
La stéatose hépatique non alcoolique (NAFLD) est un terme générique désignant une série d’affections hépatiques affectant les personnes qui consomment peu ou pas d’alcool. Comme son nom l’indique, la principale caractéristique de la NAFLD est une trop grande quantité de graisse stockée dans les cellules du foie.
La NAFLD est de plus en plus courante dans le monde, notamment dans les pays occidentaux. Aux États-Unis, il s’agit de la forme la plus courante de maladie chronique du foie, qui touche environ un quart de la population.
Certaines personnes atteintes de NAFLD peuvent développer une stéatohépatite non alcoolique (NASH), une forme agressive de stéatose hépatique, qui est marquée par une inflammation du foie et peut évoluer vers une cicatrisation avancée (cirrhose) et une insuffisance hépatique. Ces dommages sont similaires à ceux causés par une forte consommation d’alcool.
Symptômes
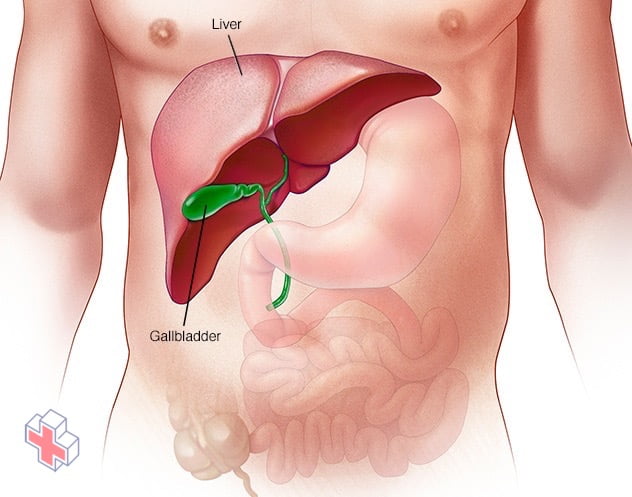
Le foie
Le foie est votre plus grand organe interne. De la taille d’un ballon de football, il est situé principalement dans la partie supérieure droite de votre abdomen, sous le diaphragme et au-dessus de votre estomac.
La NAFLD ne provoque généralement aucun signe ni symptôme. Lorsqu’elle le fait, ils peuvent inclure :
- Fatigue
- Douleur ou gêne dans la partie supérieure droite de l’abdomen
Les signes et symptômes possibles de la NASH et de la cicatrisation avancée (cirrhose) sont les suivants :
- Gonflement de l’abdomen (ascite)
- Vaisseaux sanguins hypertrophiés juste sous la surface de la peau
- Hypertrophie de la rate
- Paumes rouges
- Jaunissement de la peau et des yeux (jaunisse)
Quand consulter un médecin
Prenez rendez-vous avec votre médecin si vous présentez des signes et symptômes persistants qui vous inquiètent.
Diagnostic
Étant donné que la NAFLD ne provoque aucun symptôme dans la plupart des cas, elle fait souvent l’objet d’une consultation médicale lorsque des tests effectués pour d’autres raisons indiquent un problème de foie. Cela peut se produire si votre foie présente un aspect inhabituel à l’échographie ou si vous avez un test d’enzymes hépatiques anormal.
Les tests effectués pour préciser le diagnostic et déterminer la gravité de la maladie comprennent :
Des analyses de sang
- Formule sanguine complète
- Tests des enzymes hépatiques et de la fonction hépatique
- Tests pour l’hépatite virale chronique (hépatite A, hépatite C et autres)
- Test de dépistage de la maladie cœliaque
- Glycémie à jeun
- Hémoglobine A1C, qui indique le degré de stabilité de votre glycémie
- Profil lipidique, qui mesure les graisses dans le sang, comme le cholestérol et les triglycérides
Procédures d’imagerie
Les procédures d’imagerie utilisées pour diagnostiquer la NAFLD incluent :
- Échographie abdominale, qui est souvent le test initial en cas de suspicion de maladie du foie.
- Latomographie par ordinateur (CT) ou l’imagerie par résonance magnétique (IRM) de l’abdomen. Ces techniques n’ont pas la capacité de distinguer la NASH de la NAFLD, mais peuvent néanmoins être utilisées.
- L’élastographie transitoire, une forme améliorée d’échographie qui mesure la rigidité de votre foie. La rigidité du foie indique une fibrose ou une cicatrisation.
- L’élastographie par résonance magnétique, fonctionne en combinant l’imagerie IRM avec des ondes sonores pour créer une carte visuelle (élastogramme) montrant la rigidité des tissus du corps.
L’examen du tissu hépatique
Si les autres tests ne sont pas concluants, votre médecin peut recommander une procédure visant à prélever un échantillon de tissu de votre foie (biopsie du foie). L’échantillon de tissu est examiné dans un laboratoire pour rechercher des signes d’inflammation et de cicatrisation.
Une biopsie du foie peut être inconfortable, et elle comporte de petits risques que votre médecin examinera en détail avec vous. Cette procédure est réalisée par l’insertion d’une aiguille à travers la paroi abdominale et dans le foie.
Traitement
La première ligne de traitement est généralement la perte de poids par la combinaison d’un régime alimentaire sain et de l’exercice. La perte de poids s’attaque aux conditions qui contribuent à la NAFLD. Idéalement, une perte de 10 % du poids corporel est souhaitable, mais l’amélioration des facteurs de risque peut devenir apparente si vous perdez ne serait-ce que 3 à 5 % de votre poids de départ. La chirurgie de perte de poids est également une option pour ceux qui doivent perdre beaucoup de poids.
Pour les personnes atteintes d’une cirrhose due à la NASH, une transplantation du foie peut être une option.
Traitements futurs potentiels
Aucun traitement médicamenteux n’a été approuvé par la Food and Drug Administration pour la stéatose hépatique non alcoolique, mais quelques médicaments sont à l’étude et donnent des résultats prometteurs.

 »
»
Laisser un commentaire