Vue d’ensemble
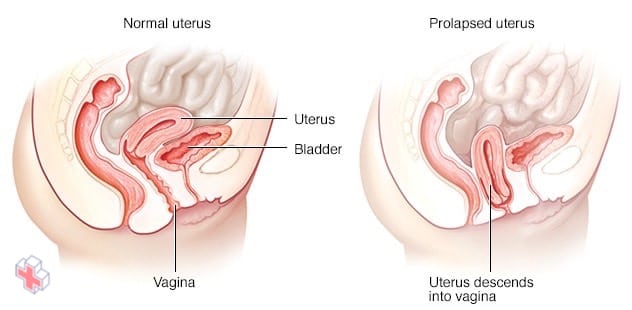
Prolapsus utérin
Normalement, des ligaments de soutien et d’autres tissus conjonctifs maintiennent votre utérus en place à l’intérieur de votre cavité pelvienne. L’affaiblissement de ces structures de soutien permet à l’utérus de glisser vers le bas dans le vagin. En conséquence, le vagin est également tiré vers le bas et peut se retourner. Les médecins appellent ce mouvement de l’utérus vers le bas un prolapsus utérin.
Le prolapsus utérin se produit lorsque les muscles et les ligaments du plancher pelvien s’étirent et s’affaiblissent et ne fournissent plus un soutien suffisant à l’utérus. En conséquence, l’utérus glisse vers le bas dans le vagin ou fait saillie hors de celui-ci.
Le prolapsus utérin peut survenir chez les femmes de tout âge. Mais il touche souvent les femmes ménopausées qui ont eu un ou plusieurs accouchements par voie vaginale.
Un prolapsus utérin léger ne nécessite généralement pas de traitement. Mais si le prolapsus utérin vous met mal à l’aise ou perturbe votre vie normale, vous pourriez bénéficier d’un traitement.
Symptômes
Le prolapsus utérin léger ne provoque généralement pas de signes ou de symptômes. Les signes et symptômes d’un prolapsus utérin modéré à grave sont les suivants :
- Sensation de lourdeur ou de tiraillement dans votre bassin
- Tissu dépassant de votre vagin
- Problèmes urinaires, tels qu’une fuite d’urine (incontinence) ou une rétention d’urine
- Difficulté à aller à la selle
- Sensation d’être assise sur une petite boule ou de voir quelque chose tomber de votre vagin
- Problèmes sexuels, tels qu’une sensation de relâchement du tonus de votre tissu vaginal
Souvent, les symptômes sont moins gênants le matin et s’aggravent au fil de la journée.
Quand consulter un médecin
Consultez votre médecin pour discuter de vos options si les signes et symptômes du prolapsus utérin deviennent gênants et perturbent vos activités normales.
Causes
Le prolapsus utérin résulte de l’affaiblissement des muscles pelviens et des tissus de soutien. Les causes de l’affaiblissement des muscles et des tissus pelviens sont les suivantes :
- Grossesse
- Travail et accouchement difficiles ou traumatisme pendant l’accouchement
- Accouchement d’un gros bébé
- Surcharge pondérale ou obésité
- Baisse du taux d’œstrogène après la ménopause
- Constipation chronique ou efforts pour aller à la selle
- Toux ou bronchite chronique
- Le soulèvement répété de charges lourdes
Facteurs de risque
Les facteurs qui peuvent augmenter votre risque de prolapsus utérin sont les suivants :
- Une ou plusieurs grossesses et accouchements par voie vaginale
- Donner naissance à un gros bébé
- L’augmentation de l’âge
- Obésité
- Une chirurgie pelvienne antérieure
- Constipation chronique ou efforts fréquents pendant les selles
- Antécédents familiaux de faiblesse du tissu conjonctif
- Être hispanique ou blanc
Complications
Le prolapsus utérin est souvent associé au prolapsus d’autres organes pelviens. Vous pourriez ressentir :
- Prolapsus antérieur (cystocèle). La faiblesse du tissu conjonctif qui sépare la vessie et le vagin peut entraîner le bombement de la vessie dans le vagin. Le prolapsus antérieur est également appelé prolapsus de la vessie.
- Prolapsus vaginal postérieur (rectocèle). La faiblesse du tissu conjonctif séparant le rectum et le vagin peut entraîner le bombement du rectum dans le vagin. Vous pourriez avoir des difficultés à aller à la selle.
Un prolapsus utérin grave peut déplacer une partie de la muqueuse vaginale, la faisant dépasser à l’extérieur du corps. Le tissu vaginal qui frotte contre les vêtements peut entraîner des plaies vaginales (ulcères.) Dans de rares cas, les plaies peuvent s’infecter.
Prévention
Pour réduire votre risque de prolapsus utérin, essayez de :
- Faites régulièrement des exercices de Kegel. Ces exercices peuvent renforcer les muscles de votre plancher pelvien – ce qui est particulièrement important après l’accouchement.
- Traitez et prévenez la constipation. Buvez beaucoup de liquides et mangez des aliments riches en fibres, comme les fruits, les légumes, les haricots et les céréales complètes.
- Évitez de soulever des charges lourdes et soulevez-les correctement. Lorsque vous soulevez des charges, utilisez vos jambes plutôt que votre taille ou votre dos.
- Contrôlez la toux. Faites-vous traiter pour une toux chronique ou une bronchite, et ne fumez pas.
- Évitez la prise de poids. Discutez avec votre médecin pour déterminer votre poids idéal et obtenir des conseils sur les stratégies de perte de poids, si vous en avez besoin.
Diagnostic
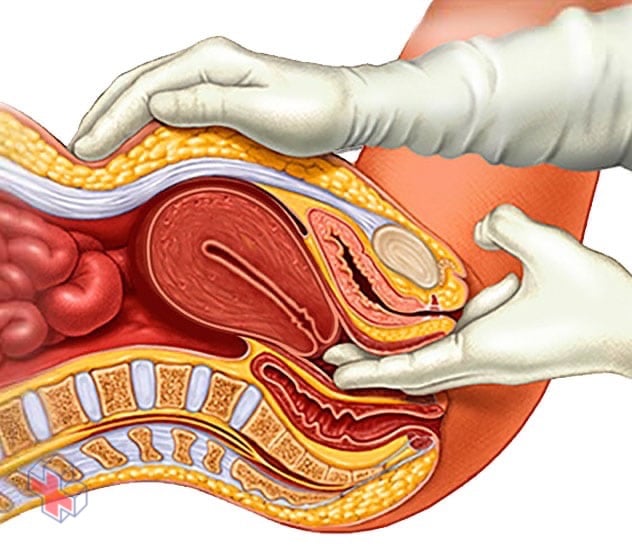
Examen pelvien
Au cours d’un examen pelvien, votre médecin insère deux doigts gantés dans votre vagin. Tout en appuyant simultanément sur votre abdomen, il peut évaluer votre utérus, vos ovaires et d’autres organes pelviens.
Un diagnostic de prolapsus utérin est généralement posé lors d’un examen pelvien.
Au cours de l’examen pelvien, votre médecin vous posera probablement les questions suivantes :
- S’accroupir comme pour aller à la selle. Le fait de se baisser peut aider votre médecin à évaluer l’ampleur du glissement de l’utérus dans le vagin.
- Contractez vos muscles pelviens comme si vous arrêtiez un jet d’urine. Ce test permet de vérifier la force de vos muscles pelviens.
Vous pourriez remplir un questionnaire qui aide votre médecin à évaluer comment le prolapsus utérin affecte votre qualité de vie. Ces informations permettent d’orienter les décisions de traitement.
Si vous souffrez d’incontinence sévère, votre médecin pourra vous recommander des tests pour mesurer le fonctionnement de votre vessie (test urodynamique).
Traitement
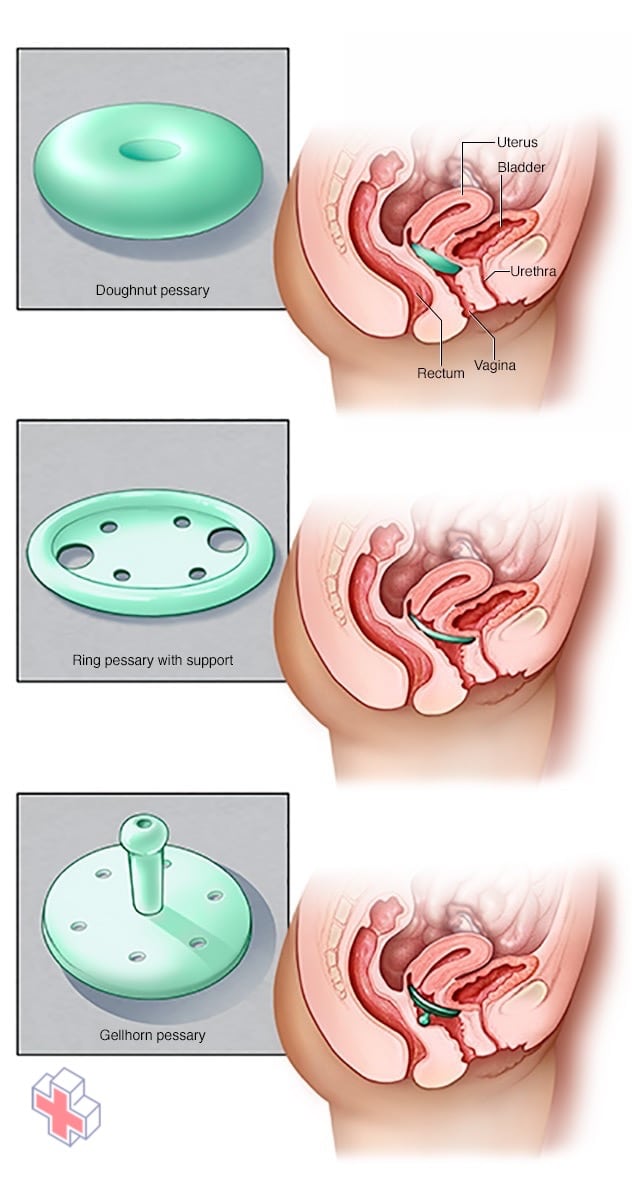
Types de pessaires
Les pessaires existent en plusieurs formes et tailles. Le dispositif s’insère dans votre vagin et apporte un soutien aux tissus vaginaux déplacés par le prolapsus des organes pelviens. Votre médecin peut vous ajuster un pessaire et vous aider à décider du type le plus adapté à vos besoins.
Le traitement dépend de la gravité du prolapsus utérin. Votre médecin peut vous recommander :
- Mesures d’auto-soins. Si votre prolapsus utérin ne provoque que peu ou pas de symptômes, de simples mesures d’auto-soins peuvent vous soulager ou aider à prévenir l’aggravation du prolapsus. Les mesures d’auto-soins comprennent la réalisation d’exercices de Kegel pour renforcer vos muscles pelviens, la perte de poids et le traitement de la constipation.
- Pessaire. Un pessaire vaginal est un anneau en plastique ou en caoutchouc inséré dans votre vagin pour soutenir les tissus bombés. Un pessaire doit être retiré régulièrement pour être nettoyé.
Une intervention chirurgicale
Votre médecin peut recommander une intervention chirurgicale pour réparer le prolapsus utérin. Une chirurgie mini-invasive (laparoscopique) ou vaginale peut être une option.
La chirurgie peut impliquer :
- Réparation des tissus affaiblis du plancher pelvien. Cette chirurgie est généralement abordée par le vagin mais parfois par l’abdomen. Le chirurgien peut greffer vos propres tissus, ceux d’un donneur ou un matériau synthétique sur les structures affaiblies du plancher pelvien afin de soutenir vos organes pelviens.
- L’ablation de votre utérus (hystérectomie). L’hystérectomie peut être recommandée pour un prolapsus utérin dans certains cas. Une hystérectomie est généralement très sûre, mais toute intervention chirurgicale s’accompagne d’un risque de complications.
Discutez avec votre médecin de toutes vos options de traitement pour être sûr de comprendre les risques et les avantages de chacune d’entre elles afin de pouvoir choisir ce qui vous convient le mieux.
Mode de vie et remèdes maison
En fonction de la gravité de votre prolapsus utérin, des mesures d’autogestion de la santé peuvent vous soulager. Vous pouvez essayer de :
- Effectuez des exercices de Kegel pour renforcer les muscles pelviens et soutenir le fascia affaibli
- Évitez la constipation en mangeant des aliments riches en fibres et en buvant beaucoup de liquides
- Évitez de vous baisser pour aller à la selle
- Évitez de soulever des objets lourds
- Contrôlez la toux
- Perdez du poids si vous êtes en surpoids ou obèse
Exercices de Kegel
Les exercices de Kegel renforcent les muscles de votre plancher pelvien. Un plancher pelvien fort offre un meilleur soutien à vos organes pelviens, empêche le prolapsus de s’aggraver et soulage les symptômes associés au prolapsus utérin.
Pour effectuer les exercices de Kegel :
- Serrez (contractez) les muscles de votre plancher pelvien comme si vous essayiez d’empêcher l’émission de gaz.
- Maintenez la contraction pendant cinq secondes, puis relâchez pendant cinq secondes. Si cela est trop difficile, commencez par tenir la contraction pendant deux secondes et détendez-vous pendant trois secondes.
- Travaillez jusqu’à tenir les contractions pendant 10 secondes à la fois.
- Visez au moins trois séries de 10 répétitions chaque jour.
Les exercices de Kegel sont plus efficaces lorsqu’ils sont enseignés par un kinésithérapeute et renforcés par le biofeedback. Le biofeedback implique l’utilisation de dispositifs de surveillance qui permettent de s’assurer que vous serrez les muscles correctement pendant la meilleure durée possible.
Une fois que vous avez appris la bonne méthode, vous pouvez faire les exercices de Kegel discrètement à peu près n’importe quand, que vous soyez assis à votre bureau ou détendu sur le canapé.
Préparation de votre rendez-vous
Il se peut que l’on vous oriente vers un gynécologue.
Voici quelques informations pour vous aider à vous préparer à votre rendez-vous.
Ce que vous pouvez faire
- Énumérez les symptômes que vous avez eus, et depuis combien de temps
- Énumérez tous les médicaments, vitamines et suppléments que vous prenez, y compris les doses
- Dressez la liste des principales informations personnelles et médicales, y compris les autres pathologies, les changements de vie récents et les facteurs de stress
- Préparez des questions à poser à votre médecin
Pour le prolapsus utérin, voici quelques questions de base à poser à votre médecin :
- Que puis-je faire à la maison pour soulager mes symptômes ?
- Quelles sont les chances que le prolapsus s’aggrave si je ne fais rien ?
- Quelle approche thérapeutique recommandez-vous ?
- Quelle est la probabilité que le prolapsus utérin se reproduise si je subis une intervention chirurgicale pour le traiter ?
- Quels sont les risques de l’opération ?
Pendant votre rendez-vous, n’hésitez pas à poser d’autres questions au fur et à mesure qu’elles vous viennent à l’esprit.
Ce que vous pouvez attendre de votre médecin
Votre médecin est susceptible de vous poser un certain nombre de questions, notamment :
- Quels sont les symptômes que vous ressentez ?
- Quand avez-vous remarqué vos symptômes pour la première fois ? Se sont-ils aggravés avec le temps ?
- Avez-vous des douleurs pelviennes ?
- Avez-vous déjà eu des fuites d’urine ?
- Avez-vous déjà eu une toux grave ou continue ?
- Soulevez-vous des objets lourds dans votre travail ou vos activités quotidiennes ?
- Faites-vous des efforts pendant les selles ?
- Un membre de votre famille a-t-il déjà eu un prolapsus utérin ou d’autres problèmes pelviens ?
- Combien d’enfants avez-vous mis au monde ? Vos accouchements ont-ils été vaginaux ?
- Prévoyez-vous d’avoir des enfants à l’avenir ?

 Dermatite atopique (eczéma)
Dermatite atopique (eczéma)
Laisser un commentaire