Vue d’ensemble
La polycythémie vraie est un type de cancer du sang. Elle amène votre moelle osseuse à fabriquer trop de globules rouges. Ces cellules en excès épaississent votre sang, ralentissant son flux, ce qui peut provoquer de graves problèmes, comme des caillots sanguins.
La polycythemia vera est rare. Elle se développe généralement lentement, et vous pouvez en être atteint pendant des années sans le savoir. Souvent, l’affection est découverte lors d’une analyse de sang effectuée pour une autre raison.
Sans traitement, la polycythémie vraie peut mettre la vie en danger. Mais des soins médicaux appropriés peuvent aider à atténuer les signes, les symptômes et les complications de cette maladie.
Symptômes
De nombreuses personnes atteintes de polyglobulie vera ne présentent pas de signes ou de symptômes notables. Certaines personnes peuvent développer des symptômes vagues tels que des maux de tête, des vertiges, de la fatigue et une vision floue.
Les symptômes plus spécifiques de la polyglobulie vera comprennent :
- Démangeaisons, surtout après un bain ou une douche chaude
- Engourdissement, picotement, brûlure ou faiblesse dans vos mains, pieds, bras ou jambes
- Une sensation de plénitude peu après avoir mangé et des ballonnements ou des douleurs dans la partie supérieure gauche de l’abdomen en raison d’une hypertrophie de la rate
- Des saignements inhabituels, comme un saignement de nez ou des gencives
- Gonflement douloureux d’une articulation, souvent le gros orteil
- Essoufflement et difficulté à respirer en position allongée
Quand consulter un médecin
Prenez rendez-vous avec votre médecin si vous présentez des signes ou des symptômes de polyglobulie vera.
Causes
La polyglobulie vera survient lorsqu’une mutation dans un gène entraîne un problème de production de cellules sanguines. Normalement, votre organisme régule le nombre de chacun des trois types de cellules sanguines que vous avez – les globules rouges, les globules blancs et les plaquettes. Mais dans le cas de la polyglobulie vera, votre moelle osseuse fabrique trop de certaines de ces cellules sanguines.
La cause de la mutation génétique de la polyglobulie vera est inconnue, mais elle n’est généralement pas héritée de vos parents.
Facteurs de risque
La polyglobulie vera peut survenir à tout âge, mais elle est plus fréquente chez les adultes entre 50 et 75 ans. Les hommes sont plus susceptibles d’être atteints de polyglobulie vera, mais les femmes ont tendance à contracter la maladie à un âge plus jeune.
Complications
Les complications possibles de la polyglobulie vera sont les suivantes :
- Caillots de sang. L’augmentation de l’épaisseur du sang et la diminution du flux sanguin, ainsi que des anomalies dans vos plaquettes, augmentent votre risque de caillots sanguins. Les caillots sanguins peuvent provoquer un accident vasculaire cérébral, une crise cardiaque ou le blocage d’une artère dans vos poumons ou d’une veine dans un muscle de la jambe ou dans l’abdomen.
- Hypertrophie de la rate. Votre rate aide votre corps à combattre les infections et à filtrer les matières indésirables, comme les cellules sanguines anciennes ou endommagées. L’augmentation du nombre de cellules sanguines causée par la polycythemia vera fait travailler votre rate plus que la normale, ce qui entraîne son élargissement.
- Problèmes dus à un taux élevé de globules rouges. Un nombre trop élevé de globules rouges peut entraîner un certain nombre d’autres complications, notamment des plaies ouvertes sur la paroi interne de votre estomac, de la partie supérieure de l’intestin grêle ou de l’œsophage (ulcères gastro-duodénaux) et une inflammation de vos articulations (goutte).
- Autres troubles sanguins. Dans de rares cas, la polyglobulie vera peut entraîner d’autres maladies du sang, notamment un trouble progressif dans lequel la moelle osseuse est remplacée par du tissu cicatriciel, une affection dans laquelle les cellules souches n’arrivent pas à maturité ou ne fonctionnent pas correctement, ou un cancer du sang et de la moelle osseuse (leucémie aiguë).
Diagnostic
Votre médecin prendra connaissance des antécédents médicaux détaillés et procédera à un examen physique.
Analyses sanguines
Si vous êtes atteint de polyglobulie vera, des analyses de sang peuvent révéler :
- Plus de globules rouges que la normale et, parfois, une augmentation des plaquettes ou des globules blancs
- Un pourcentage plus élevé de globules rouges qui composent le volume sanguin total (mesure de l’hématocrite)
- Des taux élevés de la protéine riche en fer contenue dans les globules rouges qui transporte l’oxygène (hémoglobine)
Une aspiration ou une biopsie de la moelle osseuse
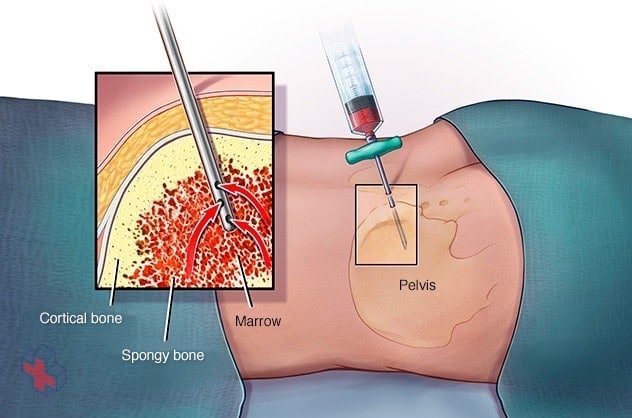
Examen de la moelle osseuse
Lors d’une aspiration de la moelle osseuse, un médecin ou une infirmière utilise une fine aiguille pour prélever une petite quantité de moelle osseuse liquide, généralement à un endroit situé à l’arrière de votre os de la hanche (pelvis). Une biopsie de la moelle osseuse est souvent effectuée en même temps. Cette deuxième procédure permet de retirer un petit morceau de tissu osseux et la moelle enfermée.
Si votre médecin soupçonne que vous êtes atteint de polyglobulie vera, il peut vous recommander de prélever un échantillon de votre moelle osseuse par le biais d’une aspiration ou d’une biopsie de la moelle osseuse.
Une biopsie de la moelle osseuse consiste à prélever un échantillon de matière solide de la moelle osseuse. Une aspiration de la moelle osseuse est généralement effectuée en même temps. Lors d’une aspiration, votre médecin prélève un échantillon de la partie liquide de votre moelle.
Test génétique spécifique
Si vous êtes atteint de polyglobulie vera, l’analyse de votre moelle osseuse ou de votre sang pourrait révéler la mutation génétique associée à la maladie.
Traitement
Il n’existe pas de traitement curatif de la polyglobulie vera. Le traitement se concentre sur la réduction de votre risque de complications. Ces traitements peuvent également soulager vos symptômes.
Retraits de sang
Le traitement le plus courant de la polychymie vera consiste à effectuer des prélèvements sanguins fréquents, en utilisant une aiguille dans une veine (phlébotomie). C’est la même procédure que celle utilisée pour donner du sang.
Cela diminue votre volume sanguin et réduit le nombre de cellules sanguines en excès. La fréquence des prélèvements sanguins dépend de la gravité de votre état.
Traitements pour réduire les démangeaisons
Si vous souffrez de démangeaisons gênantes, votre médecin peut vous prescrire des médicaments, comme des antihistaminiques, ou vous recommander un traitement par rayons ultraviolets pour soulager votre gêne.
Des médicaments normalement utilisés pour traiter la dépression, appelés inhibiteurs sélectifs de la recapture de la sérotonine (ISRS), ont contribué à soulager les démangeaisons lors d’essais cliniques. Des exemples d’ISRS comprennent la paroxétine (Brisdelle, Paxil, Pexeva, autres) ou la fluoxétine (Prozac, Sarafem, Selfemra, autres).
Médicaments qui réduisent le nombre de globules rouges
Si la phlébotomie seule n’aide pas suffisamment, votre médecin peut vous suggérer des médicaments qui peuvent réduire le nombre de globules rouges dans votre sang. Voici quelques exemples :
- Hydroxyruea (Droxia, Hydrea)
- Interféron alfa-2b (Intron A)
- Ruxolitinib (Jakafi)
- Busulfan (Busulfex, Myleran)
Les médicaments pour le cœur
Votre médecin vous prescrira probablement aussi des médicaments pour contrôler les facteurs de risque de maladies du cœur et des vaisseaux sanguins, notamment l’hypertension artérielle, le diabète et un taux de cholestérol anormal.
Votre médecin peut vous recommander de prendre une faible dose d’aspirine pour réduire le risque de caillots sanguins. L’aspirine à faible dose peut également contribuer à réduire les douleurs brûlantes dans les pieds ou les mains.
Mode de vie et remèdes maison
Vous pouvez prendre des mesures pour vous aider à vous sentir mieux si vous avez reçu un diagnostic de polyglobulie vera. Essayez de :
- Exercice. Un exercice modéré, comme la marche, peut améliorer votre circulation sanguine. Cela contribue à diminuer votre risque de caillots sanguins. Les étirements et les exercices des jambes et des chevilles peuvent également améliorer votre circulation sanguine.
- Évitez le tabac. La consommation de tabac peut entraîner un rétrécissement de vos vaisseaux sanguins, ce qui augmente le risque de crise cardiaque ou d’accident vasculaire cérébral dû à des caillots sanguins.
- Évitez les environnements à faible teneur en oxygène. Vivre en haute altitude, faire du ski ou de l’escalade en montagne réduisent encore plus le taux d’oxygène dans votre sang.
- Prenez soin de votre peau. Pour réduire les démangeaisons, baignez-vous dans de l’eau fraîche, utilisez un nettoyant doux et séchez votre peau en la tapotant. Ajouter de l’amidon, comme la fécule de maïs, à votre bain peut aider. Évitez les bains chauds, les bains à remous chauffés et les douches ou bains chauds.
Essayez de ne pas vous gratter, car cela peut endommager votre peau et augmenter le risque d’infection. Utilisez une lotion pour garder votre peau humide.
- Évitez les températures extrêmes. Une mauvaise circulation sanguine augmente le risque de blessures dues aux températures chaudes et froides. Par temps froid, portez toujours des vêtements chauds, en particulier sur vos mains et vos pieds. Par temps chaud, protégez-vous du soleil et buvez beaucoup de liquides.
- Surveillez les plaies. Une mauvaise circulation peut rendre difficile la guérison des plaies, en particulier sur les mains et les pieds. Inspectez régulièrement vos pieds et informez votre médecin de toute plaie.
Préparer votre rendez-vous
Vous commencerez probablement par consulter votre médecin traitant. Si l’on diagnostique une polyglobulie vera, on vous orientera peut-être vers un médecin spécialisé dans les maladies du sang (hématologue).
Voici quelques informations pour vous aider à vous préparer à votre rendez-vous.
Ce que vous pouvez faire
Faites une liste de :
- Vos symptômes, y compris ceux qui ne semblent pas liés à la raison pour laquelle vous avez pris rendez-vous, et le moment où ils ont commencé
- Lesprincipales informations personnelles, y compris les autres conditions médicales et les antécédents médicaux familiaux
- Tous les médicaments, vitamines ou compléments que vous prenez, y compris les doses
- Questions à poser à votre médecin
Pour la polycythémie vraie, les questions à poser à votre médecin sont les suivantes :
- Quelle est la cause la plus probable de mes symptômes ?
- De quels tests ai-je besoin ?
- Cette affection est-elle temporaire, ou serai-je toujours atteint ?
- Quels sont les traitements disponibles, et lesquels recommandez-vous ?
- J’ai d’autres problèmes de santé. Comment puis-je les gérer ensemble au mieux ?
- Dois-je consulter un spécialiste ?
- Aurai-je besoin de visites de suivi ? Si oui, à quelle fréquence ?
- Existe-t-il des brochures ou d’autres documents imprimés que je peux obtenir ? Quels sites Internet recommandez-vous ?
N’hésitez pas à poser d’autres questions auxquelles vous pensez pendant le rendez-vous. Emmenez un membre de votre famille ou un ami, si possible, pour vous aider à vous souvenir des informations qui vous seront données.
Ce que vous pouvez attendre de votre médecin
Votre médecin est susceptible de vous poser des questions, notamment :
- Vos symptômes ont-ils été continus ou occasionnels ?
- Quelle est la gravité de vos symptômes ?
- Qu’est-ce qui semble améliorer vos symptômes, le cas échéant ?
- Quelque chose aggrave-t-il vos symptômes ?

 Réparation et remplacement de la valve pulmonaire
Réparation et remplacement de la valve pulmonaire
Laisser un commentaire