Vue d’ensemble
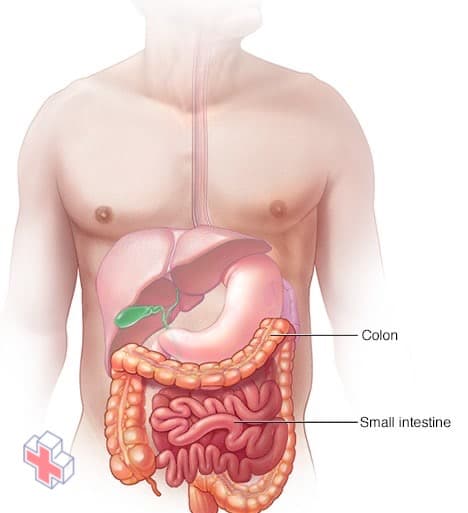
Le côlon et l’intestin grêle
L’intestin grêle et le côlon sont des composants de votre tube digestif, qui transforme les aliments que vous mangez. Les intestins extraient les nutriments des aliments. Ce qui n’est pas absorbé par les intestins continue le long du tube digestif et est expulsé sous forme de selles lors d’une défécation. La diarrhée peut être due à des anomalies de l’intestin grêle ou du gros intestin.
L’obstruction intestinale est un blocage qui empêche les aliments ou les liquides de passer dans l’intestin grêle ou le gros intestin (côlon). Les causes de l’occlusion intestinale peuvent inclure des bandes fibreuses de tissu (adhérences) dans l’abdomen qui se forment après une intervention chirurgicale ; des hernies ; un cancer du côlon ; certains médicaments ; ou des sténoses provenant d’une inflammation de l’intestin causée par certaines affections, comme la maladie de Crohn ou la diverticulite.
Sans traitement, les parties bloquées de l’intestin peuvent mourir, ce qui entraîne de graves problèmes. Cependant, avec des soins médicaux rapides, l’obstruction intestinale peut souvent être traitée avec succès.
Symptômes
Les signes et les symptômes de l’occlusion intestinale comprennent :
- Douleurs abdominales crampes qui vont et viennent
- Perte d’appétit
- Constipation
- Vomissements
- Incapacité à aller à la selle ou à évacuer des gaz
- Gonflement de l’abdomen
Quand consulter un médecin
En raison des complications graves qui peuvent se développer à la suite d’une occlusion intestinale, consultez immédiatement un médecin si vous avez des douleurs abdominales sévères ou d’autres symptômes d’occlusion intestinale.
Causes
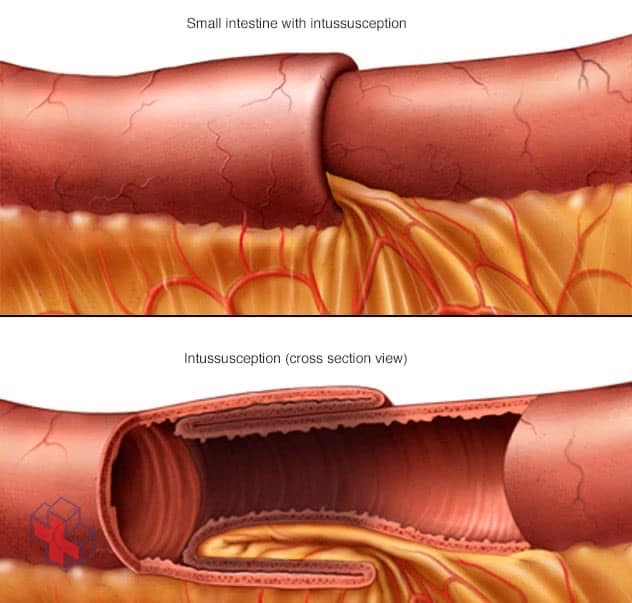
Intussusception
L’invagination est un trouble rare et grave dans lequel une partie de l’intestin glisse à l’intérieur d’une partie adjacente.
Les causes les plus courantes de l’occlusion intestinale chez l’adulte sont :
- Adhérences intestinales – bandes de tissu fibreux dans la cavité abdominale qui peuvent se former après une chirurgie abdominale ou pelvienne
- Hernies – portions d’intestin qui font saillie dans une autre partie de votre corps
- Le cancer du côlon
Chez les enfants, la cause la plus fréquente d’occlusion intestinale est le télescopage de l’intestin (intussusception).
Les autres causes possibles d’occlusion intestinale sont les suivantes :
- Maladies intestinales inflammatoires, telles que la maladie de Crohn
- Diverticulite – une affection dans laquelle de petites poches bombées (diverticules) dans le tube digestif deviennent enflammées ou infectées
- Torsion du côlon (volvulus)
- Selles incluses
Pseudo-obstruction
La pseudo-obstruction intestinale (iléus paralytique) peut provoquer des signes et des symptômes d’occlusion intestinale, mais elle n’implique pas d’obstruction physique. Dans l’iléus paralytique, des problèmes musculaires ou nerveux perturbent les contractions musculaires normales et coordonnées des intestins, ralentissant ou arrêtant le mouvement des aliments et des liquides dans le système digestif.
L’iléus paralytique peut affecter n’importe quelle partie de l’intestin. Les causes peuvent inclure :
- Chirurgie abdominale ou pelvienne
- Infection
- Certains médicaments qui affectent les muscles et les nerfs, notamment les antidépresseurs et les opioïdes
- Troubles musculaires et nerveux, tels que la maladie de Parkinson
Facteurs de risque
Les maladies et les conditions qui peuvent augmenter votre risque d’occlusion intestinale sont les suivantes :
- La chirurgie abdominale ou pelvienne, qui provoque souvent des adhérences – une obstruction intestinale courante
- La maladie de Crohn, qui peut provoquer un épaississement des parois de l’intestin, rétrécissant ainsi le passage
- Cancer de l’abdomen
Complications
Non traitée, l’occlusion intestinale peut entraîner des complications graves, voire mortelles, notamment :
- La mort des tissus. L’obstruction intestinale peut couper l’approvisionnement en sang d’une partie de votre intestin. Le manque de sang entraîne la mort de la paroi intestinale. La mort des tissus peut entraîner une déchirure (perforation) de la paroi intestinale, ce qui peut provoquer une infection.
- Infection. La péritonite est le terme médical pour désigner une infection dans la cavité abdominale. Il s’agit d’une affection potentiellement mortelle qui nécessite une attention médicale et souvent chirurgicale immédiate.
Diagnostic
Les tests et procédures utilisés pour diagnostiquer l’obstruction intestinale comprennent :
- Examen physique. Votre médecin vous interrogera sur vos antécédents médicaux et vos symptômes. Il procédera également à un examen physique pour évaluer votre situation. Le médecin peut suspecter une occlusion intestinale si votre abdomen est gonflé ou sensible ou s’il y a une bosse dans votre abdomen. Il ou elle pourra écouter les bruits intestinaux à l’aide d’un stéthoscope.
- Radiographie. Pour confirmer un diagnostic d’occlusion intestinale, votre médecin peut recommander une radiographie abdominale. Cependant, certaines obstructions intestinales ne peuvent pas être vues à l’aide de radiographies standard.
- Tomographie par ordinateur (CT). Un scanner combine une série d’images radiologiques prises sous différents angles pour produire des images en coupe transversale. Ces images sont plus détaillées qu’une radiographie standard, et sont plus susceptibles de montrer une obstruction intestinale.
- Échographie. Lorsqu’une occlusion intestinale se produit chez un enfant, l’échographie est souvent le type d’imagerie privilégié. Chez les jeunes présentant une invagination, une échographie montrera généralement un « œil de bœuf », représentant l’intestin enroulé dans l’intestin.
- Lavement à l’air ou au baryum. Un lavement à l’air ou au baryum permet d’améliorer l’imagerie du côlon. Il peut être effectué pour certaines causes présumées d’obstruction. Au cours de la procédure, le médecin insère de l’air ou du baryum liquide dans le côlon par le rectum. Pour l’invagination chez les enfants, un lavement à l’air ou au baryum peut en fait régler le problème la plupart du temps, et aucun autre traitement n’est nécessaire.
Traitement
Le traitement de l’occlusion intestinale dépend de la cause de votre état, mais nécessite généralement une hospitalisation.
Hospitalisation pour stabiliser votre état
Lorsque vous arrivez à l’hôpital, les médecins vous stabilisent afin que vous puissiez suivre le traitement. Ce processus peut inclure :
- Placer une ligne intraveineuse (IV) dans une veine de votre bras afin de pouvoir administrer des fluides
- Pose d’un tube dans le nez et dans l’estomac (sonde nasogastrique) pour aspirer l’air et les liquides et soulager le gonflement abdominal
- Mise en place d’un tube fin et flexible (cathéter) dans votre vessie pour drainer l’urine et la recueillir pour des tests
Le traitement de l’invagination
Un lavement au baryum ou à l’air est utilisé à la fois comme procédure de diagnostic et comme traitement pour les enfants atteints d’invagination. Si un lavement fonctionne, un traitement supplémentaire n’est généralement pas nécessaire.
Traitement de l’obstruction partielle
Si vous avez une obstruction dans laquelle certains aliments et liquides peuvent encore passer (obstruction partielle), vous n’aurez peut-être pas besoin de traitement supplémentaire après avoir été stabilisé. Votre médecin peut vous recommander un régime spécial pauvre en fibres, plus facile à traiter pour votre intestin partiellement obstrué. Si l’obstruction ne se résorbe pas d’elle-même, vous devrez peut-être subir une intervention chirurgicale pour la soulager.
Traitement de l’obstruction complète
Si rien ne peut passer dans votre intestin, vous devrez généralement subir une intervention chirurgicale pour lever l’obstruction. L’intervention que vous subirez dépendra de ce qui cause l’obstruction et de la partie de votre intestin qui est touchée. La chirurgie consiste généralement à retirer l’obstruction, ainsi que toute section de votre intestin qui est morte ou endommagée.
Sinon, votre médecin peut recommander de traiter l’obstruction à l’aide d’un stent métallique auto-expansible. Le tube en treillis métallique est inséré dans votre intestin par un endoscope passé par la bouche ou le côlon. Il force l’ouverture de l’intestin afin que l’obstruction puisse se dégager.
Les stents sont généralement utilisés pour traiter les personnes atteintes d’un cancer du côlon ou pour apporter un soulagement temporaire aux personnes pour lesquelles une intervention chirurgicale d’urgence est trop risquée. Il se peut que vous ayez encore besoin d’une intervention chirurgicale, une fois que votre état est stable.
Traitement de la pseudo-obstruction
Si votre médecin détermine que vos signes et symptômes sont causés par une pseudo-obstruction (iléus paralytique), il peut surveiller votre état pendant un jour ou deux à l’hôpital, et traiter la cause si elle est connue. L’iléus paralytique peut s’améliorer de lui-même. En attendant, on vous donnera probablement de la nourriture par une sonde nasogastrique ou une perfusion pour éviter la malnutrition.
Si l’iléus paralytique ne s’améliore pas de lui-même, votre médecin peut vous prescrire un médicament qui provoque des contractions musculaires, ce qui peut aider à faire passer les aliments et les liquides dans vos intestins. Si l’iléus paralytique est causé par une maladie ou un médicament, le médecin traitera la maladie sous-jacente ou arrêtera le médicament. Dans de rares cas, une intervention chirurgicale peut être nécessaire.
Dans les cas où le côlon est hypertrophié, un traitement appelé décompression peut apporter un soulagement. La décompression peut être effectuée par coloscopie, une procédure au cours de laquelle un tube fin est inséré dans votre anus et guidé dans le côlon. La décompression peut également être effectuée par chirurgie.
Préparation de votre rendez-vous
L’occlusion intestinale est généralement une urgence médicale. Par conséquent, vous n’aurez peut-être pas beaucoup de temps pour vous préparer à un rendez-vous. Si vous avez le temps avant votre rendez-vous, faites une liste de vos signes et symptômes afin de pouvoir mieux répondre aux questions de votre médecin.
Ce que vous pouvez attendre de votre médecin
Votre médecin est susceptible de vous poser un certain nombre de questions, notamment :
- Quand avez-vous commencé à ressentir des douleurs abdominales ou d’autres symptômes ?
- Vos symptômes sont-ils apparus soudainement ou avez-vous déjà eu des symptômes de ce type auparavant ?
- Votre douleur est-elle continue ?
- Avez-vous eu des nausées, des vomissements, de la fièvre, du sang dans vos selles, de la diarrhée ou de la constipation ?
- Avez-vous subi une intervention chirurgicale ou une radiothérapie dans l’abdomen ?

 Massothérapie
Massothérapie »
»
Laisser un commentaire