Vue d’ensemble
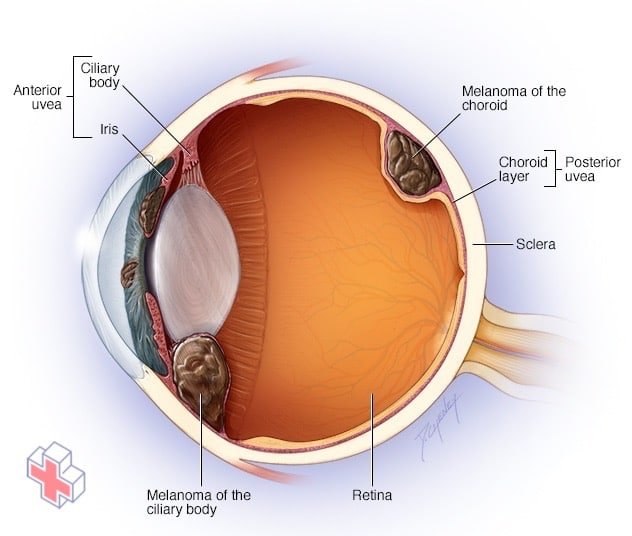
Où se produit le mélanome oculaire
Le mélanome oculaire touche le plus souvent la couche moyenne de votre œil (uvée). Les parties de l’uvée qui peuvent développer un mélanome sont la partie colorée de l’œil (iris), les fibres musculaires autour du cristallin (corps ciliaire) et la couche de vaisseaux sanguins qui tapisse l’arrière de l’œil (choroïde).
Le mélanome est un type de cancer qui se développe dans les cellules qui produisent la mélanine – le pigment qui donne sa couleur à votre peau. Vos yeux possèdent également des cellules productrices de mélanine et peuvent développer un mélanome. Le mélanome des yeux est également appelé mélanome oculaire.
La plupart des mélanomes oculaires se forment dans la partie de l’œil que vous ne pouvez pas voir lorsque vous vous regardez dans un miroir. Cela rend le mélanome oculaire difficile à détecter. En outre, le mélanome oculaire ne provoque généralement pas de signes ou de symptômes précoces.
Des traitements sont disponibles pour les mélanomes oculaires. Le traitement de certains petits mélanomes oculaires peut ne pas interférer avec votre vision. En revanche, le traitement des mélanomes oculaires de grande taille entraîne généralement une certaine perte de vision.
Symptômes
Le mélanome oculaire peut ne pas provoquer de signes et de symptômes. Lorsqu’ils surviennent, les signes et symptômes du mélanome oculaire peuvent inclure :
- Une sensation d’éclairs ou de grains de poussière dans votre vision (flotteurs)
- Une tache sombre croissante sur l’iris
- Un changement de la forme du cercle sombre (pupille) au centre de votre œil
- Vision faible ou floue dans un œil
- Perte de la vision périphérique
Quand consulter un médecin
Prenez rendez-vous avec votre médecin si vous présentez des signes ou des symptômes qui vous inquiètent. Les changements soudains de votre vision signalent une urgence, il faut donc consulter immédiatement dans ces situations.
Causes
Les causes du mélanome oculaire ne sont pas claires.
Les médecins savent que le mélanome oculaire se produit lorsque des erreurs se développent dans l’ADN des cellules oculaires saines. Les erreurs d’ADN indiquent aux cellules de croître et de se multiplier de manière incontrôlée, de sorte que les cellules mutées continuent de vivre alors qu’elles devraient normalement mourir. Les cellules mutées s’accumulent dans l’œil et forment un mélanome oculaire.
Où se produit le mélanome de l’œil
Le mélanome oculaire se développe le plus souvent dans les cellules de la couche moyenne de l’œil (uvée). L’uvée comporte trois parties et chacune d’entre elles peut être affectée par le mélanome oculaire :
- L’iris, qui est la partie colorée à l’avant de l’œil
- La choroïde, qui est la couche de vaisseaux sanguins et de tissu conjonctif située entre la sclérotique et la rétine, à l’arrière de l’uvée
- Le corps ciliaire, qui se trouve à l’avant de l’uvée et qui sécrète le liquide transparent (humeur aqueuse) dans l’œil.
Le mélanome oculaire peut également apparaître sur la couche la plus externe de l’avant de l’œil (conjonctive), dans l’orbite qui entoure le globe oculaire et sur la paupière, bien que ces types de mélanome oculaire soient très rares.
Facteurs de risque
Les facteurs de risque du mélanome primaire de l’œil sont les suivants :
- La couleur claire des yeux. Les personnes aux yeux bleus ou aux yeux verts ont un risque plus élevé de mélanome de l’œil.
- Le fait d’être blanc. Les personnes blanches ont un risque plus élevé de mélanome de l’œil que les personnes d’autres races.
- L’âge. Le risque de mélanome de l’œil augmente avec l’âge.
- Certains troubles cutanés héréditaires. Une affection appelée syndrome du nævus dysplasique, qui provoque des grains de beauté anormaux, peut augmenter le risque de développer un mélanome sur la peau et dans l’œil.
En outre, les personnes présentant une pigmentation cutanée anormale des paupières et des tissus adjacents et une pigmentation accrue de l’uvée – connue sous le nom de mélanocytose oculaire – ont également un risque accru de développer un mélanome oculaire.
- L’exposition aux rayons ultraviolets (UV). Le rôle de l’exposition aux ultraviolets dans le mélanome oculaire n’est pas clair. Certaines données indiquent que l’exposition à la lumière UV, comme la lumière du soleil ou des lits de bronzage, peut augmenter le risque de mélanome oculaire.
- Certaines mutations génétiques. Certains gènes transmis de parents à enfants peuvent augmenter le risque de mélanome oculaire.
Complications
Les complications du mélanome oculaire peuvent inclure :
- Augmentation de la pression à l’intérieur de l’œil (glaucome). Un mélanome oculaire en croissance peut provoquer un glaucome. Les signes et symptômes du glaucome peuvent inclure des douleurs et des rougeurs oculaires, ainsi qu’une vision floue.
- Perte de vision. Les mélanomes oculaires de grande taille entraînent souvent une perte de vision dans l’œil affecté et peuvent provoquer des complications, comme le décollement de la rétine, qui entraînent également une perte de vision.
Les petits mélanomes oculaires peuvent entraîner une certaine perte de vision s’ils se situent dans des parties critiques de l’œil. Vous pouvez avoir des difficultés à voir au centre de votre vision ou sur le côté. Les mélanomes oculaires très avancés peuvent entraîner une perte totale de la vision.
- Mélanome de l’œil qui se propage au-delà de l’œil. Le mélanome oculaire peut se propager en dehors de l’œil et atteindre des zones éloignées du corps, notamment le foie, les poumons et les os.
Diagnostic
Pour diagnostiquer le mélanome de l’œil, votre médecin peut vous recommander :
- Examen de l’œil. Votre médecin examinera l’extérieur de votre œil, à la recherche de vaisseaux sanguins hypertrophiés qui peuvent indiquer la présence d’une tumeur à l’intérieur de l’œil. Puis, à l’aide d’instruments, votre médecin examinera l’intérieur de votre œil.
Une méthode, appelée ophtalmoscopie indirecte binoculaire, utilise des lentilles et une lumière vive montée sur le front de votre médecin – un peu comme une lampe de mineur. Une autre méthode, appelée biomicroscopie à lampe à fente, utilise des lentilles et un microscope qui produit un faisceau lumineux intense pour éclairer l’intérieur de votre œil.
- Échographie oculaire. L’échographie oculaire utilise des ondes sonores à haute fréquence provenant d’un appareil manuel en forme de baguette, appelé transducteur, pour produire des images de votre œil. Le transducteur est placé sur votre paupière fermée ou sur la surface antérieure de votre œil.
- Imagerie des vaisseaux sanguins dans et autour de la tumeur (angiogramme). Au cours d’une angiographie de votre œil, un colorant coloré est injecté dans une veine de votre bras. Le colorant se déplace jusqu’aux vaisseaux sanguins de votre œil.
Une caméra équipée de filtres spéciaux pour détecter le colorant prend des photos flash toutes les quelques secondes pendant plusieurs minutes.
- Tomographie par cohérence optique. Ce test d’imagerie crée des images de portions du tractus uvéal et de la rétine.
- Prélèvement d’un échantillon de tissu suspect pour analyse. Dans certains cas, votre médecin peut recommander une procédure visant à prélever un échantillon de tissu (biopsie) de votre œil.
Pour prélever l’échantillon, une aiguille fine est insérée dans votre œil et utilisée pour extraire le tissu suspect. Le tissu est testé dans un laboratoire pour déterminer s’il contient des cellules de mélanome oculaire.
Une biopsie de l’œil n’est généralement pas nécessaire pour diagnostiquer un mélanome oculaire.
Déterminer si le cancer s’est propagé
Votre médecin peut recommander des tests et des procédures supplémentaires pour déterminer si le mélanome s’est propagé (métastasé) à d’autres parties de votre corps. Les tests peuvent inclure :
- Tests sanguins pour mesurer la fonction hépatique
- Radiographie du thorax
- Tomographie par ordinateur (CT)
- Imagerie par résonance magnétique (IRM)
- Échographie abdominale
- Tomographie par émission de positrons (TEP)
Traitement
Les options de traitement de votre mélanome oculaire dépendront de la localisation et de la taille du mélanome oculaire, ainsi que de votre état de santé général et de vos préférences.
Attendre pour traiter les petits mélanomes de l’œil
Un petit mélanome de l’œil peut ne pas nécessiter de traitement immédiat. Si le mélanome est petit et ne se développe pas, vous et votre médecin pouvez choisir d’attendre et de surveiller les signes de croissance.
Si le mélanome se développe ou provoque des complications, vous pouvez choisir de suivre un traitement à ce moment-là.
Radiothérapie
La radiothérapie utilise une énergie de forte puissance, comme des protons ou des rayons gamma, pour tuer les cellules cancéreuses. La radiothérapie est généralement utilisée pour les mélanomes oculaires de taille petite à moyenne.
Le rayonnement est généralement délivré à la tumeur en plaçant une plaque radioactive sur votre œil, directement sur la tumeur dans une procédure appelée curiethérapie. La plaque est maintenue en place par des points de suture temporaires. La plaque ressemble à un bouchon de bouteille et contient plusieurs grains radioactifs. La plaque reste en place pendant quatre à cinq jours avant d’être retirée.
Les rayonnements peuvent également provenir d’une machine qui dirige des rayonnements, tels que des faisceaux de protons, vers votre œil (rayonnement externe, ou téléthérapie). Ce type de radiothérapie est souvent administré sur plusieurs jours.
Traitement au laser
Un traitement qui utilise un laser pour tuer les cellules du mélanome peut être une option dans certaines situations. Un type de traitement au laser, appelé thermothérapie, utilise un laser infrarouge et est parfois utilisé en combinaison avec la radiothérapie.
Thérapie photodynamique
La thérapie photodynamique combine des médicaments avec une longueur d’onde spéciale de la lumière. Le médicament rend les cellules cancéreuses vulnérables à la lumière. Le traitement endommage les vaisseaux et les cellules qui composent le mélanome oculaire. La thérapie photodynamique est utilisée pour les petites tumeurs, car elle n’est pas efficace pour les cancers plus importants.
Traitements par le froid
Le froid extrême (cryothérapie) peut être utilisé pour détruire les cellules du mélanome dans certains petits mélanomes oculaires, mais ce traitement n’est pas couramment utilisé.
Chirurgie
Les opérations utilisées pour traiter le mélanome oculaire comprennent des procédures visant à retirer une partie de l’œil ou une procédure visant à retirer l’œil entier. La procédure que vous subirez dépend de la taille et de l’emplacement de votre mélanome oculaire. Les options peuvent inclure :
- Chirurgie visant à retirer le mélanome et une petite zone de tissu sain. La chirurgie visant à retirer le mélanome et une bande de tissu sain qui l’entoure peut être une option pour traiter les petits mélanomes.
- Chirurgie visant à retirer l’œil entier (énucléation). L’énucléation est souvent utilisée pour les grosses tumeurs de l’œil. Elle peut également être utilisée si la tumeur provoque des douleurs oculaires.
Après l’ablation de l’œil atteint de mélanome, un implant est inséré au même endroit. Les muscles qui contrôlent les mouvements de l’œil sont attachés à l’implant, ce qui permet à ce dernier de se déplacer.
Après que vous ayez eu le temps de guérir, un œil artificiel (prothèse) est fabriqué. La surface avant de votre nouvel œil sera peinte sur mesure pour correspondre à votre œil existant.
Adaptation et soutien
Faire face aux changements de vision
Si le traitement de votre cancer entraîne une perte totale de la vision d’un œil, comme cela se produit lors de l’ablation d’un œil, il est encore possible de faire la plupart des choses que vous pouviez faire avec deux yeux en état de marche. Mais il vous faudra peut-être quelques mois pour vous adapter à votre nouvelle vision.
Le fait de n’avoir qu’un seul œil affecte votre capacité à évaluer les distances. Et il peut être plus difficile d’être conscient des choses qui vous entourent, en particulier de celles qui se produisent du côté sans vision.
Demandez à votre médecin de vous orienter vers un groupe de soutien ou un ergothérapeute, qui pourra vous aider à élaborer des stratégies pour faire face et vous adapter à votre nouvelle vision.
Préparation de votre rendez-vous
Commencez par consulter votre médecin de famille si vous présentez des signes ou des symptômes qui vous inquiètent. Si votre médecin soupçonne que vous avez un problème oculaire, il peut vous adresser à un spécialiste des yeux (ophtalmologue).
Si vous êtes atteint d’un mélanome oculaire, vous pouvez être orienté vers un chirurgien oculaire spécialisé dans le traitement du mélanome oculaire. Ce spécialiste peut vous expliquer vos options de traitement et peut vous adresser à d’autres spécialistes en fonction des traitements que vous choisissez.
Comme les rendez-vous peuvent être brefs et qu’il y a souvent beaucoup de choses à couvrir, il est bon d’être bien préparé. Voici quelques informations pour vous aider à vous préparer, et ce que vous pouvez attendre de votre médecin.
Ce que vous pouvez faire
- Soyez conscient des restrictions éventuelles avant le rendez-vous. Au moment de prendre le rendez-vous, assurez-vous de demander s’il y a quelque chose que vous devez faire à l’avance, comme restreindre votre régime alimentaire.
- Noteztous les symptômes que vous ressentez,y compris ceux qui peuvent sembler sans rapport avec la raison pour laquelle vous avez pris rendez-vous.
- Notez lesinformations personnelles clés, notamment votre état de santé général et tout stress important ou changement de vie récent. Les antécédents médicaux familiaux seront également utiles.
- Faites une liste de tous les médicaments, vitamines ou compléments que vous prenez.
- Envisagez d’emmener un membre de la famille ou un ami. Il peut parfois être difficile de se souvenir de toutes les informations fournies lors d’un rendez-vous. Une personne qui vous accompagne peut se souvenir de quelque chose que vous avez manqué ou oublié.
- Notez lesquestions à poser à votre médecin.
Le temps que vous passez avec votre médecin est limité. Préparer une liste de questions peut donc vous aider à tirer le meilleur parti du temps passé ensemble. Dressez une liste de vos questions, de la plus importante à la moins importante, au cas où le temps viendrait à manquer. Pour le mélanome de l’œil, voici quelques questions de base à poser à votre médecin :
- Ai-je un mélanome de l’œil ?
- Où est situé mon mélanome oculaire ?
- Quelle est la taille de mon mélanome de l’œil ?
- Le mélanome de mon œil s’est-il propagé au-delà de mon œil ?
- Aurai-je besoin de tests supplémentaires ?
- Quelles sont mes options de traitement ?
- Certains traitements peuvent-ils guérir mon mélanome de l’œil ?
- Quels sont les effets secondaires potentiels de chaque traitement ?
- Suis-je obligé de suivre un traitement ?
- Combien de temps faut-il pour décider d’un traitement ?
- Y a-t-il un traitement qui, selon vous, est le meilleur pour moi ?
- Comment le traitement affectera-t-il ma vie quotidienne ? Puis-je continuer à travailler ?
- Comment le traitement affectera-t-il ma vision ?
- J’ai ces autres problèmes de santé. Comment puis-je les gérer au mieux pendant le traitement ?
- Dois-je être orienté vers d’autres spécialistes ? Combien cela coûtera-t-il, et mon assurance le couvrira-t-elle ?
- Existe-t-il des brochures ou d’autres documents imprimés que je peux emporter avec moi ? Quels sites Web recommandez-vous ?
- Qu’est-ce qui déterminera si je dois prévoir une visite de suivi ?
En plus des questions que vous avez préparées pour votre médecin, n’hésitez pas à poser d’autres questions qui vous viennent à l’esprit.
Ce que vous pouvez attendre de votre médecin
Votre médecin est susceptible de vous poser un certain nombre de questions. Le fait d’être prêt à y répondre peut vous laisser du temps par la suite pour aborder d’autres points que vous souhaitez aborder. Votre médecin peut vous demander :
- Quand avez-vous commencé à ressentir des symptômes ?
- Vos symptômes ont-ils été continus ou occasionnels ?

 Sténose spinale
Sténose spinale »
»
Laisser un commentaire