Vue d’ensemble

Système digestif
La maladie de Crohn et la colite ulcéreuse sont toutes deux des formes de maladies inflammatoires de l’intestin. La maladie de Crohn affecte le plus souvent le côlon et la dernière partie de l’intestin grêle (iléon). La colite ulcéreuse ne touche que le côlon.
Blog sur la gastroentérologie et la chirurgie gastro-intestinale
Connectez-vous avec d’autres personnes et suivez les dernières avancées dans le traitement de la maladie de Crohn et de la colite ulcéreuse.
Les maladies inflammatoires de l’intestin (MICI) sont un terme générique utilisé pour décrire les troubles qui impliquent une inflammation chronique de votre tube digestif. Les types de MII comprennent :
- Colite ulcéreuse. Cette affection se traduit par une inflammation et des plaies (ulcères) le long de la paroi superficielle de votre gros intestin (côlon) et de votre rectum.
- La maladie de Crohn. Ce type de MII se caractérise par une inflammation de la muqueuse de votre tube digestif, qui peut souvent toucher les couches plus profondes du tube digestif.
La colite ulcéreuse et la maladie de Crohn se caractérisent généralement par des diarrhées, des saignements rectaux, des douleurs abdominales, de la fatigue et une perte de poids.
Les MII peuvent être débilitantes et entraînent parfois des complications potentiellement mortelles.
Symptômes
Les symptômes des maladies inflammatoires de l’intestin varient en fonction de la gravité de l’inflammation et de l’endroit où elle se produit. Les symptômes peuvent aller de légers à graves. Vous êtes susceptible de connaître des périodes de maladie active suivies de périodes de rémission.
Les signes et symptômes communs à la maladie de Crohn et à la colite ulcéreuse sont les suivants :
- Diarrhée
- Fatigue
- Douleurs et crampes abdominales
- Sang dans les selles
- Diminution de l’appétit
- Perte de poids involontaire
Quand consulter un médecin
Consultez votre médecin si vous constatez un changement persistant dans vos habitudes intestinales ou si vous présentez l’un des signes et symptômes de la maladie inflammatoire de l’intestin. Bien que les maladies inflammatoires de l’intestin ne soient généralement pas mortelles, il s’agit d’une maladie grave qui, dans certains cas, peut entraîner des complications potentiellement mortelles.
Diagnostic
Votre médecin ne diagnostiquera probablement une maladie inflammatoire de l’intestin qu’après avoir éliminé les autres causes possibles de vos signes et symptômes. Pour aider à confirmer un diagnostic de MII, vous devrez subir une combinaison de tests et de procédures :
Tests de laboratoire
- Tests pour l’anémie ou l’infection. Votre médecin peut suggérer des analyses de sang pour vérifier l’anémie – une condition dans laquelle il n’y a pas assez de globules rouges pour transporter l’oxygène adéquat à vos tissus – ou pour vérifier les signes d’infection par des bactéries ou des virus.
- Étude des selles. Vous devrez peut-être fournir un échantillon de selles pour que votre médecin puisse rechercher du sang caché (occulte) ou des organismes, tels que des parasites, dans vos selles.
Procédures endoscopiques
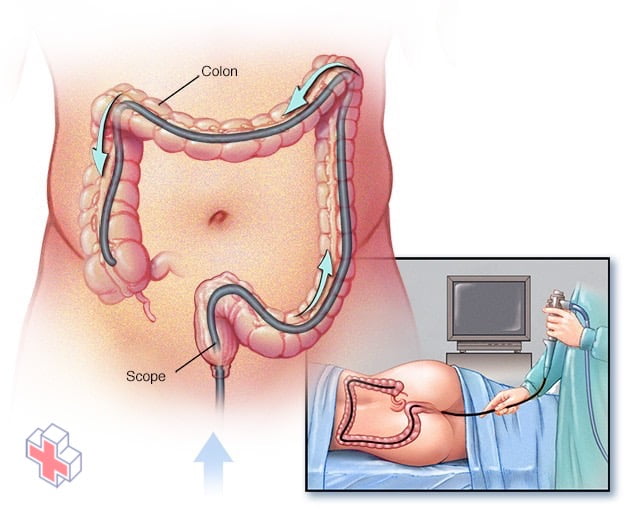
Coloscopie
Au cours d’une coloscopie, le médecin insère un coloscope dans votre rectum pour rechercher des anomalies dans l’ensemble du côlon.
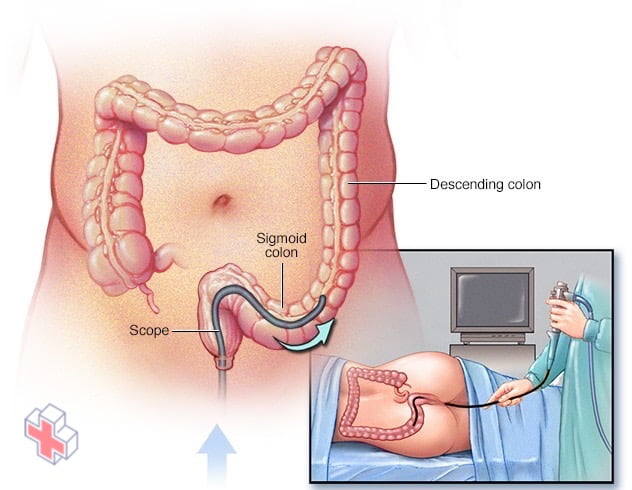
Examen de sigmoïdoscopie
Pendant un examen de sigmoïdoscopie flexible, le médecin insère un sigmoïdoscope dans votre rectum pour vérifier les anomalies dans la partie inférieure de votre côlon.
- Colonoscopie. Cet examen permet à votre médecin de visualiser l’ensemble de votre côlon à l’aide d’un tube fin, flexible et éclairé, muni d’une caméra à son extrémité. Au cours de la procédure, votre médecin peut également prélever de petits échantillons de tissus (biopsie) pour les analyser en laboratoire. La biopsie permet de poser le diagnostic de MICI par rapport à d’autres formes d’inflammation.
- Sigmoïdoscopie flexible. Votre médecin utilise un tube mince, flexible et éclairé pour examiner le rectum et le sigmoïde, la dernière partie de votre côlon. Si votre côlon est gravement enflammé, votre médecin peut effectuer ce test au lieu d’une coloscopie complète.
- Endoscopie supérieure. Dans cette procédure, votre médecin utilise un tube mince, flexible et éclairé pour examiner l’œsophage, l’estomac et la première partie de l’intestin grêle (duodénum). Bien qu’il soit rare que ces zones soient touchées par la maladie de Crohn, ce test peut être recommandé si vous avez des nausées et des vomissements, des difficultés à manger ou des douleurs abdominales supérieures.
- Endoscopie par capsule. Ce test est parfois utilisé pour aider à diagnostiquer la maladie de Crohn impliquant votre intestin grêle. Vous avalez une capsule dans laquelle se trouve une caméra. Les images sont transmises à un enregistreur que vous portez à la ceinture, après quoi la capsule sort de votre corps sans douleur dans vos selles. Vous pouvez encore avoir besoin d’une endoscopie avec une biopsie pour confirmer le diagnostic de la maladie de Crohn. L’endoscopie par capsule ne doit pas être réalisée en cas d’obstruction intestinale.
- L’entéroscopie assistée par ballonnet. Pour ce test, un scope est utilisé en conjonction avec un dispositif appelé overtube. Cela permet au médecin de regarder plus loin dans l’intestin grêle, là où les endoscopes standard n’arrivent pas. Cette technique est utile lorsqu’une capsule endoscopique montre des anomalies, mais que le diagnostic est toujours en question.
Procédures d’imagerie
- Radiographie. Si vous présentez des symptômes graves, votre médecin peut utiliser une radiographie standard de la région abdominale pour exclure des complications sérieuses, telles qu’une perforation du côlon.
- Tomodensitométrie (CT). Vous pouvez passer un scanner – une technique radiologique spéciale qui fournit plus de détails qu’une radiographie standard. Ce test permet d’examiner l’ensemble de l’intestin ainsi que les tissus situés à l’extérieur de l’intestin. L’entérographie CT est un scanner spécial qui fournit de meilleures images de l’intestin grêle. Ce test a remplacé les radiographies au baryum dans de nombreux centres médicaux.
- Imagerie par résonance magnétique (IRM). Un scanner IRM utilise un champ magnétique et des ondes radio pour créer des images détaillées des organes et des tissus. Une IRM est particulièrement utile pour évaluer une fistule autour de la zone anale (IRM pelvienne) ou de l’intestin grêle (entérographie par RM). Contrairement au scanner, l’IRM n’entraîne pas d’exposition aux radiations.
Traitement
L’objectif du traitement des maladies inflammatoires de l’intestin est de réduire l’inflammation qui déclenche vos signes et symptômes. Dans les meilleurs cas, cela peut conduire non seulement à un soulagement des symptômes mais aussi à une rémission à long terme et à une réduction des risques de complications. Le traitement des MII fait généralement appel à un traitement médicamenteux ou à la chirurgie.
Médicaments anti-inflammatoires
Les médicaments anti-inflammatoires constituent souvent la première étape du traitement des maladies inflammatoires de l’intestin. Les anti-inflammatoires comprennent les corticostéroïdes et les aminosalicylates, comme la mésalamine (Asacol HD, Delzicol, autres), le balsalazide (Colazal) et l’olsalazine (Dipentum). Le médicament que vous prenez dépend de la zone du côlon qui est affectée.
Suppresseurs du système immunitaire
Ces médicaments agissent de diverses manières pour supprimer la réponse immunitaire qui libère dans l’organisme des substances chimiques induisant une inflammation. Lorsqu’elles sont libérées, ces substances chimiques peuvent endommager la muqueuse du tube digestif.
Parmi les exemples de médicaments immunosuppresseurs, citons l’azathioprine (Azasan, Imuran), la mercaptopurine (Purinethol, Purixan) et le méthotrexate (Trexall).
Produits biologiques
Les produits biologiques constituent une catégorie de traitement plus récente dans laquelle la thérapie vise à neutraliser les protéines du corps qui causent l’inflammation. Certains sont administrés par perfusion intraveineuse (IV) et d’autres sont des injections que vous vous faites vous-même. Les exemples incluent l’infliximab (Remicade), l’adalimumab (Humira), le golimumab (Simponi), le certolizumab (Cimzia), le vedolizumab (Entyvio) et l’ustekinumab (Stelara).
Antibiotiques
Les antibiotiques peuvent être utilisés en complément d’autres médicaments ou lorsque l’infection est préoccupante – dans les cas de maladie de Crohn périanale, par exemple. Les antibiotiques fréquemment prescrits comprennent la ciprofloxacine (Cipro) et le métronidazole (Flagyl).
Autres médicaments et suppléments
En plus de contrôler l’inflammation, certains médicaments peuvent aider à soulager vos signes et symptômes, mais parlez-en toujours à votre médecin avant de prendre des médicaments en vente libre. Selon la gravité de votre MII, votre médecin peut vous recommander un ou plusieurs des éléments suivants :
- Médicaments antidiarrhéiques. Un supplément de fibres – comme la poudre de psyllium (Metamucil) ou la méthylcellulose (Citrucel) – peut aider à soulager une diarrhée légère à modérée en ajoutant du volume à vos selles. Pour une diarrhée plus sévère, le lopéramide (Imodium A-D) peut être efficace.
- Les analgésiques. Pour une douleur légère, votre médecin peut recommander l’acétaminophène (Tylenol, autres). Cependant, l’ibuprofène (Advil, Motrin IB, autres), le naproxène sodique (Aleve) et le diclofénac sodique aggraveront probablement vos symptômes et peuvent également aggraver votre maladie.
- Vitamines et suppléments. Si vous n’absorbez pas suffisamment de nutriments, votre médecin peut vous recommander des vitamines et des suppléments nutritionnels.
Soutien nutritionnel
Lorsque la perte de poids est importante, votre médecin peut recommander un régime spécial administré par une sonde d’alimentation (nutrition entérale) ou des nutriments injectés dans une veine (nutrition parentérale) pour traiter votre MICI. Cela peut améliorer votre nutrition globale et permettre à l’intestin de se reposer. Le repos intestinal peut réduire l’inflammation à court terme.
Si vous souffrez d’une sténose ou d’un rétrécissement de l’intestin, votre médecin peut vous recommander un régime à faible teneur en résidus. Cela permettra de minimiser le risque que des aliments non digérés restent coincés dans la partie rétrécie de l’intestin et conduisent à une obstruction.
Chirurgie
Si les changements de régime et de mode de vie, la pharmacothérapie ou d’autres traitements ne soulagent pas les signes et symptômes de votre MII, votre médecin peut recommander une intervention chirurgicale.
- Chirurgie pour la colite ulcéreuse. La chirurgie implique l’ablation de l’ensemble du côlon et du rectum et la production d’une poche interne attachée à l’anus qui permet d’aller à la selle sans sac.Dans certains cas, il n’est pas possible de créer une poche. Dans certains cas, une poche n’est pas possible. Au lieu de cela, les chirurgiens créent une ouverture permanente dans votre abdomen (stomie iléale) par laquelle les selles sont passées pour être recueillies dans une poche attachée.
- Chirurgie pour la maladie de Crohn. Jusqu’à deux tiers des personnes atteintes de la maladie de Crohn devront subir au moins une intervention chirurgicale au cours de leur vie. Cependant, la chirurgie ne guérit pas la maladie de Crohn. Au cours de l’opération, votre chirurgien retire une partie endommagée de votre tube digestif, puis reconnecte les sections saines. La chirurgie peut également être utilisée pour fermer des fistules et drainer des abcès.
Les bénéfices de la chirurgie pour la maladie de Crohn sont généralement temporaires. La maladie récidive souvent, souvent à proximité des tissus reconnectés. La meilleure approche consiste à faire suivre la chirurgie de médicaments pour minimiser le risque de récidive.

Laisser un commentaire