Vue d’ensemble
L’insuffisance cardiaque – parfois appelée insuffisance cardiaque congestive – survient lorsque le muscle cardiaque ne pompe pas le sang aussi bien qu’il le devrait. Lorsque cela se produit, le sang refoule souvent et du liquide peut s’accumuler dans les poumons, provoquant un essoufflement.
Certaines affections cardiaques, comme le rétrécissement des artères du cœur (maladie coronarienne) ou l’hypertension artérielle, rendent progressivement le cœur trop faible ou trop rigide pour se remplir et pomper le sang correctement.
Un traitement approprié peut améliorer les signes et les symptômes de l’insuffisance cardiaque et peut aider certaines personnes à vivre plus longtemps. Des changements dans le mode de vie – comme perdre du poids, faire de l’exercice, réduire le sel (sodium) dans votre alimentation et gérer le stress – peuvent améliorer votre qualité de vie. Cependant, l’insuffisance cardiaque peut mettre la vie en danger. Les personnes atteintes d’insuffisance cardiaque peuvent présenter des symptômes graves, et certaines peuvent avoir besoin d’une transplantation cardiaque ou d’un dispositif d’assistance ventriculaire (DAV).
Une façon de prévenir l’insuffisance cardiaque est de prévenir et de contrôler les conditions qui peuvent la provoquer, comme la maladie coronarienne, l’hypertension artérielle, le diabète et l’obésité.
Symptômes
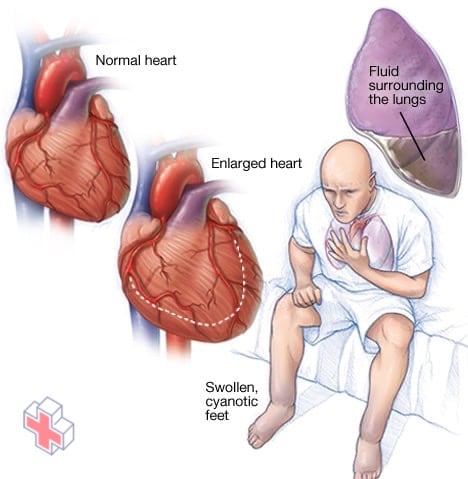
Insuffisance cardiaque
L’insuffisance cardiaque se produit lorsque le muscle cardiaque ne pompe pas le sang aussi bien qu’il le devrait. Le sang refoule souvent et provoque une accumulation de liquide dans les poumons (congestion) et dans les jambes. L’accumulation de liquide peut provoquer un essoufflement et un gonflement des jambes et des pieds. Une mauvaise circulation sanguine peut donner à la peau un aspect bleu (cyanosé). Certains types d’insuffisance cardiaque peuvent entraîner une hypertrophie du cœur.
L’insuffisance cardiaque peut être permanente (chronique) ou se manifester soudainement (aiguë).
Les signes et symptômes de l’insuffisance cardiaque peuvent inclure :
- Essoufflement à l’activité ou en position allongée
- Fatigue et faiblesse
- Gonflement des jambes, des chevilles et des pieds
- Battements cardiaques rapides ou irréguliers
- Capacité réduite à faire de l’exercice
- Toux persistante ou respiration sifflante avec mucus blanc ou rose teinté de sang
- Gonflement de la zone du ventre (abdomen)
- Prise de poids très rapide due à l’accumulation de liquide
- Nausées et manque d’appétit
- Difficulté à se concentrer ou baisse de vigilance
- Douleurs thoraciques si l’insuffisance cardiaque est causée par une crise cardiaque
Quand consulter un médecin
Consultez votre médecin si vous pensez présenter des signes ou des symptômes d’insuffisance cardiaque. Appelez le 112 ou une aide médicale d’urgence si vous présentez l’un des symptômes suivants :
- Douleurs thoraciques
- Évanouissement ou faiblesse grave
- Battements cardiaques rapides ou irréguliers associés à un essoufflement, une douleur thoracique ou un évanouissement
- Essoufflement soudain et grave et expectoration de mucus blanc ou rose et mousseux
Bien que ces signes et symptômes puissent être dus à une insuffisance cardiaque, il existe de nombreuses autres causes possibles, notamment d’autres affections cardiaques et pulmonaires potentiellement mortelles. N’essayez pas de vous diagnostiquer vous-même.
Les médecins des urgences tenteront de stabiliser votre état et de déterminer si vos symptômes sont dus à une insuffisance cardiaque ou à autre chose.
Si vous avez un diagnostic d’insuffisance cardiaque et si l’un des symptômes s’aggrave soudainement ou si vous développez un nouveau signe ou symptôme, cela peut signifier que l’insuffisance cardiaque existante s’aggrave ou ne répond pas au traitement. Cela peut également être le cas si vous prenez 2,3 kilogrammes (5 livres) ou plus en quelques jours. Contactez rapidement votre médecin.
Causes
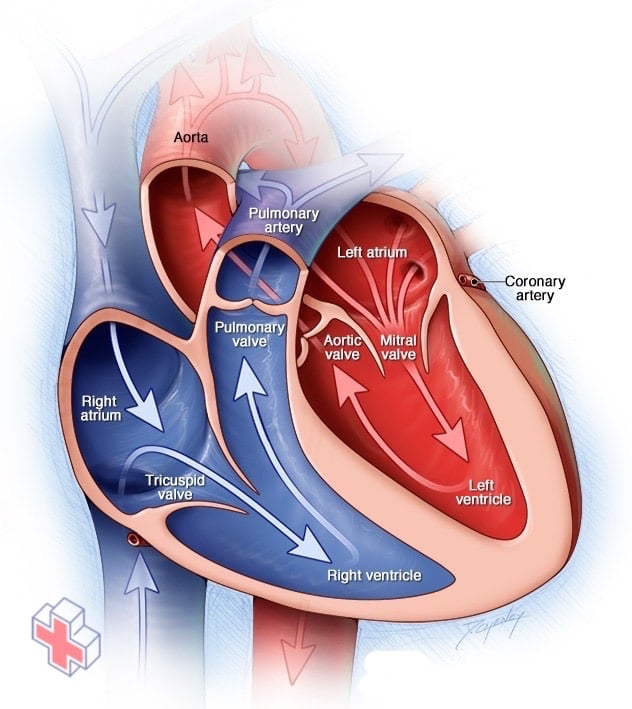
Chambres et valves du cœur
Un cœur typique comporte deux chambres supérieures et deux chambres inférieures. Les chambres supérieures, les oreillettes droite et gauche, reçoivent le sang entrant. Les chambres inférieures, les ventricules droit et gauche, plus musclés, pompent le sang hors du cœur. Les valves cardiaques, qui permettent au sang de circuler dans la bonne direction, sont des portes situées à l’ouverture des chambres.
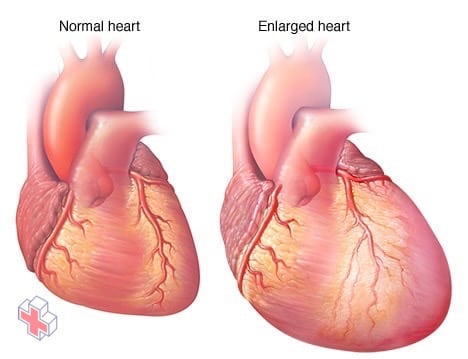
Un cœur hypertrophié, en cas d’insuffisance cardiaque
Lorsque le cœur s’affaiblit, comme c’est le cas en cas d’insuffisance cardiaque, il commence à s’élargir, ce qui oblige le cœur à travailler davantage pour pomper le sang vers le reste du corps.
L’insuffisance cardiaque se développe souvent après que d’autres affections ont endommagé ou affaibli le cœur. Toutefois, l’insuffisance cardiaque peut également survenir si le cœur devient trop rigide.
Dans l’insuffisance cardiaque, les principales chambres de pompage du cœur (les ventricules) peuvent devenir rigides et ne pas se remplir correctement entre les battements. Chez certaines personnes, le muscle cardiaque peut être endommagé et affaibli. Les ventricules peuvent s’étirer au point que le cœur ne peut plus pomper suffisamment de sang dans le corps.
Avec le temps, le cœur ne peut plus répondre aux demandes typiques qui lui sont faites pour pomper le sang vers le reste du corps.
Votre médecin peut déterminer la capacité de pompage de votre cœur en mesurant la quantité de sang pompée à chaque battement (fraction d’éjection). La fraction d’éjection est utilisée pour aider à classer l’insuffisance cardiaque et à guider le traitement. Dans un cœur sain, la fraction d’éjection est de 50 % ou plus – ce qui signifie que plus de la moitié du sang qui remplit le ventricule est pompé à chaque battement.
Mais l’insuffisance cardiaque peut survenir même avec une fraction d’éjection normale. Cela se produit si le muscle cardiaque se raidit en raison de conditions telles que l’hypertension artérielle.
L’insuffisance cardiaque peut concerner le côté gauche (ventricule gauche), le côté droit (ventricule droit) ou les deux côtés de votre cœur. En général, l’insuffisance cardiaque commence par le côté gauche, plus précisément le ventricule gauche – la principale chambre de pompage de votre cœur.
Type d’insuffisance cardiaque
Description
Insuffisance cardiaque du côté gauche
Du liquide peut refouler dans les poumons, provoquant un essoufflement.
Insuffisance cardiaque droite
Le liquide peut remonter dans l’abdomen, les jambes et les pieds, provoquant un gonflement.
Insuffisance cardiaque systolique (également appelée insuffisance cardiaque avec fraction d’éjection réduite)
Le ventricule gauche ne peut pas se contracter vigoureusement, ce qui indique un problème de pompage.
Insuffisance cardiaque avec fraction d’éjection préservée
Le ventricule gauche ne peut pas se détendre ou se remplir complètement, ce qui indique un problème de remplissage.
Chacune des conditions suivantes peut endommager ou affaiblir votre cœur et peut provoquer une insuffisance cardiaque. Certaines d’entre elles peuvent être présentes sans que vous le sachiez :
- Maladie coronarienne et crise cardiaque. La maladie coronarienne est la forme la plus courante de maladie cardiaque et la cause la plus fréquente d’insuffisance cardiaque. La maladie résulte de l’accumulation de dépôts graisseux dans les artères, ce qui réduit le flux sanguin et peut entraîner une crise cardiaque.
Une crise cardiaque survient soudainement lorsqu’une artère coronaire se bouche complètement. Les dommages causés au muscle cardiaque par une crise cardiaque peuvent signifier que votre cœur ne peut plus pomper aussi bien qu’il le devrait.
- Hypertension artérielle. Si votre tension artérielle est élevée, votre cœur doit travailler plus fort qu’il ne le devrait pour faire circuler le sang dans tout votre corps. Avec le temps, cet effort supplémentaire peut rendre votre muscle cardiaque trop rigide ou trop faible pour pomper correctement le sang.
- Valves cardiaques défectueuses. Les valves du cœur permettent au sang de circuler dans la bonne direction. Une valve endommagée – en raison d’une malformation cardiaque, d’une maladie coronarienne ou d’une infection cardiaque – oblige le cœur à travailler davantage, ce qui peut l’affaiblir avec le temps.
- Dommages au muscle cardiaque. Les dommages au muscle cardiaque peuvent avoir de nombreuses causes, notamment certaines maladies, une infection, une forte consommation d’alcool et l’effet toxique de médicaments, comme la cocaïne ou certains médicaments utilisés pour la chimiothérapie. Des facteurs génétiques peuvent également jouer un rôle.
- Inflammation du muscle cardiaque (myocardite). La myocardite est le plus souvent causée par un virus, notamment le virus COVID-19, et peut entraîner une insuffisance cardiaque gauche.
- Un problème cardiaque avec lequel vous êtes né (anomalie cardiaque congénitale). Si votre cœur et ses chambres ou valves ne se sont pas formés correctement, les parties saines de votre cœur doivent travailler davantage pour pomper le sang, ce qui peut entraîner une insuffisance cardiaque.
- Rythmes cardiaques anormaux (arythmies). Des rythmes cardiaques anormaux peuvent faire que votre cœur batte trop vite, créant ainsi un travail supplémentaire pour votre cœur. Un rythme cardiaque lent peut également entraîner une insuffisance cardiaque.
- Autres maladies. Les maladies de longue durée – comme le diabète, le VIH, une thyroïde hyperactive ou sous-active, ou une accumulation de fer ou de protéines – peuvent également contribuer à l’insuffisance cardiaque chronique.
Les causes d’insuffisance cardiaque soudaine (aiguë) comprennent également :
- Réactions allergiques
- Toute maladie qui affecte l’ensemble du corps
- Caillots de sang dans les poumons
- Infections sévères
- Utilisation de certains médicaments
- Virus qui attaquent le muscle cardiaque
Facteurs de risque
Un seul facteur de risque peut suffire à provoquer une insuffisance cardiaque, mais une combinaison de facteurs augmente également votre risque.
Les facteurs de risque d’insuffisance cardiaque sont les suivants :
- Maladie des artères coronaires. Le rétrécissement des artères peut limiter l’approvisionnement de votre cœur en sang riche en oxygène, ce qui entraîne un affaiblissement du muscle cardiaque.
- Crise cardiaque. Une crise cardiaque est une forme de maladie des artères coronaires qui survient soudainement. Les dommages causés à votre muscle cardiaque par une crise cardiaque peuvent signifier que votre cœur ne peut plus pomper aussi bien qu’il le devrait.
- Maladie des valves cardiaques. Le fait d’avoir une valve cardiaque qui ne fonctionne pas correctement augmente le risque d’insuffisance cardiaque.
- Hypertension artérielle. Votre cœur travaille plus fort qu’il ne le doit si votre tension artérielle est élevée.
- Battements cardiaques irréguliers. Ces rythmes anormaux, surtout s’ils sont très fréquents et rapides, peuvent affaiblir le muscle cardiaque et provoquer une insuffisance cardiaque.
- Maladie cardiaque congénitale. Certaines personnes qui développent une insuffisance cardiaque sont nées avec des problèmes qui affectent la structure ou la fonction de leur cœur.
- Le diabète. Le fait d’être diabétique augmente le risque d’hypertension artérielle et de maladie coronarienne. N’arrêtez pas de prendre des médicaments de votre propre chef. Demandez à votre médecin si vous devez faire des changements.
- Certains médicaments contre le diabète. On a constaté que les médicaments contre le diabète rosiglitazone (Avandia) et pioglitazone (Actos) augmentent le risque d’insuffisance cardiaque chez certaines personnes. Cependant, n’arrêtez pas de prendre ces médicaments de votre propre chef. Si vous les prenez, demandez à votre médecin si vous devez faire des changements.
- Certains autres médicaments. Certains médicaments peuvent entraîner une insuffisance cardiaque ou des problèmes cardiaques. Il s’agit notamment des anti-inflammatoires non stéroïdiens (AINS), de certains médicaments pour l’anesthésie et de certains médicaments utilisés pour traiter l’hypertension artérielle, le cancer, les problèmes sanguins, les battements cardiaques irréguliers ou anormaux, les maladies du système nerveux, les problèmes de santé mentale, les problèmes pulmonaires et urinaires, les maladies inflammatoires et les infections.
- La consommation d’alcool. Une consommation excessive d’alcool peut affaiblir le muscle cardiaque et entraîner une insuffisance cardiaque.
- Apnée du sommeil. L’incapacité de respirer correctement pendant le sommeil entraîne un faible taux d’oxygène dans le sang et un risque accru de battements cardiaques irréguliers. Ces deux problèmes peuvent affaiblir le cœur.
- Le tabagisme ou la consommation de tabac. Si vous fumez, arrêtez. L’usage du tabac augmente votre risque de maladie cardiaque et d’insuffisance cardiaque.
- L’obésité. Les personnes souffrant d’obésité ont un risque plus élevé de développer une insuffisance cardiaque.
- Virus. Certaines infections virales peuvent causer des dommages au muscle cardiaque.
Complications
Les complications de l’insuffisance cardiaque dépendent de la gravité de la maladie cardiaque, de votre état de santé général et d’autres facteurs tels que votre âge. Les complications possibles peuvent inclure :
- Lésion ou insuffisance rénale. L’insuffisance cardiaque peut réduire le flux sanguin vers vos reins, ce qui peut éventuellement provoquer une insuffisance rénale si elle n’est pas traitée. Les lésions rénales dues à une insuffisance cardiaque peuvent nécessiter un traitement par dialyse.
- Problèmes de valves cardiaques. Les valves du cœur, qui permettent au sang de circuler dans la bonne direction, peuvent ne pas fonctionner correctement si votre cœur est hypertrophié ou si la pression dans votre cœur est très élevée en raison d’une insuffisance cardiaque.
- Problèmes de rythme cardiaque. Les problèmes de rythme cardiaque peuvent entraîner ou augmenter votre risque d’insuffisance cardiaque.
- Lésions du foie. L’insuffisance cardiaque peut provoquer une accumulation de liquide qui exerce une pression trop forte sur le foie. Cette accumulation de liquide peut entraîner des cicatrices, ce qui rend plus difficile le bon fonctionnement de votre foie.
Prévention
La clé de la prévention de l’insuffisance cardiaque est de réduire vos facteurs de risque. Vous pouvez contrôler ou éliminer un grand nombre des facteurs de risque de maladie cardiaque en modifiant votre mode de vie et en prenant les médicaments prescrits par votre médecin.
Les changements de mode de vie que vous pouvez apporter pour aider à prévenir l’insuffisance cardiaque comprennent :
- Ne pas fumer
- Contrôler certaines conditions, comme l’hypertension et le diabète
- Rester physiquement actif
- Manger des aliments sains
- Maintenir un poids santé
- Réduire et gérer le stress
Diagnostic
Pour diagnostiquer l’insuffisance cardiaque, votre médecin prendra connaissance de vos antécédents médicaux, examinera vos symptômes et effectuera un examen physique. Votre médecin vérifiera également si vous présentez des facteurs de risque d’insuffisance cardiaque, tels que l’hypertension artérielle, une maladie coronarienne ou le diabète.
Votre médecin peut écouter vos poumons à la recherche de signes d’accumulation de liquide (congestion pulmonaire) et votre cœur à la recherche de bruits de souffle (murmures) qui peuvent suggérer une insuffisance cardiaque. Le médecin peut examiner les veines de votre cou et vérifier l’accumulation de liquide dans votre abdomen et vos jambes.
Après l’examen physique, votre médecin peut également prescrire certains de ces tests :
- Analyses de sang. Les analyses de sang sont effectuées pour rechercher des signes de maladies pouvant affecter le cœur.
- Radiographie du thorax. Les radiographies peuvent montrer l’état des poumons et du cœur.
- Électrocardiogramme (ECG). Ce test rapide et indolore enregistre les signaux électriques dans le cœur. Il peut montrer le rythme et la durée des battements du cœur.
- Échocardiogramme. Des ondes sonores sont utilisées pour produire des images du cœur en mouvement. Ce test montre la taille et la structure du cœur et des valves cardiaques, ainsi que la circulation sanguine dans le cœur. L’échocardiogramme peut être utilisé pour mesurer la fraction d’éjection, qui montre la capacité du cœur à pomper et aide à classer l’insuffisance cardiaque et à orienter le traitement.
- Épreuve d’effort. Les tests d’effort mesurent la santé du cœur pendant l’activité. On peut vous demander de marcher sur un tapis roulant tout en étant relié à une machine ECG, ou vous pouvez recevoir un médicament par voie intraveineuse qui stimule l’effet de l’exercice sur le cœur.
Parfois, une épreuve d’effort est effectuée en portant un masque qui mesure la capacité du cœur et des poumons à recevoir de l’oxygène et à expirer du dioxyde de carbone.
- Tomographie cardiaque informatisée (CT). Dans un scanner cardiaque, vous êtes allongé sur une table à l’intérieur d’une machine en forme de beignet. Un tube à rayons X à l’intérieur de la machine tourne autour de votre corps et recueille des images du cœur et de la poitrine. Parfois, un agent de contraste est administré. Comme l’agent de contraste peut affecter la fonction rénale, parlez-en à votre médecin si vous avez des problèmes rénaux.
- Imagerie par résonance magnétique (IRM). Dans une IRM cardiaque, vous êtes allongé sur une table à l’intérieur d’une longue machine en forme de tube. Des ondes radio créent des images du cœur.
Une IRM cardiaque peut être effectuée avec un colorant (contraste). Il est important d’informer votre médecin de tout problème rénal avant de passer une IRM cardiaque ou une autre IRM, car le contraste peut provoquer une complication rare et grave chez les personnes atteintes d’une maladie rénale.
- Angiographie coronaire. Dans cet examen, un tube fin et flexible (cathéter) est inséré dans un vaisseau sanguin, généralement dans l’aine, et guidé vers les artères du cœur. Un colorant (contraste) est injecté par le cathéter pour que les artères apparaissent plus clairement sur une radiographie, ce qui aide le médecin à repérer les blocages.
- Biopsie du myocarde. Dans ce test, un médecin insère un petit cordon flexible dans une veine du cou ou de l’aine, et prélève de très petits morceaux du muscle cardiaque pour les examiner. Ce test peut être effectué pour diagnostiquer certains types de maladies du muscle cardiaque qui provoquent une insuffisance cardiaque.
Les résultats des tests de diagnostic de l’insuffisance cardiaque aident les médecins à déterminer la cause des signes et symptômes éventuels et à décider d’un plan de traitement. Pour déterminer le meilleur traitement de l’insuffisance cardiaque, les médecins peuvent classer l’insuffisance cardiaque selon deux systèmes :
La classification de la New York Heart Association
Cette échelle regroupe l’insuffisance cardiaque en quatre catégories.
- Insuffisance cardiaque de classe I. Il n’y a pas de symptômes d’insuffisance cardiaque.
- Insuffisance cardiaque de classe II. Les activités quotidiennes peuvent être effectuées sans difficulté mais l’effort provoque un essoufflement ou une fatigue.
- Insuffisance cardiaque de classe III. Il est difficile d’accomplir les activités quotidiennes.
- Insuffisance cardiaque de classe IV. L’essoufflement survient même au repos. Cette catégorie comprend l’insuffisance cardiaque la plus grave.
Classification de l’American College of Cardiology/American Heart Association
Ce système de classification par stade utilise les lettres A à D et comprend une catégorie pour les personnes qui présentent un risque de développer une insuffisance cardiaque. Les médecins utilisent ce système de classification pour identifier les facteurs de risque et commencer un traitement précoce et plus agressif pour aider à prévenir ou retarder l’insuffisance cardiaque.
- Stade A. Il existe plusieurs facteurs de risque d’insuffisance cardiaque mais aucun signe ou symptôme.
- Stade B. Il y a une maladie cardiaque mais aucun signe ou symptôme d’insuffisance cardiaque.
- Stade C. Il y a une maladie cardiaque et des signes ou symptômes d’insuffisance cardiaque.
- Stade D. L’insuffisance cardiaque avancée nécessite des traitements spécialisés.
Votre médecin utilisera souvent les deux systèmes de classification ensemble pour décider des options de traitement les plus appropriées. Votre médecin peut vous aider à interpréter votre score et à planifier votre traitement en fonction de votre état.
Traitement
L’insuffisance cardiaque est une maladie chronique qui nécessite une prise en charge tout au long de la vie. Cependant, avec le traitement, les signes et les symptômes de l’insuffisance cardiaque peuvent s’améliorer, et le cœur devient parfois plus fort.
Les médecins peuvent parfois corriger l’insuffisance cardiaque en traitant la cause sous-jacente. Par exemple, la réparation d’une valve cardiaque ou le contrôle d’un rythme cardiaque rapide peut inverser l’insuffisance cardiaque. Mais pour la plupart des gens, le traitement de l’insuffisance cardiaque implique un équilibre entre les bons médicaments et, parfois, l’utilisation de dispositifs qui aident le cœur à battre et à se contracter correctement.
Médicaments
Les médecins traitent généralement l’insuffisance cardiaque par une combinaison de médicaments. En fonction de vos symptômes, vous pouvez prendre un ou plusieurs médicaments, notamment :
- Inhibiteurs de l’enzyme de conversion de l’angiotensine (ECA). Ces médicaments détendent les vaisseaux sanguins afin d’abaisser la pression artérielle, d’améliorer la circulation sanguine et de diminuer la pression sur le cœur. Il s’agit par exemple de l’énalapril (Vasotec, Epaned), du lisinopril (Zestril, Qbrelis, Prinivil) et du captopril.
- Les bloqueurs des récepteurs de l’angiotensine II. Ces médicaments, qui comprennent le losartan (Cozaar), le valsartan (Diovan) et le candesartan (Atacand), ont beaucoup des mêmes avantages que les inhibiteurs de l’ECA. Ils peuvent être une option pour les personnes qui ne peuvent pas tolérer les inhibiteurs de l’ECA.
- Bêta-bloquants. Ces médicaments ralentissent votre rythme cardiaque et réduisent votre tension artérielle. Les bêta-bloquants peuvent réduire les signes et les symptômes de l’insuffisance cardiaque, améliorer la fonction cardiaque et vous aider à vivre plus longtemps. Les exemples incluent le carvédilol (Coreg), le métoprolol (Lopressor, Toprol-XL, Kapspargo Sprinkle) et le bisoprolol.
- Diurétiques. Souvent appelés pilules à eau, les diurétiques vous font uriner plus fréquemment et empêchent les liquides de s’accumuler dans votre corps. Les diurétiques, comme le furosémide (Lasix), diminuent également le liquide dans vos poumons afin que vous puissiez respirer plus facilement.
Comme les diurétiques font perdre à votre organisme du potassium et du magnésium, votre médecin peut également vous prescrire des suppléments de ces minéraux. Si vous prenez un diurétique, votre médecin surveillera probablement les niveaux de potassium et de magnésium dans votre sang par des analyses sanguines régulières.
- Antagonistes de l’aldostérone. Ces médicaments comprennent la spironolactone (Aldactone, Carospir) et l’éplérénone (Inspra). Ce sont des diurétiques d’épargne potassique qui ont des propriétés supplémentaires pouvant aider les personnes souffrant d’insuffisance cardiaque systolique grave à vivre plus longtemps.
Contrairement à certains autres diurétiques, la spironolactone et l’éplérénone peuvent augmenter le taux de potassium dans le sang jusqu’à des niveaux dangereux. Parlez-en à votre médecin si l’augmentation du taux de potassium vous préoccupe, et renseignez-vous pour savoir si vous devez modifier votre consommation d’aliments riches en potassium.
- Inotropes. Ces médicaments sont administrés par voie intraveineuse aux personnes souffrant d’insuffisance cardiaque grave et hospitalisées. Les inotropes aident le cœur à pomper le sang plus efficacement et à maintenir la pression artérielle.
- Digoxine (Lanoxin). Ce médicament, également appelé digitaline, augmente la force des contractions de votre muscle cardiaque. Il a également tendance à ralentir le rythme cardiaque. La digoxine réduit les symptômes de l’insuffisance cardiaque dans l’insuffisance cardiaque systolique. Il est plus susceptible d’être administré à une personne ayant un problème de rythme cardiaque, comme la fibrillation auriculaire.
- Hydralazine et dinitrate d’isosorbide (BiDil). Cette association médicamenteuse aide à détendre les vaisseaux sanguins. Elle peut être ajoutée à votre plan de traitement si vous présentez des symptômes d’insuffisance cardiaque sévères et que les inhibiteurs de l’ECA ou les bêta-bloquants n’ont pas aidé.
- Vericiguat (Verquvo). Ce médicament plus récent pour l’insuffisance cardiaque chronique est pris une fois par jour par voie orale. C’est un type de médicament appelé stimulateur oral de la guanylate cyclase soluble (sGC). Dans des études, les personnes atteintes d’insuffisance cardiaque à haut risque qui ont pris du vericiguat ont eu moins de séjours à l’hôpital pour insuffisance cardiaque et de décès liés à la maladie cardiaque que celles qui ont reçu une pilule inactive (placebo).
- Autres médicaments. Votre médecin peut vous prescrire d’autres médicaments pour traiter des symptômes spécifiques. Par exemple, certaines personnes peuvent recevoir des nitrates pour les douleurs thoraciques, des statines pour réduire le cholestérol ou des anticoagulants pour aider à prévenir les caillots sanguins.
Votre médecin peut être amené à ajuster fréquemment vos doses, notamment lorsque vous venez de commencer un nouveau médicament ou lorsque votre état s’aggrave.
Vous pouvez être admis à l’hôpital si vous avez une poussée des symptômes de l’insuffisance cardiaque. Pendant votre séjour à l’hôpital, vous pouvez recevoir des médicaments supplémentaires pour aider votre cœur à mieux pomper et soulager vos symptômes. Vous pouvez également recevoir de l’oxygène supplémentaire par le biais d’un masque ou de petits tubes placés dans votre nez. Si vous souffrez d’une insuffisance cardiaque grave, vous devrez peut-être utiliser de l’oxygène d’appoint pendant une longue période.
Chirurgie ou autres interventions
Une intervention chirurgicale ou d’autres procédures visant à implanter des dispositifs cardiaques peuvent être recommandées pour traiter le problème sous-jacent qui a conduit à l’insuffisance cardiaque. La chirurgie ou d’autres procédures pour l’insuffisance cardiaque peuvent inclure :
- Pontage coronarien. Si des artères gravement obstruées sont à l’origine de votre insuffisance cardiaque, votre médecin peut recommander un pontage coronarien. L’intervention consiste à prélever un vaisseau sanguin sain dans votre jambe, votre bras ou votre poitrine et à le connecter en dessous et au-dessus des artères obstruées de votre cœur. La nouvelle voie améliore le flux sanguin vers votre muscle cardiaque.
- Réparation ou remplacement de la valve cardiaque. Si une valve cardiaque défectueuse est à l’origine de votre insuffisance cardiaque, votre médecin peut recommander la réparation ou le remplacement de la valve. Les chirurgiens peuvent réparer la valve en reconnectant les feuillets de la valve ou en retirant l’excès de tissu valvulaire afin que les feuillets puissent se fermer hermétiquement. Parfois, la réparation de la valve comprend le resserrement ou le remplacement de l’anneau qui entoure la valve.
La réparation ou le remplacement de la valvule cardiaque peut être effectué par une chirurgie à cœur ouvert, une chirurgie mini-invasive ou une procédure cardiaque utilisant des tubes flexibles appelés cathéters (cathétérisme cardiaque).
- Cardioverteur-défibrillateur implantable (DCI). Un DAI est utilisé pour prévenir les complications de l’insuffisance cardiaque. Il ne s’agit pas d’un traitement de l’insuffisance cardiaque elle-même. Un DAI est un dispositif similaire à un stimulateur cardiaque. Il est implanté sous la peau de votre poitrine avec des fils qui passent dans vos veines et dans votre cœur.
Le DAI surveille le rythme cardiaque. Si le cœur commence à battre à un rythme dangereux, ou si votre cœur s’arrête, le DAI essaie de stimuler votre cœur ou de le choquer pour le ramener à un rythme normal. Un DAI peut également fonctionner comme un stimulateur cardiaque et accélérer votre cœur s’il est trop lent.
- Thérapie de resynchronisation cardiaque (CRT). Également appelé stimulation biventriculaire, le TRC est un traitement de l’insuffisance cardiaque chez les personnes dont les chambres cardiaques inférieures (ventricules) ne pompent pas de manière synchronisée. Un dispositif appelé stimulateur biventriculaire envoie des signaux électriques aux ventricules. Ces signaux incitent vos ventricules à se contracter de manière plus coordonnée, ce qui améliore le pompage du sang hors de votre cœur. Le CRT peut être utilisé avec un DAI.
- Dispositifs d’assistance ventriculaire (DAV). Un DAV – également appelé dispositif d’assistance circulatoire mécanique – est un dispositif qui aide à pomper le sang des chambres inférieures de votre cœur (ventricules) vers le reste de votre corps. Bien qu’un DAV puisse être placé dans l’un ou les deux ventricules de votre cœur, il est le plus souvent implanté dans le ventricule gauche.
Votre médecin peut recommander un DAV si vous êtes en attente d’une transplantation cardiaque. Parfois, un DAV est utilisé comme traitement permanent pour les personnes atteintes d’insuffisance cardiaque mais qui ne sont pas de bons candidats à une transplantation cardiaque.
- Transplantation cardiaque. Certaines personnes souffrent d’une insuffisance cardiaque si grave que la chirurgie ou les médicaments ne les aident pas. Ces personnes peuvent avoir besoin de faire remplacer leur cœur par un cœur de donneur sain.
Une transplantation cardiaque n’est pas le bon traitement pour tout le monde. Une équipe de médecins dans un centre de transplantation vous évaluera pour déterminer si la procédure peut être sûre et bénéfique pour vous.
Soins palliatifs et soins de fin de vie
Votre médecin peut recommander d’inclure des soins palliatifs dans votre plan de traitement. Les soins palliatifs sont des soins médicaux spécialisés qui visent à soulager vos symptômes et à améliorer votre qualité de vie. Toute personne atteinte d’une maladie grave ou potentiellement mortelle peut bénéficier de soins palliatifs, soit pour traiter les symptômes de la maladie, comme la douleur ou l’essoufflement, soit pour atténuer les effets secondaires du traitement, comme la fatigue ou les nausées.
Il est possible que votre insuffisance cardiaque s’aggrave au point que les médicaments ne fonctionnent plus et qu’une transplantation ou un dispositif cardiaque ne soit pas une option. Si cela se produit, vous aurez peut-être besoin de soins palliatifs. Les soins palliatifs offrent un traitement spécial aux personnes en phase terminale.
Les soins palliatifs permettent à la famille et aux amis – avec l’aide d’infirmières, de travailleurs sociaux et de bénévoles formés – de soigner et de réconforter un être cher à la maison ou dans des résidences de soins palliatifs. Les soins palliatifs offrent un soutien émotionnel, psychologique, social et spirituel aux personnes malades et à leurs proches.
Les soins palliatifs sont disponibles à votre domicile ou dans les maisons de soins infirmiers et les centres d’aide à la vie autonome. Pour les personnes qui séjournent à l’hôpital, des spécialistes des soins de fin de vie peuvent apporter confort, compassion et dignité.
Bien que cela puisse être difficile, il est important de discuter des questions de fin de vie avec votre famille et votre équipe médicale. Une partie de cette discussion portera probablement sur les directives anticipées de soins – un terme général pour les instructions orales et écrites que vous donnez concernant vos soins médicaux si vous devenez incapable de parler pour vous-même.
Si vous avez un DAI, il est important de discuter avec votre famille et vos médecins de la nécessité de le désactiver afin qu’il ne puisse pas délivrer de chocs pour que votre cœur continue de battre
Mode de vie et remèdes maison
Modifier son mode de vie peut souvent aider à soulager les signes et symptômes de l’insuffisance cardiaque et à empêcher la maladie de s’aggraver. Ces changements peuvent être parmi les plus importants et les plus bénéfiques que vous puissiez faire :
- Arrêtez de fumer. Fumer endommage vos vaisseaux sanguins, augmente la pression artérielle, réduit la quantité d’oxygène dans votre sang et fait battre votre cœur plus vite.
Si vous fumez, demandez à votre médecin de vous recommander un programme pour vous aider à arrêter. Vous ne pouvez pas être considéré pour une transplantation cardiaque si vous continuez à fumer. Évitez également la fumée secondaire.
- Vérifiez quotidiennement que vos jambes, vos chevilles et vos pieds ne sont pas enflés. Contactez votre médecin si le gonflement s’aggrave.
- Discutez de la surveillance du poids avec votre médecin. La prise de poids peut signifier que vous retenez des liquides et que vous devez modifier votre plan de traitement. Demandez à votre médecin à quelle fréquence vous devez vous peser et quand contacter votre médecin en raison d’une prise de poids.
- Maintenez un poids sain. Si vous êtes en surpoids, un diététicien peut vous aider à atteindre votre poids idéal. Même une petite perte de poids peut contribuer à améliorer votre santé cardiaque.
- Adoptez un régime alimentaire sain. Essayez d’avoir une alimentation qui comprend des fruits et des légumes, des céréales complètes, des produits laitiers sans gras ou faibles en gras et des protéines maigres.
- Limitez le sel. Une trop grande quantité de sel (sodium) peut entraîner une rétention d’eau, qui fait travailler votre cœur plus fort et provoque un essoufflement et un gonflement des jambes, des chevilles et des pieds.
Demandez à votre médecin si vous devez suivre un régime sans sel ou pauvre en sel. N’oubliez pas que le sel est déjà ajouté aux aliments préparés, et soyez prudent lorsque vous utilisez des substituts de sel.
- Limitez les graisses saturées ou trans dans votre alimentation. En plus d’éviter les aliments salés, limitez la quantité de graisses saturées et trans dans votre alimentation. Ces graisses alimentaires potentiellement nocives augmentent votre risque de maladie cardiaque.
- Faites-vous vacciner. Demandez à votre médecin de vous faire vacciner contre la grippe, la pneumonie et le COVID-19.
- Limitez l’alcool et les liquides. Votre médecin peut vous recommander de ne pas boire d’alcool si vous souffrez d’insuffisance cardiaque, car il peut interagir avec vos médicaments, affaiblir votre muscle cardiaque et augmenter votre risque de rythme cardiaque anormal.
Si vous souffrez d’une insuffisance cardiaque grave, votre médecin peut également vous suggérer de limiter la quantité de liquides que vous buvez.
- Soyez actif. Une activité aérobique modérée aide à maintenir le reste de votre corps en bonne santé et en bonne condition, réduisant ainsi les demandes sur votre muscle cardiaque. Mais assurez-vous de parler à votre médecin d’un programme d’exercice qui vous convient. Votre médecin peut vous suggérer un programme de marche ou un programme de réadaptation cardiaque dans votre hôpital local.
- Réduisez le stress. Lorsque vous êtes anxieux ou contrarié, votre cœur bat plus vite, vous respirez plus fort et votre tension artérielle augmente souvent. Cela peut aggraver l’insuffisance cardiaque, puisque votre cœur a déjà du mal à répondre aux demandes de l’organisme.
Trouvez des moyens de réduire le stress dans votre vie. Pour permettre à votre cœur de se reposer, essayez de faire une sieste ou de mettre les pieds sur terre lorsque cela est possible. Passez du temps avec vos amis et votre famille pour avoir une vie sociale et aider à garder le stress à distance.
- Dormez tranquille. Si vous êtes essoufflé, surtout la nuit, dormez avec la tête relevée à l’aide d’un oreiller ou d’un coussin. Si vous ronflez ou avez eu d’autres problèmes de sommeil, assurez-vous de passer un test de dépistage de l’apnée du sommeil.
Adaptation et soutien
Un traitement approprié de l’insuffisance cardiaque peut parfois améliorer les symptômes et vous aider à vivre plus longtemps. Vous et votre médecin pouvez travailler ensemble pour vous aider à être le plus à l’aise possible. Faites attention à votre corps et à ce que vous ressentez, et dites à votre médecin quand vous vous sentez mieux ou moins bien. De cette façon, votre médecin saura quel traitement est le plus efficace pour vous.
Ces étapes peuvent vous aider à gérer l’insuffisance cardiaque :
- Gardez une trace des médicaments que vous prenez. Faites une liste de tous les médicaments que vous prenez, gardez-la sur vous et partagez-la avec vos médecins. N’arrêtez pas de prendre des médicaments sans en parler d’abord à votre médecin. Si les effets secondaires des médicaments que vous prenez sont inconfortables ou inquiétants, faites-le savoir à votre médecin.
- Vérifiez vos médicaments. Certains médicaments disponibles sans ordonnance, comme l’ibuprofène (Advil, Motrin IB, autres), le naproxène sodique (Aleve) et les pilules amaigrissantes, peuvent aggraver l’insuffisance cardiaque et entraîner une accumulation de liquide. Parlez à votre médecin de tous les médicaments que vous prenez.
- Faites attention aux suppléments. Certains compléments alimentaires peuvent interférer avec les médicaments contre l’insuffisance cardiaque ou pourraient aggraver votre état. Parlez à votre médecin de tous les compléments que vous prenez.
- Utilisez un journal pour surveiller votre poids. Apportez les notes lors des visites chez votre médecin. Une augmentation de poids peut être un signe d’accumulation de liquide.
- Surveillez votre tension artérielle. Envisagez d’acheter un tensiomètre à domicile. Notez les chiffres de votre tension artérielle entre les rendez-vous chez le médecin et apportez le relevé lors des visites.
- Notez vos questions pour votre médecin. Avant un rendez-vous chez le médecin, préparez une liste de vos questions ou préoccupations. Par exemple, est-il sécuritaire pour vous et votre partenaire d’avoir des relations sexuelles ? La plupart des personnes atteintes d’insuffisance cardiaque peuvent poursuivre une activité sexuelle une fois les symptômes maîtrisés. Demandez des précisions, si nécessaire. Assurez-vous de bien comprendre tout ce que votre médecin vous demande de faire.
- Connaissez les coordonnées de votre médecin. Gardez à portée de main le numéro de téléphone de votre médecin, le numéro de téléphone de l’hôpital et les indications pour vous rendre à l’hôpital ou à la clinique. Vous voudrez les avoir à portée de main au cas où vous auriez des questions à poser à votre médecin ou si vous deviez vous rendre à l’hôpital.
La gestion de l’insuffisance cardiaque nécessite une communication ouverte entre vous et votre médecin. Soyez honnête et dites-lui si vous suivez les recommandations concernant votre régime alimentaire, votre mode de vie et la prise de médicaments. Votre médecin peut souvent suggérer des stratégies pour vous aider à vous mettre et à rester sur la bonne voie.
Préparation de votre rendez-vous
Si vous pensez être atteint d’insuffisance cardiaque ou si vous vous inquiétez de votre risque d’insuffisance cardiaque en raison d’autres pathologies sous-jacentes, prenez rendez-vous avec votre médecin de famille. Si l’insuffisance cardiaque est détectée tôt, votre traitement peut être plus facile et plus efficace.
Comme les rendez-vous peuvent être brefs et qu’il y a souvent beaucoup de choses à discuter, c’est une bonne idée de se préparer pour votre rendez-vous. Voici quelques informations qui vous aideront à vous préparer pour votre rendez-vous et à savoir ce que vous pouvez attendre de votre médecin.
Ce que vous pouvez faire
- Soyez conscient de toute restriction préalable au rendez-vous. Au moment où vous prenez le rendez-vous, assurez-vous de demander s’il y a quelque chose que vous devez faire à l’avance, comme restreindre votre régime alimentaire. Pour certains examens d’imagerie, par exemple, vous devrez peut-être être à jeun pendant un certain temps avant.
- Noteztous les symptômes que vous ressentez, y compris ceux qui peuvent sembler sans rapport avec l’insuffisance cardiaque.
- Notez lesprincipales informations personnelles, y compris les antécédents familiaux de maladie cardiaque, d’accident vasculaire cérébral, d’hypertension artérielle ou de diabète, ainsi que tout stress important ou changement de vie récent. Cherchez à savoir si quelqu’un dans votre famille a souffert d’insuffisance cardiaque. Certaines maladies cardiaques qui provoquent une insuffisance cardiaque sont héréditaires. Il peut être important d’en savoir le plus possible sur vos antécédents familiaux.
- Faites une liste de tous les médicaments, vitamines ou compléments que vous prenez.
- Emmenez un membre de votre famille ou un ami, si possible. Il peut parfois être difficile de se souvenir de toutes les informations qui vous ont été fournies lors d’un rendez-vous. Une personne qui vous accompagne peut se souvenir de quelque chose que vous avez manqué ou oublié.
- Soyez prêt à discuter de vos habitudes en matière de régime alimentaire et d’exercice physique. Si vous ne suivez pas encore un régime ou un programme d’exercices, soyez prêt à parler à votre médecin des difficultés que vous pourriez rencontrer pour vous y mettre.
- Notezles questions à poser à votre médecin.
Le temps que vous passerez avec votre médecin est limité. Préparer une liste de questions vous aidera à tirer le meilleur parti du temps que vous passerez ensemble. Dressez une liste de vos questions, de la plus importante à la moins importante, au cas où le temps viendrait à manquer. Pour l’insuffisance cardiaque, voici quelques questions de base à poser à votre médecin :
- Quelle est la cause la plus probable de mes symptômes ?
- Y a-t-il d’autres causes possibles à mes symptômes ?
- Quels types de tests devrai-je subir ? Ces tests nécessitent-ils une préparation particulière ?
- Quels sont les traitements disponibles ? Lequel me recommandez-vous ?
- Quels sont les aliments que je dois manger ou éviter ?
- Quel est le niveau d’activité physique approprié ?
- À quelle fréquence dois-je être dépisté(e) pour des changements dans mon état de santé ?
- J’ai d’autres problèmes de santé. Comment puis-je gérer au mieux ces conditions ensemble ?
- Existe-t-il une alternative générique au médicament que vous me prescrivez ?
- Les membres de ma famille doivent-ils faire l’objet d’un dépistage des maladies susceptibles de provoquer une insuffisance cardiaque ?
- Y a-t-il des brochures ou d’autres documents imprimés que je peux emporter chez moi ? Quels sites Internet recommandez-vous de visiter ?
En plus des questions que vous avez préparées pour votre médecin, n’hésitez pas à poser des questions pendant votre rendez-vous à chaque fois que vous ne comprenez pas quelque chose.
Ce que vous pouvez attendre de votre médecin
Votre médecin est susceptible de vous poser un certain nombre de questions. En étant prêt à y répondre, vous pourrez réserver du temps pour revoir les points sur lesquels vous souhaitez vous attarder. Votre médecin peut vous demander :
- Quand avez-vous remarqué vos premiers symptômes ?
- Vos symptômes se manifestent-ils tout le temps, ou vont-ils par intermittence ?
- Quelle est la gravité de vos symptômes ?
- Qu’est-ce qui semble améliorer vos symptômes, le cas échéant ?
- Quelque chose aggrave-t-il vos symptômes ?
Ce que vous pouvez faire en attendant
Il n’est jamais trop tôt pour apporter des changements à votre mode de vie, comme arrêter de fumer, réduire votre consommation de sel et manger des aliments sains. Ces changements peuvent aider à prévenir l’apparition ou l’aggravation de l’insuffisance cardiaque.

 »
»
Laisser un commentaire