Aperçu
L’insémination intra-utérine (IIU) – un type d’insémination artificielle – est une procédure de traitement de l’infertilité.
Les spermatozoïdes qui ont été lavés et concentrés sont placés directement dans votre utérus au moment où votre ovaire libère un ou plusieurs ovules à féconder.
Le résultat espéré de l’insémination intra-utérine est que les spermatozoïdes nagent dans la trompe de Fallope et fécondent un ovule en attente, ce qui entraîne une grossesse normale. En fonction des raisons de l’infertilité, l’IIU peut être coordonnée avec votre cycle normal ou avec des médicaments de fertilité.
Pourquoi le faire
La capacité d’un couple à devenir enceinte dépend de nombreux facteurs différents. L’insémination intra-utérine est utilisée le plus souvent chez les couples qui ont :
- Sperme de donneur. Pour les femmes qui ont besoin d’utiliser le sperme d’un donneur pour tomber enceinte, l’IUI est le plus souvent utilisée pour obtenir une grossesse. Les échantillons de sperme de donneur congelés sont obtenus auprès de laboratoires certifiés et décongelés avant la procédure IUI.
- Infertilité inexpliquée. L’IIU est souvent pratiquée comme premier traitement de l’infertilité inexpliquée en même temps que des médicaments inducteurs d’ovulation.
- Infertilité liée à l’endométriose. Pour l’infertilité liée à l’endométriose, l’utilisation de médicaments pour obtenir un ovule de bonne qualité ainsi que la réalisation d’une IIU sont souvent la première approche thérapeutique.
- Infertilité légère liée à un facteur masculin (subfertilité). L’analyse du sperme de votre partenaire, l’une des premières étapes de l’évaluation médicale de l’infertilité, peut révéler une concentration de spermatozoïdes inférieure à la moyenne, un faible mouvement (motilité) des spermatozoïdes ou des anomalies dans la taille et la forme des spermatozoïdes (morphologie). L’IUI peut surmonter certains de ces problèmes car la préparation des spermatozoïdes pour la procédure permet de séparer les spermatozoïdes normaux et hautement mobiles de ceux de moindre qualité.
- Infertilité liée au facteur cervical. Votre col de l’utérus, situé à l’extrémité inférieure de l’utérus, constitue l’ouverture entre votre vagin et votre utérus. Le mucus produit par le col de l’utérus au moment de l’ovulation constitue un environnement idéal pour que les spermatozoïdes voyagent de votre vagin vers les trompes de Fallope. Mais, si votre glaire cervicale est trop épaisse, elle peut entraver le voyage des spermatozoïdes. Le col de l’utérus lui-même peut également empêcher les spermatozoïdes d’atteindre l’ovule. Les cicatrices, telles que celles causées par une biopsie ou d’autres procédures, peuvent provoquer un épaississement du col de l’utérus. L’IUI contourne votre col de l’utérus, déposant les spermatozoïdes directement dans votre utérus et augmentant le nombre de spermatozoïdes disponibles pour rencontrer l’ovule en attente.
- Infertilité due à un facteur ovulatoire. L’IUI peut également être pratiquée pour les femmes dont l’infertilité est causée par des problèmes d’ovulation, notamment une absence d’ovulation ou un nombre réduit d’ovules.
- Allergie au sperme. Dans de rares cas, une femme peut présenter une allergie aux protéines contenues dans le sperme de son partenaire. L’éjaculation dans le vagin provoque des rougeurs, des brûlures et des gonflements à l’endroit où le sperme entre en contact avec la peau. Un préservatif peut vous protéger de ces symptômes, mais il empêche également la grossesse. Si votre sensibilité est sévère, l’IUI peut être efficace, car de nombreuses protéines présentes dans le sperme sont éliminées avant l’insertion des spermatozoïdes.
Risques
L’insémination intra-utérine est une procédure relativement simple et sûre, et le risque de complications graves est faible. Les risques comprennent :
- Infection. Il existe un léger risque de développer une infection à la suite de la procédure.
- Pertes de sang. Parfois, le processus de mise en place du cathéter dans l’utérus provoque un petit saignement vaginal. Cela n’a généralement pas d’effet sur les chances de grossesse.
- Grossesse multiple. L’IUI en elle-même n’est pas associée à un risque accru de grossesse multiple – jumeaux, triplés ou plus. Mais, lorsqu’elle est coordonnée avec des médicaments inducteurs d’ovulation, le risque de grossesse multiple augmente considérablement. Une grossesse multiple comporte des risques plus élevés qu’une grossesse unique, notamment un travail précoce et un faible poids à la naissance.
La façon dont vous vous préparez
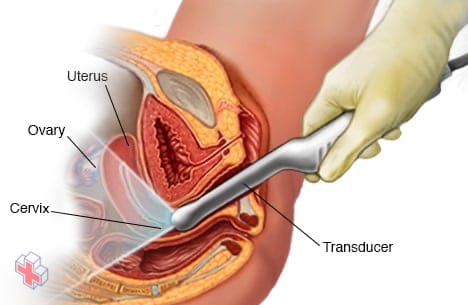
Échographie transvaginale
Au cours d’une échographie transvaginale, votre médecin ou un technicien médical insère un dispositif en forme de baguette (transducteur) dans votre vagin alors que vous êtes positionnée sur une table d’examen. Le transducteur émet des ondes sonores qui génèrent des images de votre utérus, de vos ovaires et de vos trompes de Fallope.
L’insémination intra-utérine implique une coordination minutieuse avant la procédure proprement dite :
- Préparation de l’échantillon de sperme. Votre partenaire fournit un échantillon de sperme au cabinet du médecin, ou un flacon de sperme de donneur congelé peut être décongelé et préparé. Comme les éléments non spermatiques présents dans le sperme peuvent provoquer des réactions dans le corps de la femme qui interfèrent avec la fécondation, l’échantillon sera lavé de manière à séparer les spermatozoïdes normaux hautement actifs des spermatozoïdes de moindre qualité et des autres éléments. La probabilité d’obtenir une grossesse augmente en utilisant un petit échantillon très concentré de spermatozoïdes sains.
- Surveillance de l’ovulation. Le moment de l’IUI étant crucial, il est essentiel de surveiller les signes d’une ovulation imminente. Pour ce faire, vous pouvez utiliser un kit de prédiction d’ovulation urinaire à domicile qui détecte le moment où votre corps produit une poussée ou une libération d’hormone lutéinisante (LH). Ou bien, une méthode d’imagerie qui permet à votre médecin de visualiser vos ovaires et la croissance des ovules (échographie transvaginale) peut être effectuée. On peut également vous administrer une injection de gonadotrophine chorionique humaine (HCG) ou des médicaments pour vous faire ovuler un ou plusieurs ovules au bon moment.
- Détermination du moment optimal. La plupart des IUI sont effectuées un jour ou deux après la détection de l’ovulation. Votre médecin ou autre prestataire de soins aura un plan bien défini pour le moment de votre procédure et ce à quoi vous devez vous attendre.
Ce à quoi vous pouvez vous attendre
La visite pour l’insémination intra-utérine dure environ 15 à 20 minutes et se déroule généralement dans le cabinet d’un médecin ou dans une clinique. La procédure d’IUI elle-même ne prend qu’une minute ou deux et ne nécessite aucun médicament ou analgésique. Votre médecin ou une infirmière spécialement formée effectue la procédure.
Pendant la procédure
Allongée sur une table d’examen, vous placerez vos jambes dans des étriers et un spéculum sera inséré dans votre vagin – comme lors d’un test Pap. Pendant la procédure, le médecin ou l’infirmière :
- Fixe un flacon contenant un échantillon de sperme sain à l’extrémité d’un tube long, fin et flexible (cathéter)
- Insère le cathéter dans votre vagin, à travers votre ouverture cervicale et dans votre utérus
- Pousse l’échantillon de sperme à travers le tube dans votre utérus
- Retire le cathéter, puis le spéculum
Après la procédure
Après l’insémination, on vous demandera de vous allonger sur le dos pendant une courte période. Une fois la procédure terminée, vous pourrez vous habiller et vaquer à vos occupations quotidiennes habituelles. Il est possible que vous ayez de légers saignements pendant un jour ou deux après l’intervention.
Résultats
Attendez deux semaines avant de faire un test de grossesse à domicile. Un test effectué trop tôt pourrait produire un résultat qui l’est :
- Faux négatif. Si les hormones de grossesse ne sont pas encore à des niveaux mesurables, le résultat du test peut être négatif alors qu’en fait, vous êtes vraiment enceinte.
- Faux-positif. Si vous utilisez un médicament inducteur d’ovulation comme l’HCG, le médicament qui circule encore dans votre corps pourrait indiquer une grossesse alors que vous ne l’êtes pas vraiment.
Votre médecin peut vous demander de revenir environ deux semaines après les résultats de votre kit maison pour un test sanguin, qui est plus sensible pour détecter les hormones de grossesse après la fécondation.
Si vous ne tombez pas enceinte, vous pourriez réessayer l’IUI avant de passer à d’autres traitements de fertilité. Souvent, le même traitement est utilisé pendant trois à six mois pour maximiser les chances de grossesse.

 Lupus
Lupus
Laisser un commentaire