Vue d’ensemble
Hypertension pulmonaire
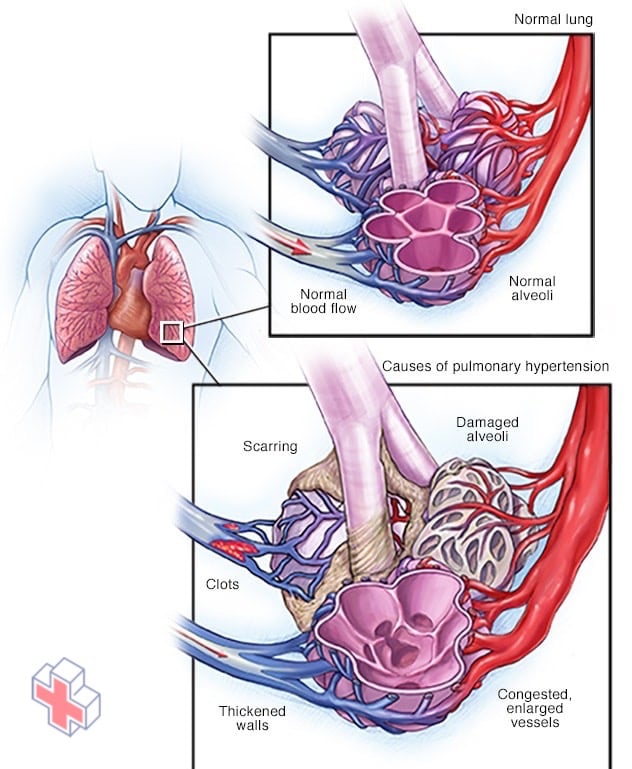
Lorsque les minuscules vaisseaux sanguins de vos poumons s’épaississent, se rétrécissent, se bloquent ou sont détruits, le sang a plus de mal à circuler dans les poumons. En conséquence, la pression sanguine augmente dans les poumons, une condition appelée hypertension pulmonaire.
L’hypertension pulmonaire est un type d’hypertension artérielle qui affecte les artères de vos poumons et le côté droit de votre cœur.
Dans une forme d’hypertension pulmonaire, appelée hypertension artérielle pulmonaire (HTAP), les vaisseaux sanguins de vos poumons sont rétrécis, bloqués ou détruits. Les dommages ralentissent le flux sanguin dans vos poumons, et la pression sanguine dans les artères pulmonaires augmente. Votre cœur doit travailler plus fort pour pomper le sang dans vos poumons. Cet effort supplémentaire finit par affaiblir le muscle cardiaque et le faire défaillir.
Chez certaines personnes, l’hypertension pulmonaire s’aggrave lentement et peut mettre la vie en danger. Bien qu’il n’existe pas de remède pour certains types d’hypertension pulmonaire, un traitement peut contribuer à réduire les symptômes et à améliorer votre qualité de vie.
Symptômes
Les signes et les symptômes de l’hypertension pulmonaire se développent lentement. Il se peut que vous ne les remarquiez pas avant des mois, voire des années. Les symptômes s’aggravent à mesure que la maladie progresse.
Les symptômes de l’hypertension pulmonaire comprennent :
- Essoufflement (dyspnée), d’abord pendant l’exercice et éventuellement au repos
- Fatigue
- Vertiges ou évanouissements (syncope)
- Pression ou douleur thoracique
- Gonflement (œdème) des chevilles, des jambes et éventuellement de l’abdomen (ascite)
- Couleur bleuâtre de vos lèvres et de votre peau (cyanose)
- Pouls rapide ou palpitations cardiaques
Causes
Chambres et valves du cœur
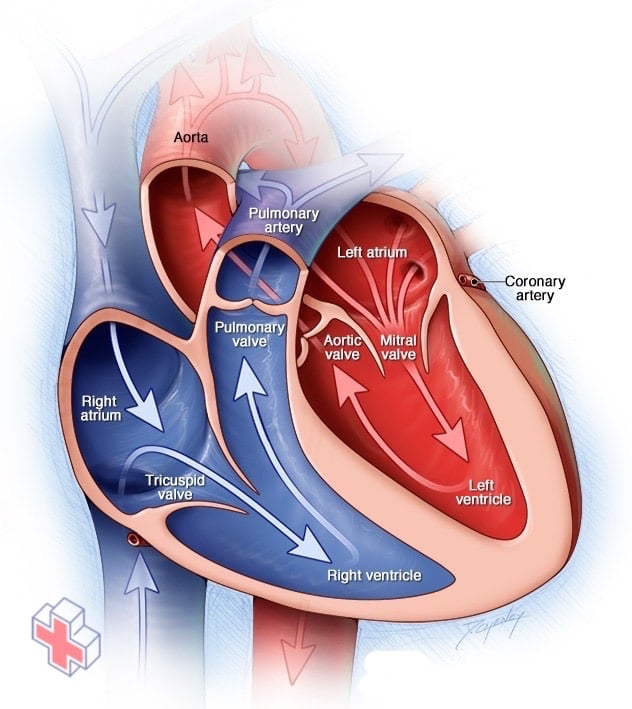
Un cœur normal comporte deux chambres supérieures et deux chambres inférieures. Les chambres supérieures, les oreillettes droite et gauche, reçoivent le sang entrant. Les chambres inférieures, les ventricules droit et gauche, plus musclés, pompent le sang hors du cœur. Les valves cardiaques, qui permettent au sang de circuler dans la bonne direction, sont des portes situées à l’ouverture des chambres.
Votre cœur possède deux chambres supérieures (oreillettes) et deux chambres inférieures (ventricules). Chaque fois que le sang passe dans votre cœur, la chambre inférieure droite (ventricule droit) pompe le sang vers vos poumons par un grand vaisseau sanguin (artère pulmonaire).
Dans vos poumons, le sang libère du dioxyde de carbone et capte de l’oxygène. Le sang circule normalement facilement dans les vaisseaux sanguins de vos poumons (artères, capillaires et veines pulmonaires) jusqu’au côté gauche de votre cœur.
Cependant, des changements dans les cellules qui tapissent vos artères pulmonaires peuvent rendre les parois des artères rigides, gonflées et épaisses. Ces changements peuvent ralentir ou bloquer le flux sanguin dans les poumons, provoquant une hypertension pulmonaire.
L’hypertension pulmonaire est classée en cinq groupes, en fonction de sa cause.
Groupe 1 : hypertension artérielle pulmonaire (HTAP)
Les causes comprennent :
- Cause inconnue (hypertension artérielle pulmonaire idiopathique)
- Une mutation génétique transmise dans les familles (hypertension artérielle pulmonaire héréditaire)
- Consommation de certains médicaments diététiques délivrés sur ordonnance ou de drogues illicites telles que les méthamphétamines – et autres drogues
- Des problèmes cardiaques présents à la naissance (cardiopathie congénitale)
- D’autres affections, telles que des troubles du tissu conjonctif (sclérodermie, lupus, autres), une infection par le VIH ou une maladie chronique du foie (cirrhose)
Groupe 2 : Hypertension pulmonaire causée par une cardiopathie gauche
Les causes incluent :
- Maladie de la valve cardiaque gauche, telle que la valvulopathie mitrale ou aortique
- Défaillance de la chambre cardiaque inférieure gauche (ventricule gauche)
Groupe 3 : Hypertension pulmonaire causée par une maladie pulmonaire
Les causes incluent :
- Maladie pulmonaire obstructive chronique (MPOC)
- Fibrose pulmonaire, une affection qui provoque des cicatrices dans le tissu situé entre les sacs d’air des poumons (interstitium)
- Apnée obstructive du sommeil
- L’exposition à long terme à de hautes altitudes chez les personnes présentant un risque accru d’hypertension pulmonaire
Groupe 4 : Hypertension pulmonaire causée par des caillots sanguins chroniques
Causes incluses :
- Caillots de sang chroniques dans les poumons (emboles pulmonaires)
- Autres troubles de la coagulation
Groupe 5 : Hypertension pulmonaire déclenchée par d’autres problèmes de santé
Les causes incluent :
- Troubles sanguins, notamment polyglobulie vraie et thrombocytémie essentielle
- Troubles inflammatoires tels que la sarcoïdose et la vascularite
- Troubles métaboliques, notamment la maladie de stockage du glycogène
- Les maladies rénales
- Tumeurs appuyant sur les artères pulmonaires
Syndrome d’Eisenmenger et hypertension pulmonaire
Le syndrome d’Eisenmenger est un type de cardiopathie congénitale qui provoque une hypertension pulmonaire. Il est le plus souvent causé par un grand trou dans le cœur entre les deux chambres cardiaques inférieures (ventricules), appelé communication interventriculaire.
Ce trou dans votre cœur entraîne une circulation incorrecte du sang dans votre cœur. Le sang transportant l’oxygène (sang rouge) se mélange au sang pauvre en oxygène (sang bleu). Le sang retourne alors dans vos poumons – au lieu d’aller dans le reste de votre corps – ce qui augmente la pression dans les artères pulmonaires et provoque une hypertension pulmonaire.
Facteurs de risque
Le fait de vieillir peut augmenter votre risque de développer une hypertension pulmonaire. Cette affection est plus souvent diagnostiquée chez les personnes âgées de 30 à 60 ans. Cependant, l’HTAP idiopathique est plus fréquente chez les jeunes adultes.
D’autres facteurs peuvent augmenter votre risque d’hypertension pulmonaire :
- Des antécédents familiaux de l’affection
- Un excès de poids
- Troubles de la coagulation sanguine ou antécédents familiaux de caillots sanguins dans les poumons
- Une exposition à l’amiante
- Des troubles génétiques, notamment une cardiopathie congénitale
- Le fait de vivre à une altitude élevée
- Utilisation de certains médicaments pour la perte de poids
- Utilisation de drogues illégales telles que la cocaïne
- Utilisation d’inhibiteurs sélectifs de la recapture de la sérotonine (ISRS), utilisés pour traiter la dépression et l’anxiété
Complications
Les complications de l’hypertension pulmonaire comprennent :
- Hypertrophie cardiaque du côté droit et insuffisance cardiaque (cor pulmonaire). Dans le cas du cœur pulmonaire, le ventricule droit de votre cœur s’élargit et doit pomper plus fort que d’habitude pour faire circuler le sang dans des artères pulmonaires rétrécies ou obstruées.
Au début, le cœur essaie de compenser en épaississant ses parois et en élargissant la chambre du ventricule droit pour augmenter la quantité de sang qu’il peut contenir. Mais ces changements créent davantage de contraintes sur le cœur, et le ventricule droit finit par céder.
- Caillots de sang. Si vous souffrez d’hypertension pulmonaire, vous êtes plus susceptible de développer des caillots dans les petites artères de vos poumons, ce qui est dangereux si vous avez déjà des vaisseaux sanguins rétrécis ou bloqués.
- Arythmie. L’hypertension pulmonaire peut provoquer des battements cardiaques irréguliers (arythmies), qui peuvent entraîner des battements cardiaques rapides (palpitations), des étourdissements ou des évanouissements. Certaines arythmies peuvent mettre la vie en danger.
- Saignement dans les poumons. L’hypertension pulmonaire peut entraîner des saignements dans les poumons mettant la vie en danger et des crachats de sang (hémoptysie).
- Complications de la grossesse. L’hypertension pulmonaire peut mettre en danger la vie d’une femme et de son bébé en développement.
Diagnostic
L’hypertension pulmonaire est difficile à diagnostiquer à un stade précoce car elle n’est pas souvent détectée lors d’un examen physique de routine. Même lorsque l’affection est plus avancée, ses signes et symptômes sont similaires à ceux d’autres affections cardiaques et pulmonaires.
Votre médecin procédera à un examen physique et vous parlera de vos signes et symptômes. Il vous posera des questions sur vos antécédents médicaux et familiaux.
Votre médecin prescrira des tests pour aider à diagnostiquer l’hypertension pulmonaire et à en déterminer la cause. Les tests pour l’hypertension pulmonaire peuvent inclure :
- Analyses sanguines. Les analyses de sang peuvent aider votre médecin à déterminer la cause de l’hypertension pulmonaire ou à rechercher des signes de complications.
- Radiographie pulmonaire. Une radiographie du thorax crée des images de votre cœur, de vos poumons et de votre poitrine. Elle peut montrer une hypertrophie du ventricule droit du cœur ou des artères pulmonaires, qui peut se produire dans l’hypertension pulmonaire. Votre médecin peut également utiliser une radiographie pulmonaire pour vérifier l’absence d’autres affections pulmonaires pouvant provoquer une hypertension pulmonaire.
- Électrocardiogramme (ECG). Ce test non invasif montre les schémas électriques de votre cœur et peut détecter des battements cardiaques anormaux. Un ECG peut également révéler des signes d’hypertrophie ou de déformation du ventricule droit.
- Échocardiogramme. Les ondes sonores peuvent créer des images en mouvement du cœur qui bat. Un échocardiogramme permet à votre médecin de voir si votre cœur et ses valves fonctionnent bien. Il peut être utilisé pour déterminer la taille et l’épaisseur du ventricule droit, et pour mesurer la pression dans vos artères pulmonaires.
Parfois, un échocardiogramme est effectué pendant que vous faites de l’exercice sur un vélo stationnaire ou un tapis roulant pour comprendre comment votre cœur fonctionne pendant l’activité. On peut vous demander de porter un masque qui vérifie la façon dont votre cœur et vos poumons utilisent l’oxygène et le dioxyde de carbone.
Un échocardiogramme peut également être effectué après le diagnostic pour évaluer l’efficacité de vos traitements.
- Cathétérisme cardiaque droit. Si un échocardiogramme révèle une hypertension pulmonaire, vous subirez probablement un cathétérisme cardiaque droit pour confirmer le diagnostic.
Au cours de cette procédure, un cardiologue place un tube fin et flexible (cathéter) dans une veine de votre cou ou de votre aine. Le cathéter est ensuite enfilé dans votre ventricule droit et votre artère pulmonaire.
Le cathétérisme cardiaque droit permet à votre médecin de mesurer directement la pression dans les artères pulmonaires principales et le ventricule droit du cœur. Il est également utilisé pour voir quel effet différents médicaments peuvent avoir sur votre hypertension pulmonaire.
Votre médecin pourrait également prescrire un ou plusieurs des examens suivants pour vérifier l’état de vos poumons et de vos artères pulmonaires et déterminer plus précisément la cause de l’hypertension pulmonaire :
- Tomographie informatisée (CT). Ce test d’imagerie crée des images en coupe transversale des os, des vaisseaux sanguins et des tissus mous à l’intérieur de votre corps. Un scanner peut montrer la taille du cœur, repérer les caillots sanguins dans les artères des poumons et examiner de près les maladies pulmonaires qui pourraient entraîner une hypertension pulmonaire, comme la BPCO ou la fibrose pulmonaire.
Parfois, un colorant spécial, appelé contraste, est injecté dans vos vaisseaux sanguins avant le CT scan (angiographie CT). Le colorant aide vos artères à apparaître plus clairement sur les images.
- Imagerie par résonance magnétique (IRM). Une IRM utilise un champ magnétique et des impulsions d’énergie d’ondes radio pour faire des images du corps. Votre médecin peut demander ce test pour vérifier la fonction du ventricule droit et le flux sanguin dans les artères du poumon.
- Test de fonction pulmonaire. Ce test non invasif mesure la quantité d’air que vos poumons peuvent contenir, ainsi que le flux d’air entrant et sortant de vos poumons. Pendant le test, vous soufflerez dans un instrument simple appelé spiromètre.
- Polysomnogramme. Ce test mesure votre activité cérébrale, votre rythme cardiaque, votre pression sanguine, votre taux d’oxygène et d’autres facteurs pendant votre sommeil. Il peut aider à diagnostiquer un trouble du sommeil tel que l’apnée obstructive du sommeil, qui peut provoquer une hypertension pulmonaire.
- Ventilation/perfusion (V/Q). Dans ce test, un traceur est injecté dans une veine de votre bras. Le traceur indique la circulation du sang et de l’air dans vos poumons. Un test V/Q peut déterminer si des caillots sanguins sont à l’origine des symptômes de l’hypertension pulmonaire.
- Biopsie à poumon ouvert. Dans de rares cas, un médecin peut recommander une biopsie à poumon ouvert pour rechercher une cause possible d’hypertension pulmonaire. Une biopsie à poumon ouvert est un type de chirurgie au cours de laquelle un petit échantillon de tissu est prélevé dans vos poumons pendant que vous êtes sous anesthésie générale.
Tests génétiques
Si un membre de votre famille a souffert d’hypertension pulmonaire, votre médecin pourrait vous faire passer un test de dépistage des gènes qui sont liés à l’hypertension pulmonaire. Si votre test est positif, votre médecin pourrait recommander que d’autres membres de la famille subissent également un dépistage.
Classifications de l’hypertension pulmonaire
Une fois le diagnostic d’hypertension pulmonaire posé, votre médecin peut classer la gravité de votre maladie dans l’une des catégories suivantes :
- Classe I. Bien que vous ayez reçu un diagnostic d’hypertension pulmonaire, vous ne présentez aucun symptôme dans le cadre d’une activité normale.
- Classe II. Vous n’avez pas de symptômes au repos, mais vous avez des symptômes tels que la fatigue, l’essoufflement ou des douleurs thoraciques lors d’une activité normale.
- Classe III. Vous êtes à l’aise au repos, mais vous avez des symptômes lorsque vous faites une activité physique.
- Classe IV. Vous avez des symptômes au repos et pendant une activité physique.
Traitement
Il n’y a pas de remède à l’hypertension pulmonaire, mais vos médecins peuvent vous prescrire des traitements pour vous aider à gérer votre maladie. Le traitement peut contribuer à améliorer vos symptômes et à ralentir la progression de l’hypertension pulmonaire.
Il faut souvent un certain temps pour trouver le traitement le plus approprié pour l’hypertension pulmonaire. Les traitements sont souvent complexes et nécessitent un suivi important.
Lorsque l’hypertension pulmonaire est causée par une autre affection, votre médecin traitera la cause sous-jacente dans la mesure du possible.
Médicaments
- Dilatateurs des vaisseaux sanguins (vasodilatateurs). Les vasodilatateurs détendent et ouvrent les vaisseaux sanguins rétrécis, améliorant ainsi le flux sanguin. L’un des vasodilatateurs les plus couramment prescrits pour l’hypertension pulmonaire est l’époprosténol (Flolan, Veletri).
Ce médicament circule en continu dans une ligne intraveineuse (IV) reliée à une petite pompe, que vous portez dans un sac à la ceinture ou à l’épaule. Les effets secondaires potentiels de l’époprosténol comprennent des douleurs à la mâchoire, des nausées, des diarrhées, des crampes dans les jambes, ainsi que des douleurs et des infections au niveau du site d’injection.
D’autres types de vasodilatateurs, dont le tréprostinil (Tyvaso, Remodulin, Orenitram), peuvent être inhalés, injectés ou pris par voie orale. Le médicament iloprost (Ventavis) est administré pendant que vous respirez à l’aide d’un nébuliseur, une machine qui vaporise votre médicament.
Les effets secondaires associés au tréprostinil comprennent des douleurs thoraciques, souvent accompagnées de maux de tête et de nausées, et un essoufflement. Les effets secondaires possibles de l’iloprost comprennent les maux de tête, les nausées et la diarrhée.
- Stimulateurs de la guanylate cyclase (GSC). Le riociguat (Adempas) augmente l’oxyde nitrique dans le corps, ce qui détend les artères pulmonaires et diminue la pression à l’intérieur de celles-ci. Les effets secondaires comprennent les nausées, les étourdissements et les évanouissements. Vous ne devez pas prendre de stimulateurs de la CSG si vous êtes enceinte.
- Antagonistes des récepteurs de l’endothéline. Ces médicaments inversent l’effet de l’endothéline, une substance présente dans les parois des vaisseaux sanguins qui provoque leur rétrécissement. Ces médicaments comprennent le bosentan (Tracleer), le macitentan (Opsumit) et l’ambrisentan (Letairis). Ces médicaments peuvent améliorer votre niveau d’énergie et vos symptômes. Cependant, ils peuvent endommager votre foie. Vous devrez peut-être subir des analyses de sang mensuelles pour vérifier votre fonction hépatique. Les antagonistes des récepteurs de l’endothéline ne doivent pas être pris si vous êtes enceinte.
- Sildénafil et tadalafil. Le sildénafil (Revatio, Viagra) et le tadalafil (Adcirca, Cialis) sont couramment utilisés pour traiter la dysfonction érectile. Mais ils ouvrent également les vaisseaux sanguins des poumons et permettent au sang de circuler plus facilement. Les effets secondaires peuvent inclure des maux d’estomac, des maux de tête et des problèmes de vision.
- Les inhibiteurs calciques à forte dose. Ces médicaments aident à détendre les muscles des parois de vos vaisseaux sanguins. Ils comprennent l’amlodipine (Norvasc), le diltiazem (Cardizem, Tiazac, autres) et la nifédipine (Procardia, autres). Bien que les inhibiteurs calciques puissent être efficaces, seul un petit nombre de personnes souffrant d’hypertension pulmonaire voient leur état s’améliorer lorsqu’elles les prennent.
- Warfarine. La warfarine est un type de médicament appelé anticoagulant (fluidifiant sanguin). Votre médecin est susceptible de vous prescrire de la warfarine (Coumadin, Jantoven) pour aider à prévenir la formation de caillots sanguins dans les artères du poumon. Ce médicament retarde le processus de coagulation et peut vous exposer à un risque de saignement, surtout si vous devez subir une intervention chirurgicale ou une procédure invasive. Demandez à votre médecin si vous devez arrêter de prendre un anticoagulant avant une intervention chirurgicale et pendant combien de temps.
De nombreux autres médicaments, suppléments à base de plantes et aliments peuvent interagir avec la warfarine. Parlez à votre médecin de votre régime alimentaire et de vos autres médicaments. Vous devrez subir occasionnellement des analyses de sang pendant que vous prenez de la warfarine pour vérifier son efficacité.
- Digoxine. La digoxine (Lanoxin) aide le cœur à battre plus fort et à pomper plus de sang. Elle peut aider à contrôler le rythme cardiaque si vous souffrez d’arythmies.
- Diurétiques. Communément appelés « pilules à eau », ces médicaments aident vos reins à éliminer l’excès de liquide du corps. Cela réduit la quantité de travail que votre cœur doit fournir. Ils peuvent également être utilisés pour limiter l’accumulation de liquide dans vos poumons, vos jambes et votre abdomen.
- Oxygénothérapie. Votre médecin peut vous suggérer de respirer parfois de l’oxygène pur pour aider à traiter l’hypertension pulmonaire, surtout si vous vivez à haute altitude ou si vous souffrez d’apnée du sommeil. Certaines personnes souffrant d’hypertension pulmonaire finissent par avoir besoin d’une oxygénothérapie continue.
Chirurgie
- Septostomie auriculaire. Si les médicaments ne permettent pas de contrôler votre hypertension pulmonaire, cette opération à cœur ouvert peut être une option. Lors d’une septostomie auriculaire, un chirurgien crée une ouverture entre les chambres supérieures gauche et droite de votre cœur (oreillettes) pour soulager la pression sur le côté droit de votre cœur.
La septostomie auriculaire peut entraîner de graves complications, notamment des problèmes de rythme cardiaque (arythmies).
- Transplantation. Dans certains cas, une transplantation pulmonaire ou cœur-poumon peut être une option, notamment pour les personnes plus jeunes qui souffrent d’hypertension artérielle pulmonaire idiopathique.
Les risques majeurs de tout type de transplantation sont le rejet de l’organe transplanté et une infection grave. Vous devez prendre des immunosuppresseurs à vie pour aider à réduire les risques de rejet.
Mode de vie et remèdes maison
Bien que le traitement médical ne puisse pas guérir l’hypertension pulmonaire, il peut en atténuer les symptômes. Des changements dans le mode de vie peuvent également contribuer à améliorer votre état. Considérez ces conseils :
- Prenez beaucoup de repos. Le repos peut réduire la fatigue qui peut résulter d’une hypertension pulmonaire.
- Restez aussi actif que possible. Même les formes d’activité les plus légères peuvent être trop épuisantes pour certaines personnes souffrant d’hypertension pulmonaire. Pour d’autres, un exercice modéré tel que la marche peut être bénéfique – surtout s’il est pratiqué pendant l’oxygénothérapie. Mais d’abord, parlez à votre médecin des restrictions d’exercice spécifiques.
Dans la plupart des cas, il est recommandé aux personnes souffrant d’hypertension pulmonaire de ne pas soulever de poids lourds. Votre médecin peut vous aider à planifier un programme d’exercice approprié.
- Ne fumez pas. Si vous fumez, la chose la plus importante que vous puissiez faire pour votre cœur et vos poumons est d’arrêter. Si vous ne pouvez pas arrêter de fumer par vous-même, demandez à votre médecin de vous prescrire un plan de traitement pour vous aider à arrêter. Évitez également la fumée secondaire si possible.
- Évitez la grossesse et les pilules contraceptives. Les pilules contraceptives peuvent augmenter le risque de caillots sanguins. Parlez à votre médecin des autres formes de contraception possibles. Si vous tombez enceinte, il est important de consulter votre médecin car l’hypertension pulmonaire peut entraîner de graves complications pour la mère et son bébé.
- Ne voyagez pas et ne vivez pas en haute altitude. Les hautes altitudes peuvent aggraver les symptômes de l’hypertension pulmonaire. Si vous vivez à une altitude de 8 000 pieds (2 438 mètres) ou plus, votre médecin pourrait vous recommander de déménager à une altitude plus basse.
- Évitez les situations qui peuvent faire baisser excessivement la tension artérielle. Il s’agit notamment de s’asseoir dans un bain chaud ou un sauna ou de prendre de longs bains ou douches chauds. Ces activités font baisser votre tension artérielle et peuvent provoquer des évanouissements, voire la mort. Évitez également les activités qui entraînent des efforts prolongés, comme soulever des objets ou des poids lourds.
- Mangez sainement et gérez votre poids. Essayez d’avoir une alimentation saine, riche en grains entiers, en fruits et légumes, en viandes maigres et en produits laitiers faibles en gras. Évitez les graisses saturées, les graisses trans et le cholestérol. Il est probable que votre médecin vous recommande de limiter la quantité de sel dans votre alimentation. Essayez de maintenir un poids santé.
- Demandez à votre médecin quels sont les médicaments que vous prenez. Prenez tous vos médicaments tels que prescrits. Demandez à votre médecin s’il existe d’autres médicaments avant de les prendre, car certains peuvent interférer avec les traitements de l’hypertension pulmonaire ou aggraver vos symptômes.
- Faites-vous examiner régulièrement par votre médecin. Votre médecin peut vous recommander des rendez-vous de suivi réguliers. Faites savoir à votre médecin si vous avez des questions sur votre état ou sur les médicaments que vous prenez, ou si vous présentez des symptômes ou des effets secondaires de vos médicaments. Si l’hypertension pulmonaire affecte votre qualité de vie, demandez à votre médecin quelles sont les options qui pourraient vous aider. Votre médecin peut collaborer avec un autre spécialiste pour initier et gérer tout médicament contre l’hypertension pulmonaire.
- Faites les vaccins recommandés. Votre médecin peut vous recommander de vous faire vacciner contre la grippe et la pneumonie, car ces maladies peuvent causer de graves problèmes aux personnes souffrant d’hypertension pulmonaire.
- Obtenez du soutien. Si vous vous sentez stressé ou inquiet à cause de votre état, demandez le soutien de votre famille ou de vos amis. Ou bien, envisagez de rejoindre un groupe de soutien avec d’autres personnes souffrant d’hypertension pulmonaire.
Préparer votre rendez-vous
Si vous pensez être atteint d’hypertension pulmonaire ou si vous vous inquiétez du risque d’hypertension pulmonaire, prenez rendez-vous avec votre médecin de famille.
Si l’essoufflement est l’un des premiers symptômes de l’hypertension pulmonaire, ce symptôme est également commun à de nombreuses autres affections, comme l’asthme.
Parce que les rendez-vous peuvent être brefs, et parce qu’il y a souvent beaucoup de choses à discuter, c’est une bonne idée d’être préparé pour votre rendez-vous. Voici quelques informations pour vous aider à vous préparer à votre rendez-vous et à savoir ce que vous pouvez attendre de votre médecin.
Ce que vous pouvez faire
- Soyez conscient de toute restriction préalable au rendez-vous. Au moment de prendre le rendez-vous, assurez-vous de demander s’il y a quelque chose que vous devez faire à l’avance, comme remplir des formulaires ou restreindre votre régime alimentaire. Pour certains examens d’imagerie, par exemple, vous devrez peut-être être à jeun pendant un certain temps avant.
- Notez tous les symptômes que vous ressentez, y compris ceux qui peuvent sembler sans rapport avec l’hypertension pulmonaire. Essayez de vous rappeler quand ils ont commencé. Soyez précis, par exemple jours, semaines, mois, et évitez les termes vagues comme « il y a quelque temps »
- Notez lesprincipales informations personnelles, notamment les antécédents familiaux d’hypertension pulmonaire, de maladie pulmonaire, de maladie cardiaque, d’accident vasculaire cérébral, d’hypertension artérielle ou de diabète, ainsi que tout stress important ou changement de vie récent.
- Faites une liste de tous les médicaments, ainsi que des vitamines ou des suppléments que vous prenez. N’oubliez pas non plus d’informer votre médecin si vous avez récemment arrêté de prendre des médicaments.
- Emmenezun membre de votre famille ou un ami, si possible. Il peut parfois être difficile de se souvenir de toutes les informations qui vous ont été fournies lors d’un rendez-vous. Une personne qui vous accompagne pourrait se souvenir de quelque chose que vous avez manqué ou oublié.
- Soyez prêt à discuter de vos habitudes en matière de régime alimentaire et d’exercice physique. Si vous ne suivez pas encore un régime ou ne faites pas d’exercice, soyez prêt à parler à votre médecin des difficultés que vous pourriez rencontrer pour vous y mettre.
- Notezles questions à poser à votre médecin.
Le temps que vous passerez avec votre médecin est limité. Préparer une liste de questions vous aidera à tirer le meilleur parti du temps que vous passerez ensemble. Dressez une liste de vos questions, de la plus importante à la moins importante, au cas où le temps viendrait à manquer. Pour l’hypertension pulmonaire, voici quelques questions de base à poser à votre médecin :
- Quelle est la cause probable de mes symptômes ou de mon état ?
- Quelles sont les autres causes possibles de mes symptômes ou de mon état ?
- De quels types de tests aurai-je besoin ?
- Quel est le traitement le plus approprié ?
- Quel est le niveau d’activité physique approprié ?
- À quelle fréquence dois-je être dépisté(e) pour des changements dans mon état de santé ?
- Quelles sont les alternatives à l’approche primaire que vous suggérez ?
- J’ai d’autres problèmes de santé. Comment puis-je les gérer ensemble au mieux ?
- Y a-t-il des restrictions que je dois respecter ?
- Dois-je consulter un spécialiste ?
- Existe-t-il une alternative générique au médicament que vous prescrivez ?
- Existe-t-il des brochures ou d’autres documents imprimés que je peux emporter chez moi ? Quels sites Internet recommandez-vous ?
En plus des questions que vous avez préparées pour votre médecin, n’hésitez pas à poser d’autres questions pendant votre rendez-vous.
Ce que vous pouvez attendre de votre médecin
Votre médecin est susceptible de vous poser un certain nombre de questions. En étant prêt à y répondre, vous pourriez réserver du temps pour passer en revue les points sur lesquels vous souhaitez vous attarder. Votre médecin pourrait vous demander :
- Quand avez-vous commencé à ressentir des symptômes ?
- Vos symptômes ont-ils été continus ou occasionnels ?
- Quelle est la gravité de vos symptômes ?
- Qu’est-ce qui semble améliorer vos symptômes, le cas échéant ?
- Qu’est-ce qui semble aggraver vos symptômes, le cas échéant ?
Ce que vous pouvez faire en attendant
Il n’est jamais trop tôt pour apporter des changements à votre mode de vie, comme arrêter de fumer, réduire votre consommation de sel et adopter un régime alimentaire sain. Ces changements peuvent aider à empêcher l’hypertension pulmonaire de s’aggraver.

 »
»
Laisser un commentaire