Vue d’ensemble
L’hépatite auto-immune est une inflammation du foie qui se produit lorsque le système immunitaire de votre corps se retourne contre les cellules du foie. La cause exacte de l’hépatite auto-immune n’est pas claire, mais des facteurs génétiques et environnementaux semblent interagir au fil du temps pour déclencher la maladie.
Une hépatite auto-immune non traitée peut entraîner une cicatrisation du foie (cirrhose) et finalement une insuffisance hépatique. Toutefois, lorsqu’elle est diagnostiquée et traitée à un stade précoce, l’hépatite auto-immune peut souvent être contrôlée à l’aide de médicaments qui suppriment le système immunitaire.
Une transplantation du foie peut être une option lorsque l’hépatite auto-immune ne répond pas aux traitements médicamenteux ou en cas de maladie hépatique avancée.
Symptômes
Les signes et les symptômes de l’hépatite auto-immune varient d’une personne à l’autre et peuvent apparaître soudainement. Certaines personnes n’ont que peu ou pas de problèmes reconnus dans les premiers stades de la maladie, tandis que d’autres présentent des signes et des symptômes qui peuvent inclure :
- Fatigue
- Malaise abdominal
- Jaunissement de la peau et du blanc des yeux (jaunisse)
- Une hypertrophie du foie
- Vaisseaux sanguins anormaux sur la peau (angiomes en araignée)
- Éruptions cutanées
- Douleurs articulaires
- Perte des menstruations
Quand consulter un médecin
Prenez rendez-vous avec votre médecin si vous présentez des signes ou des symptômes qui vous inquiètent.
Causes
L’hépatite auto-immune se produit lorsque le système immunitaire de l’organisme, qui s’attaque habituellement aux virus, aux bactéries et à d’autres agents pathogènes, cible plutôt le foie. Cette attaque contre votre foie peut entraîner une inflammation chronique et de graves dommages aux cellules hépatiques. La raison exacte pour laquelle le corps se retourne contre lui-même n’est pas claire, mais les chercheurs pensent que l’hépatite auto-immune pourrait être causée par l’interaction de gènes contrôlant la fonction du système immunitaire et l’exposition à des virus ou des médicaments particuliers.
Types d’hépatite auto-immune
Les médecins ont identifié deux formes principales d’hépatite auto-immune.
- Hépatite auto-immune de type 1. Il s’agit du type le plus courant de la maladie. Elle peut survenir à tout âge. Environ la moitié des personnes atteintes d’hépatite auto-immune de type 1 ont d’autres troubles auto-immuns, comme la maladie cœliaque, la polyarthrite rhumatoïde ou la colite ulcéreuse.
- Hépatite auto-immune de type 2. Bien que les adultes puissent développer une hépatite auto-immune de type 2, elle est plus fréquente chez les enfants et les jeunes. D’autres maladies auto-immunes peuvent accompagner ce type d’hépatite auto-immune.
Facteurs de risque
Les facteurs qui peuvent augmenter votre risque d’hépatite auto-immune sont les suivants :
- Être une femme. Bien que les hommes et les femmes puissent développer une hépatite auto-immune, la maladie est plus fréquente chez les femmes.
- Des antécédents de certaines infections. L’hépatite auto-immune peut se développer après une infection par le virus de la rougeole, de l’herpès simplex ou d’Epstein-Barr. La maladie est également liée à une infection par l’hépatite A, B ou C.
- L’hérédité. Des preuves suggèrent qu’une prédisposition à l’hépatite auto-immune peut être présente dans les familles.
- Avoir une maladie auto-immune. Les personnes qui ont déjà une maladie auto-immune, comme la maladie cœliaque, la polyarthrite rhumatoïde ou l’hyperthyroïdie (maladie de Graves ou thyroïdite de Hashimoto), peuvent être plus susceptibles de développer une hépatite auto-immune.
Complications
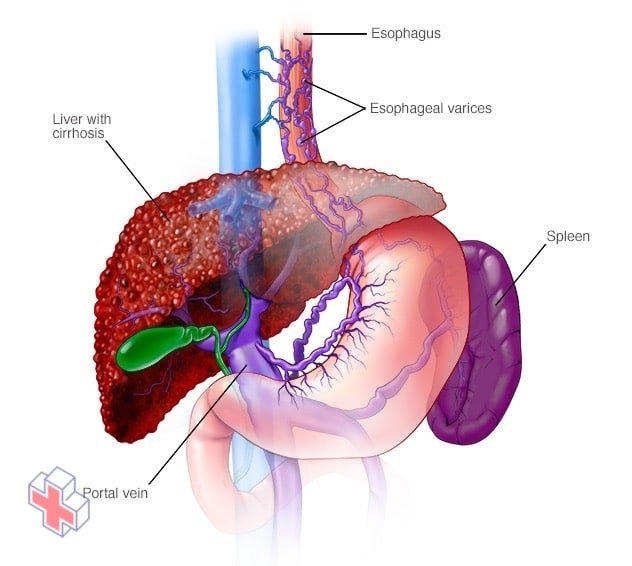
Varices œsophagiennes
Les varices œsophagiennes sont des veines dilatées dans l’œsophage. Elles sont souvent dues à une obstruction de la circulation sanguine dans la veine porte, qui transporte le sang de l’intestin, du pancréas et de la rate vers le foie.
Une hépatite auto-immune non traitée peut provoquer une cicatrisation permanente du tissu hépatique (cirrhose). Les complications de la cirrhose comprennent :
- Veines hypertrophiées dans votre œsophage (varices œsophagiennes). Lorsque la circulation dans la veine porte est bloquée, le sang peut remonter dans d’autres vaisseaux sanguins – principalement ceux de votre estomac et de votre œsophage. Ces vaisseaux sanguins ont une paroi mince et, comme ils sont remplis de plus de sang qu’ils ne sont censés en transporter, ils sont susceptibles de saigner. Un saignement massif dans l’œsophage ou l’estomac provenant de ces vaisseaux sanguins est une urgence potentiellement mortelle qui nécessite des soins médicaux immédiats.
- Du liquide dans votre abdomen (ascite). Les maladies du foie peuvent provoquer l’accumulation de grandes quantités de liquide dans votre abdomen. L’ascite, qui peut être inconfortable et gêner la respiration, est généralement un signe de cirrhose avancée.
- Insuffisance hépatique. Cela se produit lorsque des dommages importants aux cellules hépatiques rendent impossible le fonctionnement adéquat de votre foie. À ce stade, une transplantation du foie est nécessaire.
- Cancer du foie. Les personnes atteintes de cirrhose ont un risque accru de cancer du foie.
Diagnostic
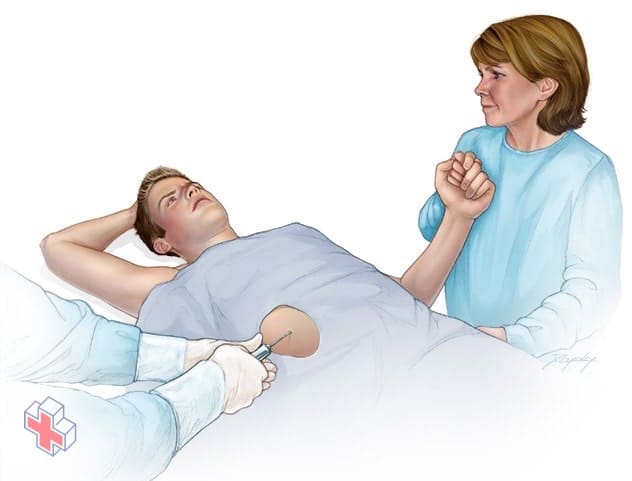
Biopsie du foie
Une biopsie du foie est une procédure qui permet de prélever un petit échantillon de tissu hépatique pour des analyses de laboratoire. Une biopsie du foie est généralement effectuée en insérant une fine aiguille à travers votre peau et dans votre foie.
Les tests et procédures utilisés pour diagnostiquer l’hépatite auto-immune incluent :
- Tests sanguins. La recherche d’anticorps dans un échantillon de votre sang permet de distinguer l’hépatite auto-immune de l’hépatite virale et d’autres affections présentant des symptômes similaires. Les tests d’anticorps aident également à déterminer le type d’hépatite auto-immune dont vous souffrez.
- Biopsie du foie. Les médecins effectuent une biopsie du foie pour confirmer le diagnostic et pour déterminer le degré et le type de lésions hépatiques. Au cours de cette procédure, une petite quantité de tissu hépatique est prélevée à l’aide d’une fine aiguille qui est introduite dans votre foie par une petite incision dans votre peau. L’échantillon est ensuite envoyé à un laboratoire pour analyse.
Traitement
Quel que soit le type d’hépatite auto-immune dont vous êtes atteint, l’objectif du traitement est de ralentir ou d’arrêter l’attaque du système immunitaire contre votre foie. Cela peut aider à ralentir la progression de la maladie. Pour atteindre cet objectif, vous aurez besoin de médicaments qui réduisent l’activité du système immunitaire. Le traitement initial est généralement la prednisone. Un deuxième médicament, l’azathioprine (Azasan, Imuran), peut être recommandé en plus de la prednisone.
La prednisone, surtout lorsqu’elle est prise à long terme, peut entraîner un large éventail d’effets secondaires graves, notamment le diabète, l’amincissement des os (ostéoporose), les os brisés (ostéonécrose), l’hypertension artérielle, les cataractes, le glaucome et la prise de poids.
Les médecins prescrivent généralement la prednisone à une dose élevée pendant environ le premier mois de traitement. Puis, pour réduire le risque d’effets secondaires, ils réduisent progressivement la dose au cours des mois suivants jusqu’à atteindre la dose la plus faible possible permettant de contrôler la maladie. L’ajout d’azathioprine permet également d’éviter les effets secondaires de la prednisone.
Bien que vous puissiez connaître une rémission quelques années après le début du traitement, la maladie revient souvent si le médicament est interrompu. Selon votre situation, vous pouvez avoir besoin d’un traitement à vie.
Greffe du foie
Lorsque les médicaments n’arrêtent pas la progression de la maladie ou que vous développez des cicatrices irréversibles (cirrhose) ou une insuffisance hépatique, l’option restante est une transplantation du foie.
Lors d’une transplantation du foie, votre foie malade est enlevé et remplacé par un foie sain provenant d’un donneur. Les greffes de foie utilisent le plus souvent des foies provenant de donneurs d’organes décédés. Dans certains cas, une greffe de foie à partir d’un donneur vivant peut être utilisée. Lors d’une greffe de foie avec donneur vivant, vous ne recevez qu’une partie d’un foie sain provenant d’un donneur vivant. Les deux foies commencent à régénérer de nouvelles cellules presque immédiatement.
Préparation de votre rendez-vous
Si vous présentez des signes ou des symptômes qui vous inquiètent, commencez par prendre rendez-vous avec votre médecin traitant. Si votre médecin soupçonne que vous souffrez d’une hépatite auto-immune, il pourra vous adresser à un spécialiste des maladies du foie (hépatologue).
Comme les rendez-vous peuvent être brefs et qu’il y a souvent beaucoup de choses à discuter, c’est une bonne idée de se préparer pour votre rendez-vous. Voici quelques informations pour vous aider à vous préparer et à savoir ce que vous pouvez attendre de votre médecin.
Ce que vous pouvez faire
- Soyez conscient de toute restriction préalable au rendez-vous. Au moment de prendre le rendez-vous, assurez-vous de demander s’il y a quelque chose que vous devez faire à l’avance, comme restreindre votre régime alimentaire.
- Noteztous les symptômes que vous ressentez, y compris ceux qui peuvent sembler sans rapport avec la raison pour laquelle vous avez pris rendez-vous.
- Notezlesprincipales informations personnelles, y compris tout stress important ou changement de vie récent.
- Faites une liste de tous les médicaments, vitamines ou compléments que vous prenez.
- Emmenez un membre de votre famille ou un ami pour vous aider à vous souvenir de tout ce qui a été discuté.
- Notezles questions à poser à votre médecin.
Pour l’hépatite auto-immune, voici quelques questions de base à poser à votre médecin :
- Quelle est la cause la plus probable de mes symptômes ?
- Y a-t-il d’autres causes possibles ?
- De quels tests ai-je besoin pour confirmer que je suis atteint d’une hépatite auto-immune ?
- Quelle est la gravité des dommages causés à mon foie ?
- Mon état est-il probablement temporaire ou chronique ?
- Quelles sont mes options de traitement ?
- Le traitement peut-il guérir mon hépatite auto-immune ?
- Quels sont les effets secondaires potentiels de chaque option de traitement ?
- Comment le traitement de l’hépatite auto-immune pourrait-il affecter la gestion de mes autres conditions médicales ?
- Certains de mes médicaments ou de mes habitudes pourraient-ils causer mes problèmes de foie ou les aggraver ?
- Y a-t-il des restrictions alimentaires que je dois suivre ?
- Devrais-je consulter un spécialiste ?
- Existe-t-il une alternative générique au médicament que vous me prescrivez ?
- Existe-t-il des brochures ou d’autres documents imprimés que je peux emporter avec moi ? Quels sont les sites Internet que vous recommandez ?
- À quelle fréquence devrai-je effectuer des visites de suivi ?
Ce que vous devez attendre de votre médecin
Votre médecin est susceptible de vous poser un certain nombre de questions. Le fait d’être prêt à y répondre peut vous réserver du temps pour passer en revue les points sur lesquels vous souhaitez vous attarder. Votre médecin peut vous demander :
- Quand avez-vous commencé à ressentir des symptômes ?
- Vos symptômes ont-ils été continus ou occasionnels ?
- Quelle est la gravité de vos symptômes ?
- Est-ce que quelque chose semble améliorer ou aggraver vos symptômes ?
- Prenez-vous des médicaments ou des traitements pour vos symptômes ?
- Avez-vous des antécédents familiaux de maladie du foie ?

 Fistule artério-veineuse
Fistule artério-veineuse »
»
Laisser un commentaire