Vue d’ensemble
La gangrène est la mort des tissus corporels due à un manque de circulation sanguine ou à une infection bactérienne grave. La gangrène touche généralement les bras et les jambes, y compris les orteils et les doigts, mais elle peut également se produire dans les muscles et dans les organes du corps, comme la vésicule biliaire.
Votre risque de gangrène est plus élevé si vous avez une affection sous-jacente qui peut endommager vos vaisseaux sanguins et affecter la circulation sanguine, comme le diabète ou des artères durcies (athérosclérose).
Les traitements de la gangrène comprennent la chirurgie pour rétablir la circulation sanguine et éliminer les tissus morts, les antibiotiques en cas d’infection et l’oxygénothérapie hyperbare. Plus la gangrène est identifiée et traitée tôt, meilleures sont vos chances de guérison.
Symptômes
Lorsque la gangrène affecte votre peau, les signes et les symptômes peuvent inclure :
- Décoloration de la peau – allant du pâle au bleu, au violet, au noir, au bronze ou au rouge, selon le type de gangrène dont vous souffrez
- Gonflement
- Ampoules
- Une douleur soudaine et intense suivie d’une sensation d’engourdissement
- Un écoulement malodorant s’échappant d’une plaie
- Une peau fine et brillante, ou une peau sans poils
- Une peau qui semble fraîche ou froide au toucher
Si vous souffrez d’un type de gangrène qui affecte les tissus situés sous la surface de votre peau, comme la gangrène gazeuse ou la gangrène interne, vous pouvez également avoir une faible fièvre et vous sentir mal en général.
Si les germes à l’origine de la gangrène se propagent dans votre organisme, un choc septique peut se produire. Les signes et symptômes du choc septique comprennent :
- Faible pression sanguine
- Fièvre, bien que certaines personnes puissent avoir une température corporelle inférieure à la normale de 98,6 F (37 C)
- Rythme cardiaque rapide
- Étourdissement
- Essoufflement
- Confusion
Quand consulter un médecin
La gangrène est une affection grave qui nécessite un traitement d’urgence. Appelez immédiatement votre médecin si vous ressentez une douleur persistante et inexpliquée dans n’importe quelle zone de votre corps, accompagnée d’un ou plusieurs des signes et symptômes suivants :
- Fièvre persistante
- Changements cutanés – y compris décoloration, chaleur, gonflement, cloques ou lésions – qui ne disparaissent pas
- Un écoulement malodorant s’échappant d’une plaie
- Douleur soudaine à l’endroit d’une opération ou d’un traumatisme récent
- Une peau pâle, dure, froide et engourdie
Causes
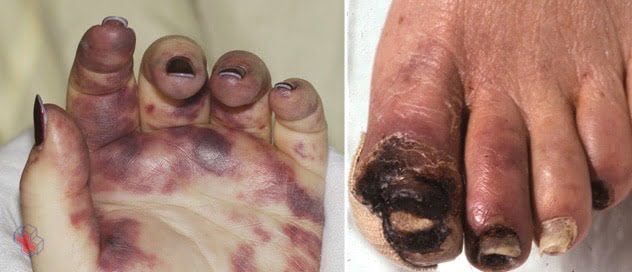
Gangrène de la main et du pied
La gangrène se produit lorsque le flux sanguin vers une certaine zone de votre corps est interrompu, ce qui entraîne la décomposition et la mort des tissus. La gangrène touche souvent les doigts ou les orteils.
Les causes de la gangrène incluent :
- Manque d’apport sanguin. Votre sang fournit de l’oxygène et des nutriments à votre corps. Il fournit également à votre système immunitaire des anticorps pour parer aux infections. Sans un bon approvisionnement en sang, vos cellules ne peuvent pas survivre et vos tissus se décomposent.
- Infection. Une infection bactérienne non traitée peut provoquer une gangrène.
- Lésion traumatique. Les blessures par balle ou les blessures par écrasement dues à un accident de voiture peuvent provoquer des plaies ouvertes qui laissent pénétrer les bactéries dans l’organisme. Si les bactéries infectent les tissus et ne sont pas traitées, la gangrène peut apparaître.
Types de gangrène
- La gangrène sèche. Ce type de gangrène se caractérise par une peau sèche et ratatinée, d’aspect brun à bleu violacé ou noir. La gangrène sèche peut se développer lentement. Elle survient le plus souvent chez les personnes atteintes de diabète ou d’une maladie des vaisseaux sanguins, comme l’athérosclérose.
- La gangrène humide. La gangrène est dite humide s’il y a une infection bactérienne dans le tissu affecté. L’enflure, la formation de cloques et un aspect humide sont des caractéristiques communes de la gangrène humide.
La gangrène humide peut se développer après une brûlure grave, une gelure ou une blessure. Elle survient souvent chez les personnes diabétiques qui se blessent sans le savoir à un orteil ou à un pied. La gangrène humide doit être traitée immédiatement car elle se propage rapidement et peut être mortelle.
- La gangrène gazeuse. La gangrène gazeuse affecte généralement les tissus musculaires profonds. Si vous souffrez de gangrène gazeuse, la surface de votre peau peut sembler normale au début.
Au fur et à mesure que l’affection s’aggrave, votre peau peut devenir pâle, puis devenir grise ou rouge violacé. La peau peut avoir un aspect bouillonnant et émettre un son crépitant lorsque vous appuyez dessus, en raison du gaz présent dans les tissus.
La gangrène gazeuse est le plus souvent causée par une infection par une bactérie appelée Clostridium perfringens. La bactérie se rassemble dans une blessure ou une plaie chirurgicale qui n’a pas d’apport sanguin. L’infection bactérienne produit des toxines qui libèrent du gaz et provoquent la mort des tissus. Comme la gangrène humide, la gangrène gazeuse est une affection qui met la vie en danger.
- La gangrène interne. La gangrène qui touche un ou plusieurs de vos organes, tels que les intestins, la vésicule biliaire ou l’appendice, est appelée gangrène interne. Ce type de gangrène se produit lorsque le flux sanguin vers un organe interne est bloqué – par exemple, lorsque vos intestins se gonflent à travers une zone musculaire affaiblie dans la région de votre estomac (hernie) et se tordent.
Si elle n’est pas traitée, la gangrène interne peut être mortelle.
- La gangrène de Fournier. La gangrène de Fournier touche les organes génitaux. Les hommes sont plus souvent touchés, mais les femmes peuvent également développer ce type de gangrène. Une infection de la zone génitale ou des voies urinaires provoque ce type de gangrène.
- La gangrène de Meleney. Ce type rare de gangrène – également appelé gangrène synergique bactérienne progressive – est généralement une complication d’une intervention chirurgicale. Les personnes atteintes de la gangrène de Meleney développent des lésions cutanées douloureuses une à deux semaines après leur opération.
Facteurs de risque
Plusieurs facteurs augmentent votre risque de développer une gangrène. Il s’agit notamment de :
- Le diabète. Si vous êtes diabétique, votre organisme ne produit pas assez d’insuline (hormone qui aide vos cellules à absorber le sucre dans le sang) ou est résistant aux effets de l’insuline. Un taux élevé de sucre dans le sang peut finir par endommager les vaisseaux sanguins, diminuant ou interrompant le flux sanguin vers une partie de votre corps.
- Maladie des vaisseaux sanguins. Des artères durcies et rétrécies (athérosclérose) et des caillots sanguins peuvent également bloquer la circulation du sang vers une partie de votre corps.
- Blessure grave ou chirurgie. Tout processus qui cause un traumatisme à votre peau et aux tissus sous-jacents, y compris une blessure ou des gelures, augmente votre risque de développer une gangrène, surtout si vous avez une affection sous-jacente qui affecte la circulation sanguine dans la zone blessée.
- Le tabagisme. Les personnes qui fument ont un risque plus élevé de gangrène.
- L’obésité. L’obésité accompagne souvent le diabète et les maladies vasculaires, mais le stress lié au poids supplémentaire peut également, à lui seul, comprimer les artères, entraînant une réduction du flux sanguin et augmentant votre risque d’infection et de mauvaise cicatrisation.
- Immunosuppression. Si vous souffrez d’une infection par le virus de l’immunodéficience humaine (VIH) ou si vous suivez une chimiothérapie ou une radiothérapie, la capacité de votre corps à combattre une infection est altérée.
- Médicaments ou drogues injectés. Dans de rares cas, il a été démontré que certains médicaments et drogues illégales qui sont injectés peuvent provoquer une infection par des bactéries qui causent la gangrène.
- Complications de COVID-19. Il y a eu quelques rapports de personnes ayant contracté une gangrène sèche aux doigts et aux orteils après avoir eu des problèmes de coagulation sanguine (coagulopathie) liés à COVID-19. Des recherches supplémentaires sont nécessaires pour confirmer cette association.
Complications
La gangrène peut entraîner de graves complications si elle n’est pas immédiatement traitée. Les bactéries peuvent se propager rapidement à d’autres tissus et organes. Il peut être nécessaire de vous faire enlever une partie du corps (amputation) pour vous sauver la vie.
L’ablation des tissus infectés peut entraîner des cicatrices ou la nécessité d’une chirurgie reconstructive.
Prévention
Voici quelques suggestions pour vous aider à réduire votre risque de développer une gangrène :
- Prenez soin de votre diabète. Si vous êtes diabétique, veillez à examiner quotidiennement vos mains et vos pieds pour détecter les coupures, les plaies et les signes d’infection, tels que rougeur, gonflement ou écoulement. Demandez à votre médecin d’examiner vos mains et vos pieds au moins une fois par an, et essayez de maintenir le contrôle de votre glycémie.
- Perdez du poids. Les kilos en trop non seulement vous exposent à un risque de diabète, mais ils exercent également une pression sur vos artères, ce qui réduit le flux sanguin et vous expose à un risque d’infection et de cicatrisation lente.
- Ne consommez pas de tabac. L’utilisation chronique de produits du tabac peut endommager vos vaisseaux sanguins.
- Aidez à prévenir les infections. Lavez toute plaie ouverte avec un savon doux et de l’eau et essayez de la garder propre et sèche jusqu’à sa guérison.
- Faites attention lorsque la température baisse. Une peau gelée peut conduire à la gangrène car les gelures réduisent la circulation sanguine dans la zone affectée. Si vous remarquez qu’une zone quelconque de votre peau est devenue pâle, dure, froide et engourdie après une exposition prolongée à des températures froides, appelez votre médecin.
Diagnostic
Les tests utilisés pour aider à établir un diagnostic de gangrène comprennent :
- Tests sanguins. Un nombre anormalement élevé de globules blancs est généralement un signe d’infection. Votre médecin peut également demander des analyses de sang pour rechercher la présence de bactéries spécifiques ou d’autres germes.
- Culture de fluide ou de tissu. Des analyses du liquide provenant d’une ampoule sur votre peau peuvent être examinées pour rechercher des bactéries susceptibles de provoquer une gangrène. Votre médecin peut examiner un échantillon de tissu au microscope pour détecter des signes de mort cellulaire.
- Tests d’imagerie. Les radiographies, la tomographie par ordinateur (CT) et l’imagerie par résonance magnétique (IRM) peuvent montrer vos organes, vos vaisseaux sanguins et vos os. Votre médecin peut utiliser les résultats de ces tests pour déterminer à quel point la gangrène s’est propagée dans votre corps.
- Chirurgie. Une intervention chirurgicale peut être pratiquée pour mieux voir l’intérieur du corps et déterminer la quantité de tissus infectés.
Traitement
Les tissus qui ont été endommagés par la gangrène ne peuvent pas être sauvés, mais des mesures peuvent être prises pour empêcher la gangrène de s’aggraver. Plus le traitement est rapide, plus les chances de guérison sont grandes.
Le traitement de la gangrène peut impliquer des médicaments, une intervention chirurgicale ou une oxygénothérapie hyperbare – ou une combinaison de ces thérapies – en fonction de la gravité de votre état.
Médicaments
Les médicaments destinés à traiter une infection bactérienne (antibiotiques) sont administrés par voie intraveineuse ou pris par voie orale.
Des analgésiques peuvent être administrés pour soulager votre gêne.
Chirurgie ou autres procédures
Selon le type de gangrène dont vous souffrez et sa gravité, il se peut que vous ayez besoin de plus d’une intervention chirurgicale. La chirurgie de la gangrène comprend :
- Débridement. Ce type de chirurgie est pratiqué pour retirer les tissus infectés et empêcher l’infection de se propager. Votre médecin peut également pratiquer une intervention chirurgicale pour réparer tout vaisseau sanguin endommagé ou malade afin de rétablir la circulation sanguine dans la zone infectée. Votre médecin peut vous prescrire certains antibiotiques jusqu’à ce que l’infection soit éliminée.
- Amputation. Dans les cas graves de gangrène, la partie du corps infectée – comme un orteil, un doigt, un bras ou une jambe – peut devoir être retirée chirurgicalement (amputée). Vous pourrez par la suite être équipé d’un membre artificiel (prothèse).
- Greffe de peau (chirurgie reconstructive). Parfois, une intervention chirurgicale est nécessaire pour réparer la peau endommagée ou pour améliorer l’apparence des cicatrices liées à la gangrène. Une telle chirurgie peut être effectuée à l’aide d’une greffe de peau. Lors d’une greffe de peau, votre médecin prélève de la peau saine sur une autre partie de votre corps – généralement un endroit caché par vos vêtements – et l’étale soigneusement sur la zone affectée. La peau saine peut être maintenue en place par un pansement ou par quelques petits points de suture. Une greffe de peau ne peut être effectuée que si l’approvisionnement en sang de la zone est suffisant.
L’oxygénothérapie hyperbare
L’oxygénothérapie hyperbare se fait à l’intérieur d’une chambre pressurisée avec de l’oxygène pur. Vous êtes généralement allongé sur une table rembourrée qui glisse dans un tube en plastique transparent. La pression à l’intérieur du caisson augmente lentement jusqu’à environ 2,5 fois la pression atmosphérique normale.
Lorsque vous êtes exposé en toute sécurité à une pression et à un oxygène accrus, votre sang peut transporter davantage d’oxygène. Le sang riche en oxygène ralentit la croissance des bactéries qui vivent dans les tissus manquant d’oxygène et aide les plaies infectées à guérir plus facilement.
Le traitement de la gangrène dure généralement environ 90 minutes. Vous pouvez avoir besoin de deux ou trois traitements par jour jusqu’à ce que l’infection disparaisse.
Préparation de votre rendez-vous
Appelez immédiatement votre médecin si vous présentez des symptômes de gangrène. En fonction de la gravité de vos symptômes, on vous dira peut-être de vous rendre aux urgences ou d’appeler le 112 ou le numéro d’urgence local pour obtenir une aide médicale.
Si vous avez le temps avant de quitter votre domicile ou sur le chemin de l’hôpital, utilisez les informations ci-dessous pour vous préparer à votre évaluation médicale.
Ce que vous pouvez faire
- Notez tous les symptômes que vous ressentez et depuis combien de temps. Cela aidera votre médecin à avoir le plus de détails possible sur le moment où vos symptômes sont apparus pour la première fois et sur la façon dont ils ont pu s’aggraver ou s’étendre au fil du temps.
- Notez toute blessure ou tout traumatisme récent de votre peau, y compris les coupures, les morsures, les injections, la chirurgie ou les éventuelles gelures. Si vous avez récemment utilisé des drogues récréatives injectables, il s’agit d’une information essentielle à partager avec votre médecin.
- Notezvos principales informations médicales, y compris toute autre affection qui vous a été diagnostiquée. Notez également tous les médicaments, vitamines ou compléments que vous prenez.
- Emmenez un membre de votre famille ou un ami. La gangrène est une urgence médicale. Emmenez quelqu’un avec vous pour vous aider à vous souvenir de toutes les informations fournies par votre médecin. Vous voudrez également que quelqu’un puisse rester avec vous si vous avez besoin d’un traitement immédiat.
- Notez lesquestions à poser à votre médecin.
Pour la gangrène, voici quelques questions de base à poser à votre médecin :
- Quelle est la cause la plus probable de mes symptômes ou de mon état ?
- De quels types de tests ai-je besoin ?
- Dois-je être hospitalisé ?
- De quels traitements ai-je besoin ?
- Dans combien de temps pensez-vous que mes symptômes s’amélioreront avec le traitement ?
- Aurai-je un rétablissement complet ? Si oui, combien de temps prendra le rétablissement ?
- Suis-je exposé à des risques de complications à long terme ?
N’hésitez pas à poser à votre médecin toutes les questions supplémentaires que vous souhaitez.
Ce que vous pouvez attendre de votre médecin
Votre médecin vous posera probablement plusieurs questions afin de déterminer les prochaines étapes du diagnostic et du début des soins. Votre médecin peut vous demander :
- Quels sont vos symptômes ?
- Quand avez-vous commencé à ressentir des symptômes ?
- La zone affectée est-elle douloureuse ?
- Vos symptômes semblent-ils s’étendre ou s’aggraver ?
- Avez-vous subi récemment des blessures ou des traumatismes cutanés, tels que des coupures, des plaies, des morsures ou une intervention chirurgicale ?
- Avez-vous eu récemment une exposition prolongée à un froid extrême qui a fait changer la couleur de votre peau ou l’a engourdie ?
- Utilisez-vous des drogues injectables, y compris des drogues récréatives ?
- Avez-vous été diagnostiqué avec d’autres conditions médicales ?
- Quels médicaments prenez-vous ou avez-vous pris récemment, y compris les médicaments sur ordonnance, les médicaments en vente libre, les herbes et les suppléments ?

 Césarienne
Césarienne »
»
Laisser un commentaire