Vue d’ensemble
Crise d’asthme
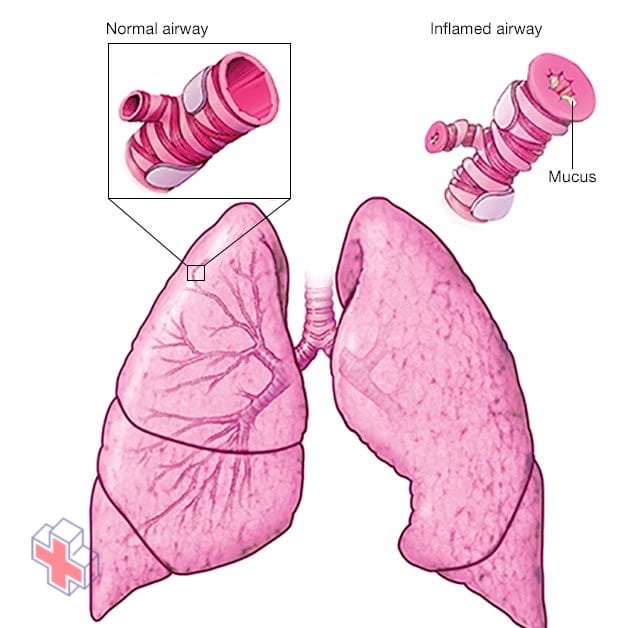
Si vous souffrez d’asthme, les parois intérieures des voies respiratoires de vos poumons peuvent devenir enflammées et gonflées. De plus, les membranes qui tapissent vos voies respiratoires peuvent sécréter un excès de mucus. Le résultat est une crise d’asthme. Pendant une crise d’asthme, le rétrécissement de vos voies respiratoires rend la respiration plus difficile, et vous pouvez tousser et avoir une respiration sifflante.
L’asthme est une maladie dans laquelle vos voies respiratoires se rétrécissent et gonflent et peuvent produire un excès de mucus. Cela peut rendre la respiration difficile et déclencher une toux, un sifflement (wheezing) lorsque vous expirez et un essoufflement.
Pour certaines personnes, l’asthme est une nuisance mineure. Pour d’autres, il peut être un problème majeur qui interfère avec les activités quotidiennes et peut conduire à une crise d’asthme potentiellement mortelle.
L’asthme ne peut pas être guéri, mais ses symptômes peuvent être contrôlés. Comme l’asthme évolue souvent avec le temps, il est important que vous travailliez avec votre médecin pour suivre vos signes et symptômes et adapter votre traitement si nécessaire.
Symptômes
Les symptômes de l’asthme varient d’une personne à l’autre. Vous pouvez avoir des crises d’asthme peu fréquentes, avoir des symptômes uniquement à certains moments – par exemple lorsque vous faites de l’exercice – ou avoir des symptômes en permanence.
Les signes et les symptômes de l’asthme comprennent :
- Essoufflement
- Oppression ou douleur thoracique
- Respiration sifflante lors de l’expiration, qui est un signe courant d’asthme chez les enfants
- Troubles du sommeil causés par l’essoufflement, la toux ou la respiration sifflante
- Crises de toux ou de respiration sifflante aggravées par un virus respiratoire, tel qu’un rhume ou une grippe
Les signes indiquant que votre asthme s’aggrave probablement comprennent :
- Signes et symptômes de l’asthme plus fréquents et plus gênants
- Difficulté croissante à respirer, mesurée à l’aide d’un appareil utilisé pour vérifier le bon fonctionnement de vos poumons (débitmètre de pointe)
- La nécessité d’utiliser plus souvent un inhalateur à soulagement rapide
Pour certaines personnes, les signes et symptômes de l’asthme s’exacerbent dans certaines situations :
- Asthme induit par l’exercice, qui peut être plus grave lorsque l’air est froid et sec
- L’asthme professionnel, déclenché par des irritants sur le lieu de travail, tels que des fumées, des gaz ou des poussières chimiques
- L’asthme allergique, déclenché par des substances en suspension dans l’air, comme le pollen, les spores de moisissures, les déchets de cafards ou les particules de peau et de salive séchée excrétées par les animaux de compagnie (squames d’animaux)
Quand consulter un médecin
Demandez un traitement d’urgence
Les crises d’asthme graves peuvent mettre la vie en danger. Déterminez avec votre médecin ce qu’il faut faire lorsque vos signes et symptômes s’aggravent – et lorsque vous avez besoin d’un traitement d’urgence. Les signes d’une urgence liée à l’asthme sont les suivants :
- Aggravation rapide de l’essoufflement ou de la respiration sifflante
- Aucune amélioration même après l’utilisation d’un inhalateur à soulagement rapide
- Essoufflement lorsque vous faites une activité physique minime
Contactez votre médecin
Consultez votre médecin :
- Si vous pensez avoir de l’asthme. Si vous avez une toux ou une respiration sifflante fréquente qui dure plus de quelques jours ou tout autre signe ou symptôme d’asthme, consultez votre médecin. Le traitement précoce de l’asthme peut prévenir les dommages pulmonaires à long terme et aider à empêcher l’état de s’aggraver avec le temps.
- Pour surveiller votre asthme après le diagnostic. Si vous savez que vous avez de l’asthme, travaillez avec votre médecin pour le maîtriser. Un bon contrôle à long terme vous aide à vous sentir mieux au jour le jour et peut prévenir une crise d’asthme potentiellement mortelle.
- Si vos symptômes d’asthme s’aggravent. Contactez immédiatement votre médecin si votre médicament ne semble pas soulager vos symptômes ou si vous devez utiliser votre inhalateur à soulagement rapide plus souvent.
Ne prenez pas plus de médicaments que ceux prescrits sans consulter d’abord votre médecin. La surconsommation de médicaments pour l’asthme peut entraîner des effets secondaires et aggraver votre asthme.
- Pour revoir votre traitement. L’asthme évolue souvent avec le temps. Rencontrez régulièrement votre médecin pour discuter de vos symptômes et procéder aux ajustements nécessaires de votre traitement.
Causes
On ne sait pas exactement pourquoi certaines personnes souffrent d’asthme et d’autres non, mais c’est probablement dû à une combinaison de facteurs environnementaux et héréditaires (génétiques).
Déclencheurs de l’asthme
L’exposition à divers irritants et substances qui déclenchent des allergies (allergènes) peut déclencher les signes et symptômes de l’asthme. Les déclencheurs de l’asthme sont différents d’une personne à l’autre et peuvent inclure :
- Les allergènes en suspension dans l’air, tels que le pollen, les acariens, les spores de moisissure, les squames d’animaux domestiques ou les particules de déchets de cafards
- Les infections respiratoires, telles que le rhume de cerveau
- L’activité physique
- L’air froid
- Les polluants et irritants atmosphériques, tels que la fumée
- Certains médicaments, notamment les bêtabloquants, l’aspirine et les anti-inflammatoires non stéroïdiens, comme l’ibuprofène (Advil, Motrin IB, autres) et le naproxène sodique (Aleve)
- Les émotions fortes et le stress
- Sulfites et conservateurs ajoutés à certains types d’aliments et de boissons, notamment les crevettes, les fruits secs, les pommes de terre transformées, la bière et le vin
- Le reflux gastro-œsophagien (RGO), une affection dans laquelle les acides de l’estomac remontent dans la gorge
Facteurs de risque
On pense qu’un certain nombre de facteurs augmentent vos chances de développer de l’asthme. Ils comprennent :
- Avoir un parent de sang souffrant d’asthme, comme un parent, un frère ou une sœur
- Avoir une autre maladie allergique, comme la dermatite atopique – qui provoque des rougeurs et des démangeaisons sur la peau – ou le rhume des foins – qui provoque un écoulement nasal, une congestion et des démangeaisons dans les yeux
- Être en surpoids
- Le fait d’être fumeur
- Exposition à la fumée secondaire
- Exposition aux gaz d’échappement ou à d’autres types de pollution
- Exposition à des déclencheurs professionnels, tels que les produits chimiques utilisés dans l’agriculture, la coiffure et la fabrication
Complications
Les complications de l’asthme comprennent :
- Signes et symptômes qui interfèrent avec le sommeil, le travail et d’autres activités
- Journées de maladie au travail ou à l’école pendant les poussées d’asthme
- Un rétrécissement permanent des tubes qui transportent l’air vers et depuis vos poumons (bronches), ce qui affecte votre capacité à respirer
- Des visites aux urgences et des hospitalisations pour des crises d’asthme graves
- Les effets secondaires de l’utilisation à long terme de certains médicaments utilisés pour stabiliser l’asthme sévère
Un traitement approprié fait une grande différence dans la prévention des complications à court et à long terme causées par l’asthme.
Prévention
Bien qu’il n’y ait aucun moyen de prévenir l’asthme, vous et votre médecin pouvez concevoir un plan étape par étape pour vivre avec votre maladie et prévenir les crises d’asthme.
- Suivez votre plan d’action contre l’asthme. Avec votre médecin et votre équipe soignante, rédigez un plan détaillé pour la prise de médicaments et la gestion d’une crise d’asthme. Veillez ensuite à suivre votre plan.
L’asthme est une affection permanente qui nécessite une surveillance et un traitement réguliers. En prenant le contrôle de votre traitement, vous vous sentirez plus maître de votre vie.
- Faites-vous vacciner contre la grippe et la pneumonie. Rester à jour dans ses vaccinations peut empêcher la grippe et la pneumonie de déclencher des poussées d’asthme.
- Identifiez et évitez les déclencheurs d’asthme. Un certain nombre d’allergènes et d’irritants extérieurs – allant du pollen et des moisissures à l’air froid et à la pollution atmosphérique – peuvent déclencher des crises d’asthme. Déterminez ce qui provoque ou aggrave votre asthme, et prenez des mesures pour éviter ces déclencheurs.
- Surveillez votre respiration. Vous apprendrez peut-être à reconnaître les signes avant-coureurs d’une crise imminente, comme une légère toux, une respiration sifflante ou un essoufflement.
Mais comme votre fonction pulmonaire peut diminuer avant que vous ne remarquiez le moindre signe ou symptôme, mesurez et enregistrez régulièrement votre débit d’air de pointe à l’aide d’un débitmètre de pointe à domicile. Un débitmètre de pointe mesure la force avec laquelle vous pouvez expirer. Votre médecin peut vous montrer comment surveiller votre débit de pointe à domicile.
- Identifiez et traitez les crises à un stade précoce. Si vous agissez rapidement, vous êtes moins susceptible de subir une crise grave. Vous n’aurez également pas besoin d’autant de médicaments pour contrôler vos symptômes.
Lorsque les mesures de votre débit de pointe diminuent et vous alertent de l’imminence d’une crise, prenez vos médicaments selon les instructions. De plus, arrêtez immédiatement toute activité qui aurait pu déclencher la crise. Si vos symptômes ne s’améliorent pas, obtenez une aide médicale comme indiqué dans votre plan d’action.
- Prenez vos médicaments tels que prescrits. Ne changez pas vos médicaments sans en parler d’abord à votre médecin, même si votre asthme semble s’améliorer. C’est une bonne idée d’apporter vos médicaments à chaque visite chez le médecin. Votre médecin peut s’assurer que vous utilisez vos médicaments correctement et que vous prenez la bonne dose.
- Faites attention à l’augmentation de l’utilisation de l’inhalateur à décharge rapide. Si vous vous retrouvez à dépendre de votre inhalateur à soulagement rapide, comme l’albutérol, votre asthme n’est pas maîtrisé. Consultez votre médecin pour ajuster votre traitement.
Diagnostic
Examen physique
Votre médecin procédera à un examen physique afin d’exclure d’autres affections possibles, telles qu’une infection respiratoire ou une bronchopneumopathie chronique obstructive (BPCO). Votre médecin vous posera également des questions sur vos signes et symptômes et sur tout autre problème de santé.
Tests pour mesurer la fonction pulmonaire
On peut vous faire passer des tests de la fonction pulmonaire pour déterminer la quantité d’air qui entre et sort lorsque vous respirez. Ces tests peuvent inclure :
- Spirométrie. Ce test évalue le rétrécissement de vos bronches en vérifiant la quantité d’air que vous pouvez expirer après une inspiration profonde et la vitesse à laquelle vous pouvez expirer.
- Débit de pointe. Un débitmètre de pointe est un appareil simple qui mesure la force avec laquelle vous pouvez expirer. Des valeurs de débit de pointe inférieures à la normale sont un signe que vos poumons ne fonctionnent pas aussi bien et que votre asthme peut s’aggraver. Votre médecin vous donnera des instructions sur la façon de suivre et de traiter les lectures de débit de pointe faibles.
Les tests de la fonction pulmonaire sont souvent effectués avant et après la prise d’un médicament pour ouvrir vos voies respiratoires appelé bronchodilatateur (brong-koh-DIE-lay-tur), comme l’albutérol. Si votre fonction pulmonaire s’améliore avec l’utilisation d’un bronchodilatateur, il est probable que vous souffriez d’asthme.
Tests supplémentaires
D’autres tests permettent de diagnostiquer l’asthme :
- Défi de méthacholine. La méthacholine est un déclencheur d’asthme connu. Lorsqu’elle est inhalée, elle provoque un léger rétrécissement de vos voies respiratoires. Si vous réagissez à la méthacholine, vous êtes probablement asthmatique. Ce test peut être utilisé même si votre test initial de la fonction pulmonaire est normal.
- Tests d’imagerie. Une radiographie pulmonaire peut aider à identifier toute anomalie structurelle ou toute maladie (telle qu’une infection) qui peut causer ou aggraver des problèmes respiratoires.
- Tests d’allergie. Les tests d’allergie peuvent être effectués par un test cutané ou une analyse de sang. Ils vous indiquent si vous êtes allergique aux animaux domestiques, à la poussière, aux moisissures ou au pollen. Si des déclencheurs d’allergie sont identifiés, votre médecin peut recommander des injections contre les allergies.
- Test d’oxyde nitrique. Ce test mesure la quantité d’oxyde nitrique, un gaz, dans votre respiration. Lorsque vos voies respiratoires sont enflammées – un signe d’asthme – vous pouvez avoir des niveaux d’oxyde nitrique plus élevés que la normale. Ce test n’est pas largement disponible.
- Éosinophiles dans les expectorations. Ce test recherche certains globules blancs (éosinophiles) dans le mélange de salive et de mucus (expectoration) que vous évacuez lorsque vous toussez. Les éosinophiles sont présents lorsque les symptômes se développent et deviennent visibles lorsqu’ils sont colorés avec un colorant de couleur rose.
- Tests provocateurs pour l’asthme d’effort et l’asthme induit par le froid. Dans ces tests, votre médecin mesure l’obstruction de vos voies respiratoires avant et après que vous ayez effectué une activité physique intense ou pris plusieurs bouffées d’air froid.
Comment l’asthme est classé
Pour classer la sévérité de votre asthme, votre médecin tiendra compte de la fréquence de vos signes et symptômes et de leur gravité. Votre médecin tiendra également compte des résultats de votre examen physique et des tests de diagnostic.
La détermination de la sévérité de votre asthme aide votre médecin à choisir le meilleur traitement. La gravité de l’asthme évolue souvent avec le temps, ce qui nécessite des ajustements du traitement.
L’asthme est classé en quatre catégories générales :
Classification de l’asthme
Signes et symptômes
Léger intermittent
Symptômes légers jusqu’à deux jours par semaine et jusqu’à deux nuits par mois
Léger persistant
Symptômes plus de deux fois par semaine, mais pas plus d’une fois en un seul jour
Persistant modéré
Symptômes une fois par jour et plus d’une nuit par semaine
Persistant sévère
Symptômes tout au long de la journée la plupart des jours et fréquemment la nuit
Traitement
La prévention et le contrôle à long terme sont essentiels pour arrêter les crises d’asthme avant qu’elles ne se déclenchent. Le traitement consiste généralement à apprendre à reconnaître vos déclencheurs, à prendre des mesures pour les éviter et à suivre votre respiration pour vous assurer que vos médicaments permettent de maîtriser les symptômes. En cas de poussée d’asthme, vous pouvez avoir besoin d’utiliser un inhalateur à soulagement rapide.
Médicaments
Les médicaments qui vous conviennent dépendent d’un certain nombre de choses – votre âge, vos symptômes, les déclencheurs de l’asthme et ce qui fonctionne le mieux pour garder votre asthme sous contrôle.
Les médicaments de contrôle préventif à long terme réduisent le gonflement (inflammation) de vos voies respiratoires qui entraîne des symptômes. Les inhalateurs à soulagement rapide (bronchodilatateurs) ouvrent rapidement les voies respiratoires gonflées qui limitent la respiration. Dans certains cas, des médicaments contre les allergies sont nécessaires.
Lesmédicaments de contrôle de l’asthme à long terme, généralement pris quotidiennement, sont la pierre angulaire du traitement de l’asthme. Ces médicaments permettent de contrôler l’asthme au quotidien et rendent moins probable la survenue d’une crise d’asthme. Les types de médicaments de contrôle à long terme comprennent :
- Corticostéroïdes en inhalation. Ces médicaments comprennent le propionate de fluticasone (Flovent HFA, Flovent Diskus, Xhance), le budésonide (Pulmicort Flexhaler, Pulmicort Respules, Rhinocort), le ciclésonide (Alvesco), la béclométhasone (Qvar Redihaler), la mométasone (Asmanex HFA, Asmanex Twisthaler) et le furoate de fluticasone (Arnuity Ellipta).
Vous devrez peut-être utiliser ces médicaments pendant plusieurs jours ou semaines avant qu’ils n’atteignent leur effet maximal. Contrairement aux corticostéroïdes oraux, les corticostéroïdes inhalés présentent un risque relativement faible d’effets secondaires graves.
- Modificateurs des leucotriènes. Ces médicaments oraux – dont le montelukast (Singulair), le zafirlukast (Accolate) et le zileuton (Zyflo) – aident à soulager les symptômes de l’asthme.
Le montelukast a été lié à des réactions psychologiques, telles que l’agitation, l’agressivité, les hallucinations, la dépression et les pensées suicidaires. Consultez immédiatement un médecin si vous présentez l’une de ces réactions.
- Inhalateurs combinés. Ces médicaments – comme le fluticasone-salmétérol (Advair HFA, Airduo Digihaler, autres), le budésonide-formotérol (Symbicort), le formotérol-métasone (Dulera) et le furoate de fluticasone-vilantérol (Breo Ellipta) – contiennent un bêta-agoniste à action prolongée ainsi qu’un corticostéroïde.
- Théophylline. La théophylline (Theo-24, Elixophyllin, Theochron) est un comprimé quotidien qui aide à garder les voies respiratoires ouvertes en relaxant les muscles autour des voies respiratoires. Il n’est pas utilisé aussi souvent que les autres médicaments contre l’asthme et nécessite des analyses de sang régulières.
Lesmédicaments à soulagement rapide (de secours) sont utilisés au besoin pour un soulagement rapide et à court terme des symptômes pendant une crise d’asthme. Ils peuvent également être utilisés avant un exercice physique si votre médecin le recommande. Les types de médicaments à soulagement rapide comprennent :
- Bêta-agonistes à courte durée d’action. Ces bronchodilatateurs inhalés à action rapide agissent en quelques minutes pour soulager rapidement les symptômes lors d’une crise d’asthme. Ils comprennent l’albutérol (ProAir HFA, Ventolin HFA, autres) et le lévalbutérol (Xopenex, Xopenex HFA).
Les bêta-agonistes à courte durée d’action peuvent être pris à l’aide d’un inhalateur portable, tenu à la main, ou d’un nébuliseur, une machine qui transforme les médicaments contre l’asthme en une fine brume. Ils sont inhalés à travers un masque facial ou un embout buccal.
- Agents anticholinergiques. Comme les autres bronchodilatateurs, l’ipratropium (Atrovent HFA) et le tiotropium (Spiriva, Spiriva Respimat) agissent rapidement pour détendre immédiatement vos voies respiratoires, ce qui facilite la respiration. Ils sont surtout utilisés pour l’emphysème et la bronchite chronique, mais peuvent être utilisés pour traiter l’asthme.
- Corticostéroïdes oraux et intraveineux. Ces médicaments – qui comprennent la prednisone (Prednisone Intensol, Rayos) et la méthylprednisolone (Medrol, Depo-Medrol, Solu-Medrol) – soulagent l’inflammation des voies respiratoires causée par un asthme grave. Ils peuvent provoquer des effets secondaires graves lorsqu’ils sont utilisés à long terme. Ces médicaments ne sont donc utilisés qu’à court terme pour traiter les symptômes graves de l’asthme.
Si vous avez une poussée d’asthme, un inhalateur de secours rapide peut soulager vos symptômes immédiatement. Mais vous ne devriez pas avoir besoin d’utiliser votre inhalateur à soulagement rapide très souvent si vos médicaments de contrôle à long terme fonctionnent correctement.
Tenez un registre du nombre de bouffées que vous utilisez chaque semaine. Si vous devez utiliser votre inhalateur à action rapide plus souvent que votre médecin ne le recommande, consultez votre médecin. Vous avez probablement besoin d’ajuster votre médicament de contrôle à long terme.
Lesmédicaments contre les allergies peuvent vous aider si votre asthme est déclenché ou aggravé par des allergies. Ils comprennent :
- Injections contre les allergies (immunothérapie). Au fil du temps, les injections contre les allergies réduisent progressivement la réaction de votre système immunitaire à des allergènes spécifiques. Vous recevez généralement des injections une fois par semaine pendant quelques mois, puis une fois par mois pendant une période de trois à cinq ans.
- Les médicaments biologiques. Ces médicaments – qui comprennent l’omalizumab (Xolair), le mepolizumab (Nucala), le dupilumab (Dupixent), le reslizumab (Cinqair) et le benralizumab (Fasenra) – sont spécifiquement destinés aux personnes souffrant d’asthme sévère.
Thermoplastie bronchique
Ce traitement est utilisé pour l’asthme grave qui ne s’améliore pas avec les corticostéroïdes inhalés ou d’autres médicaments à long terme contre l’asthme. Il n’est pas largement disponible et ne convient pas à tout le monde.
Au cours de la thermoplastie bronchique, votre médecin chauffe l’intérieur des voies respiratoires des poumons à l’aide d’une électrode. La chaleur réduit le muscle lisse à l’intérieur des voies respiratoires. Cela limite la capacité des voies respiratoires à se resserrer, ce qui facilite la respiration et peut réduire les crises d’asthme. La thérapie se déroule généralement en trois visites en ambulatoire.
Traitez par gravité pour un meilleur contrôle : Une approche par étapes
Votre traitement doit être flexible et basé sur l’évolution de vos symptômes. Votre médecin doit vous interroger sur vos symptômes à chaque visite. En fonction de vos signes et symptômes, votre médecin peut adapter votre traitement en conséquence.
Par exemple, si votre asthme est bien contrôlé, votre médecin peut vous prescrire moins de médicaments. Si votre asthme n’est pas bien contrôlé ou s’aggrave, votre médecin peut augmenter votre médicament et vous recommander des visites plus fréquentes.
Plan d’action contre l’asthme
Travaillez avec votre médecin pour créer un plan d’action contre l’asthme qui indique par écrit quand prendre certains médicaments ou quand augmenter ou diminuer la dose de vos médicaments en fonction de vos symptômes. Incluez également une liste de vos déclencheurs et les mesures que vous devez prendre pour les éviter.
Votre médecin peut également vous recommander de suivre régulièrement vos symptômes d’asthme ou d’utiliser un débitmètre de pointe afin de contrôler l’efficacité de votre traitement contre l’asthme.
Mode de vie et remèdes maison
Bien que de nombreuses personnes asthmatiques aient recours aux médicaments pour prévenir et soulager les symptômes, vous pouvez faire plusieurs choses par vous-même pour préserver votre santé et réduire la possibilité de crises d’asthme.
Évitez vos déclencheurs
Prendre des mesures pour réduire votre exposition aux déclencheurs de l’asthme est un élément clé de la maîtrise de l’asthme. Pour réduire votre exposition, vous devriez :
- Utilisez votre climatiseur. La climatisation réduit la quantité de pollen en suspension dans l’air provenant des arbres, des herbes et des mauvaises herbes qui se retrouve à l’intérieur. L’air conditionné diminue également l’humidité intérieure et peut réduire votre exposition aux acariens. Si vous n’avez pas l’air conditionné, essayez de garder vos fenêtres fermées pendant la saison des pollens.
- Décontaminez votre décor. Réduisez la poussière qui peut aggraver les symptômes nocturnes en remplaçant certains articles dans votre chambre à coucher. Par exemple, enfermez les oreillers, les matelas et les sommiers dans des housses anti-poussière. Évitez d’utiliser des oreillers et des couvertures remplis de duvet. Dans toute la maison, enlevez la moquette et installez un revêtement de sol en bois dur ou en linoléum. Utilisez des rideaux et des stores lavables.
- Maintenez un taux d’humidité optimal. Si vous vivez dans un climat humide, demandez à votre médecin d’utiliser un déshumidificateur.
- Prévenez les spores de moisissure. Nettoyez les zones humides dans la salle de bain, la cuisine et autour de la maison pour empêcher les spores de moisissure de se développer. Débarrassez-vous des feuilles moisies ou du bois de chauffage humide dans la cour.
- Réduisez les squames d’animaux domestiques. Si vous êtes allergique aux squames, évitez les animaux de compagnie à fourrure ou à plumes. Faire baigner ou toiletter régulièrement les animaux de compagnie peut également réduire la quantité de squames dans votre environnement.
- Nettoyez régulièrement. Nettoyez votre maison au moins une fois par semaine. Si vous êtes susceptible de soulever de la poussière, portez un masque ou demandez à quelqu’un d’autre de faire le ménage. Lavez régulièrement votre literie.
- Couvrez-vous le nez et la bouche s’il fait froid dehors. Si votre asthme est aggravé par l’air froid ou sec, le port d’un masque facial peut vous aider.
Rester en bonne santé
Prendre soin de vous peut vous aider à garder vos symptômes sous contrôle, notamment :
- Faites régulièrement de l’exercice. Avoir de l’asthme ne signifie pas que vous devez être moins actif. Un traitement peut prévenir les crises d’asthme et contrôler les symptômes pendant l’activité.
L’exercice régulier peut renforcer votre cœur et vos poumons, ce qui contribue à soulager les symptômes de l’asthme. Si vous faites de l’exercice par temps froid, portez un masque facial pour réchauffer l’air que vous respirez.
- Maintenez un poids sain. Le surpoids peut aggraver les symptômes de l’asthme, et il vous expose à un risque plus élevé d’autres problèmes de santé.
- Contrôlez les brûlures d’estomac et le reflux gastro-œsophagien (RGO). Il est possible que le reflux acide qui provoque des brûlures d’estomac endommage les voies respiratoires pulmonaires et aggrave les symptômes de l’asthme. Si vous souffrez de brûlures d’estomac fréquentes ou constantes, parlez à votre médecin des options de traitement. Il se peut que vous ayez besoin d’un traitement pour le RGO avant que vos symptômes d’asthme ne s’améliorent.
Médecine alternative
Certains traitements alternatifs peuvent aider à soulager les symptômes de l’asthme. Cependant, gardez à l’esprit que ces traitements ne remplacent pas un traitement médical, surtout si vous souffrez d’asthme sévère. Parlez à votre médecin avant de prendre des herbes ou des suppléments, car certains peuvent interagir avec les médicaments que vous prenez.
Dans la plupart des cas, des recherches supplémentaires sont nécessaires pour déterminer l’efficacité des remèdes alternatifs et mesurer l’ampleur des effets secondaires possibles. Les traitements alternatifs de l’asthme comprennent :
- Exercices respiratoires. Ces exercices peuvent réduire la quantité de médicaments dont vous avez besoin pour maîtriser vos symptômes d’asthme.
- Remèdes à base de plantes et remèdes naturels. Parmi les remèdes à base de plantes et les remèdes naturels qui peuvent aider à améliorer les symptômes de l’asthme, citons les graines noires, la caféine, la choline et le pycnogénol.
Adaptation et soutien
L’asthme peut être difficile et stressant. Vous pouvez parfois être frustré, en colère ou déprimé parce que vous devez réduire vos activités habituelles pour éviter les déclencheurs environnementaux. Vous pouvez également vous sentir limité ou embarrassé par les symptômes de la maladie et par des routines de gestion compliquées.
Mais l’asthme ne doit pas être une maladie limitante. La meilleure façon de surmonter l’anxiété et le sentiment d’impuissance est de comprendre votre maladie et de prendre le contrôle de votre traitement. Voici quelques suggestions qui peuvent vous aider :
- Adoptez un rythme soutenu. Faites des pauses entre les tâches et évitez les activités qui aggravent vos symptômes.
- Dressez une liste quotidienne des choses à faire. Cela peut vous aider à éviter de vous sentir dépassé par les événements. Récompensez-vous lorsque vous accomplissez des objectifs simples.
- Parlez à d’autres personnes atteintes de votre maladie. Les salons de discussion et les babillards sur Internet ou les groupes de soutien de votre région peuvent vous mettre en contact avec des personnes confrontées à des défis similaires et vous faire savoir que vous n’êtes pas seul.
- Si votre enfant est asthmatique, soyez encourageant. Concentrez votre attention sur les choses que votre enfant peut faire, et non sur celles qu’il ne peut pas faire. Impliquez les enseignants, les infirmières scolaires, les entraîneurs, les amis et les parents pour aider votre enfant à gérer son asthme.
Préparation de votre rendez-vous
Vous commencerez probablement par consulter votre médecin de famille ou un médecin généraliste. Cependant, lorsque vous appelez pour fixer un rendez-vous, il se peut que l’on vous oriente vers un allergologue ou un pneumologue.
Comme les rendez-vous peuvent être brefs et qu’il y a souvent beaucoup de choses à couvrir, il est bon d’être bien préparé. Voici quelques informations pour vous aider à vous préparer à votre rendez-vous, ainsi que ce que vous pouvez attendre de votre médecin.
Ce que vous pouvez faire
Ces étapes peuvent vous aider à tirer le meilleur parti de votre rendez-vous :
- Notez tous les symptômes que vous ressentez, y compris ceux qui peuvent sembler sans rapport avec la raison pour laquelle vous avez pris rendez-vous.
- Notez les moments où vos symptômes vous gênent le plus. Par exemple, notez si vos symptômes ont tendance à s’aggraver à certaines heures de la journée, pendant certaines saisons, ou lorsque vous êtes exposé à l’air froid, au pollen ou à d’autres déclencheurs.
- Notez lesinformations personnelles clés, y compris tout stress important ou changement de vie récent.
- Faites une liste de tous les médicaments, vitamines et suppléments que vous prenez.
- Emmenezun membre de votre famille ou un ami, si possible. Il est parfois difficile de se souvenir de toutes les informations qui vous ont été fournies lors d’un rendez-vous. Une personne qui vous accompagne peut se souvenir de quelque chose que vous avez manqué ou oublié.
- Notez lesquestions à poser à votre médecin.
Votre temps avec votre médecin est limité. Préparer une liste de questions vous aidera à tirer le meilleur parti de votre temps ensemble. Dressez une liste de vos questions, de la plus importante à la moins importante, au cas où le temps viendrait à manquer. Pour l’asthme, voici quelques questions de base à poser à votre médecin :
- L’asthme est-il la cause la plus probable de mes problèmes respiratoires ?
- À part la cause la plus probable, quelles sont les autres causes possibles de mes symptômes ?
- De quels types de tests ai-je besoin ?
- Mon état est-il probablement temporaire ou chronique ?
- Quel est le meilleur traitement ?
- Quelles sont les alternatives à l’approche primaire que vous suggérez ?
- J’ai ces autres problèmes de santé. Comment puis-je les gérer ensemble au mieux ?
- Y a-t-il des restrictions que je dois respecter ?
- Dois-je consulter un spécialiste ?
- Existe-t-il une alternative générique au médicament que vous me prescrivez ?
- Y a-t-il des brochures ou d’autres documents imprimés que je peux emporter chez moi ? Quels sites Web recommandez-vous de visiter ?
En plus des questions que vous avez préparées pour votre médecin, n’hésitez pas à poser d’autres questions pendant votre rendez-vous.
Ce que vous pouvez attendre de votre médecin
Votre médecin est susceptible de vous poser un certain nombre de questions. En étant prêt à y répondre, vous pourrez réserver du temps pour passer en revue les points sur lesquels vous souhaitez vous attarder. Votre médecin peut vous demander :
- Quels sont exactement vos symptômes ?
- Quand avez-vous remarqué vos symptômes pour la première fois ?
- Quelle est la gravité de vos symptômes ?
- Avez-vous des problèmes respiratoires la plupart du temps ou seulement à certains moments ou dans certaines situations ?
- Souffrez-vous d’allergies, comme la dermatite atopique ou le rhume des foins ?
- Qu’est-ce qui semble aggraver vos symptômes, le cas échéant ?
- Qu’est-ce qui semble améliorer vos symptômes, le cas échéant ?
- Les allergies ou l’asthme sont-ils présents dans votre famille ?
- Avez-vous des problèmes de santé chroniques ?

 Scintigraphie cardiaque (scintigraphie coronarienne)
Scintigraphie cardiaque (scintigraphie coronarienne) »
»
Laisser un commentaire