Aperçu
Un accident vasculaire cérébral (AVC) se produit lorsque l’approvisionnement en sang d’une partie de votre cerveau est interrompu ou réduit, ce qui empêche les tissus cérébraux de recevoir de l’oxygène et des nutriments. Les cellules cérébrales commencent à mourir en quelques minutes.
Un AVC est une urgence médicale, et un traitement rapide est crucial. Une action précoce peut réduire les lésions cérébrales et autres complications.
La bonne nouvelle est que beaucoup moins d’Américains meurent d’un AVC aujourd’hui que par le passé. Des traitements efficaces peuvent également contribuer à prévenir l’invalidité due à un AVC.
Symptômes
Si vous ou l’un de vos proches est peut-être victime d’un AVC, prêtez une attention particulière au moment où les symptômes ont commencé. Certaines options de traitement sont plus efficaces lorsqu’elles sont administrées peu après le début de l’AVC.
Les signes et les symptômes de l’AVC comprennent :
- Difficulté à parler et à comprendre ce que disent les autres. Vous pouvez être confus, avoir des difficultés à articuler vos mots ou à comprendre le discours.
- Paralysie ou engourdissement du visage, du bras ou de la jambe. Vous pouvez développer un engourdissement, une faiblesse ou une paralysie soudaine du visage, du bras ou de la jambe. Cela affecte souvent un seul côté de votre corps. Essayez de lever vos deux bras au-dessus de votre tête en même temps. Si un bras commence à tomber, il se peut que vous ayez une attaque. De même, un côté de votre bouche peut s’affaisser lorsque vous essayez de sourire.
- Problèmes de vision dans un ou deux yeux. Vous pouvez soudainement avoir une vision floue ou noircie dans un ou deux yeux, ou vous pouvez voir double.
- Maux de tête. Un mal de tête soudain et intense, qui peut être accompagné de vomissements, de vertiges ou d’une altération de la conscience, peut indiquer que vous êtes en train de faire un AVC.
- Difficulté à marcher. Vous pouvez trébucher ou perdre l’équilibre. Vous pouvez également avoir des étourdissements soudains ou une perte de coordination.
Quand consulter un médecin
Consultez immédiatement un médecin si vous remarquez des signes ou des symptômes d’un AVC, même s’ils semblent aller et venir ou s’ils disparaissent complètement. Pensez « RAPIDEMENT » et faites ce qui suit :
- Visage. Demandez à la personne de sourire. Un côté du visage s’affaisse-t-il ?
- Bras. Demandez à la personne de lever les deux bras. Un bras dérive-t-il vers le bas ? Ou un bras est-il incapable de se lever ?
- La parole. Demandez à la personne de répéter une phrase simple. Son élocution est-elle lente ou étrange ?
- Temps. Si vous observez l’un de ces signes, appelez immédiatement le 112 ou une aide médicale d’urgence.
Appelez immédiatement le 112 ou votre numéro d’urgence local. N’attendez pas de voir si les symptômes cessent. Chaque minute compte. Plus un AVC n’est pas traité, plus le risque de lésions cérébrales et d’invalidité est élevé.
Si vous êtes en compagnie d’une personne que vous soupçonnez d’être victime d’un AVC, surveillez-la attentivement en attendant les secours.
Causes
Il existe deux causes principales d’AVC : une artère bouchée (AVC ischémique) ou la fuite ou l’éclatement d’un vaisseau sanguin (AVC hémorragique). Certaines personnes peuvent n’avoir qu’une perturbation temporaire du flux sanguin vers le cerveau, appelée accident ischémique transitoire (AIT), qui ne provoque pas de symptômes durables.
Accident ischémique cérébral
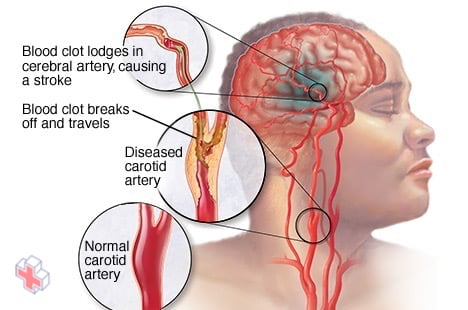
Accident vasculaire cérébral ischémique
L’AVC ischémique se produit lorsqu’un caillot sanguin bloque ou rétrécit une artère menant au cerveau. Un caillot sanguin se forme souvent dans des artères endommagées par l’accumulation de plaques (athérosclérose). Il peut se produire dans l’artère carotide du cou ainsi que dans d’autres artères.
Il s’agit du type d’AVC le plus courant. Il se produit lorsque les vaisseaux sanguins du cerveau se rétrécissent ou se bloquent, entraînant une réduction importante de la circulation sanguine (ischémie). Le blocage ou le rétrécissement des vaisseaux sanguins est causé par des dépôts de graisse qui s’accumulent dans les vaisseaux sanguins ou par des caillots sanguins ou d’autres débris qui voyagent dans votre circulation sanguine et se logent dans les vaisseaux sanguins de votre cerveau.
Certaines recherches initiales montrent que l’infection par le COVID-19 pourrait être une cause possible d’accident vasculaire cérébral ischémique, mais des études supplémentaires sont nécessaires.
Accident vasculaire cérébral hémorragique
L’AVC hémorragique se produit lorsqu’un vaisseau sanguin de votre cerveau fuit ou se rompt. Les hémorragies cérébrales peuvent résulter de nombreuses conditions qui affectent vos vaisseaux sanguins. Les facteurs liés à l’AVC hémorragique sont les suivants :
- Hypertension artérielle non contrôlée
- Traitement excessif avec des anticoagulants (médicaments anticoagulants)
- Des renflements aux points faibles des parois de vos vaisseaux sanguins (anévrismes)
- Traumatisme (tel qu’un accident de voiture)
- Dépôts de protéines dans les parois des vaisseaux sanguins qui entraînent une faiblesse de la paroi des vaisseaux (angiopathie amyloïde cérébrale)
- Accident vasculaire cérébral ischémique entraînant une hémorragie
Une cause moins fréquente de saignement dans le cerveau est la rupture d’un enchevêtrement anormal de vaisseaux sanguins à paroi mince (malformation artério-veineuse).
Accident ischémique transitoire (AIT)
Un accident ischémique transitoire (AIT) – parfois appelé mini-accident vasculaire cérébral (AVC) – est une période temporaire de symptômes similaires à ceux que vous auriez lors d’un AVC. Un AIT ne cause pas de dommages permanents. Ils sont causés par une diminution temporaire de l’apport sanguin à une partie de votre cerveau, qui peut durer aussi peu que cinq minutes.
Comme un accident vasculaire cérébral ischémique, un AIT se produit lorsqu’un caillot ou un débris réduit ou bloque la circulation sanguine dans une partie de votre système nerveux.
Demandez des soins d’urgence même si vous pensez avoir subi un AIT parce que vos symptômes se sont atténués. Il n’est pas possible de dire si vous êtes victime d’un AVC ou d’un AIT en se basant uniquement sur vos symptômes. Si vous avez eu un AIT, cela signifie que vous avez peut-être une artère partiellement bloquée ou rétrécie menant à votre cerveau. L’AIT augmente le risque de subir un AVC complet plus tard.
Facteurs de risque
De nombreux facteurs peuvent augmenter votre risque d’AVC. Les facteurs de risque d’AVC potentiellement traitables comprennent :
Les facteurs de risque liés au mode de vie
- Surcharge pondérale ou obésité
- Inactivité physique
- Consommation excessive ou excessive d’alcool
- Consommation de drogues illégales telles que la cocaïne et la méthamphétamine
Facteurs de risque médicaux
- Hypertension artérielle
- Fumage de cigarettes ou exposition à la fumée secondaire
- Cholestérol élevé
- Diabète
- Apnée obstructive du sommeil
- Maladie cardiovasculaire, notamment insuffisance cardiaque, malformation cardiaque, infection cardiaque ou rythme cardiaque anormal, tel que la fibrillation auriculaire
- Antécédents personnels ou familiaux d’accident vasculaire cérébral, de crise cardiaque ou d’accident ischémique transitoire
- Infection au COVID-19
Les autres facteurs associés à un risque plus élevé d’accident vasculaire cérébral sont les suivants :
- Âge – Les personnes âgées de 55 ans ou plus ont un risque plus élevé d’AVC que les personnes plus jeunes.
- Race – Les Afro-Américains ont un risque plus élevé d’AVC que les personnes d’autres races.
- Sexe – Les hommes ont un risque plus élevé d’AVC que les femmes. Les femmes sont généralement plus âgées lorsqu’elles subissent un AVC, et elles sont plus susceptibles de mourir d’un AVC que les hommes.
- Hormones – L’utilisation de pilules contraceptives ou d’hormonothérapies comprenant des œstrogènes augmente le risque.
Complications
Un AVC peut parfois entraîner des handicaps temporaires ou permanents, selon la durée pendant laquelle le cerveau manque de circulation sanguine et la partie qui a été touchée. Les complications peuvent inclure :
- Paralysie ou perte de mouvement musculaire. Vous pouvez devenir paralysé d’un côté de votre corps, ou perdre le contrôle de certains muscles, comme ceux d’un côté de votre visage ou d’un bras.
- Difficulté à parler ou à avaler. Un AVC peut affecter le contrôle des muscles de votre bouche et de votre gorge, ce qui vous empêche de parler clairement, d’avaler ou de manger. Vous pouvez également avoir des difficultés avec le langage, notamment pour parler ou comprendre la parole, lire ou écrire.
- Perte de mémoire ou difficultés de réflexion. De nombreuses personnes ayant subi un AVC connaissent une certaine perte de mémoire. D’autres peuvent avoir des difficultés à penser, à raisonner, à porter des jugements et à comprendre des concepts.
- Problèmes émotionnels. Les personnes qui ont eu un AVC peuvent avoir plus de difficultés à contrôler leurs émotions, ou peuvent développer une dépression.
- Douleur. Des douleurs, des engourdissements ou d’autres sensations inhabituelles peuvent apparaître dans les parties du corps touchées par l’AVC. Par exemple, si un AVC vous fait perdre la sensibilité de votre bras gauche, vous pouvez développer une sensation inconfortable de picotement dans ce bras.
- Changements dans le comportement et la capacité à prendre soin de soi. Les personnes ayant subi un AVC peuvent devenir plus renfermées. Elles peuvent avoir besoin d’aide pour faire leur toilette et accomplir les tâches quotidiennes.
Prévention
Connaître vos facteurs de risque d’AVC, suivre les recommandations de votre médecin et adopter un mode de vie sain sont les meilleures mesures que vous pouvez prendre pour prévenir un AVC. Si vous avez déjà subi un AVC ou un accident ischémique transitoire (AIT), ces mesures peuvent contribuer à prévenir un autre AVC. Les soins de suivi que vous recevez à l’hôpital et par la suite peuvent également jouer un rôle.
De nombreuses stratégies de prévention des AVC sont les mêmes que celles visant à prévenir les maladies cardiaques. En général, les recommandations pour un mode de vie sain comprennent :
- Contrôle de la pression artérielle élevée (hypertension). C’est l’une des choses les plus importantes que vous pouvez faire pour réduire le risque d’AVC. Si vous avez déjà subi un AVC, la diminution de votre tension artérielle peut contribuer à prévenir un AIT ou un AVC ultérieur. Des changements dans le mode de vie et des médicaments sont souvent utilisés pour traiter l’hypertension artérielle.
- Diminuer la quantité de cholestérol et de graisses saturées dans votre alimentation. Manger moins de cholestérol et de graisses, en particulier de graisses saturées et de graisses trans, peut réduire l’accumulation dans vos artères. Si vous ne parvenez pas à contrôler votre cholestérol uniquement par des changements alimentaires, votre médecin peut vous prescrire un médicament hypocholestérolémiant.
- Cesser de fumer. Le tabagisme augmente le risque d’AVC pour les fumeurs et les non-fumeurs exposés à la fumée secondaire. L’arrêt du tabac réduit le risque d’AVC.
- Gérer le diabète. Le régime alimentaire, l’exercice et la perte de poids peuvent vous aider à maintenir votre glycémie dans une fourchette saine. Si les facteurs liés au mode de vie ne semblent pas suffire à contrôler votre diabète, votre médecin peut vous prescrire des médicaments contre le diabète.
- Maintenir un poids sain. Le surpoids contribue à d’autres facteurs de risque d’AVC, comme l’hypertension artérielle, les maladies cardiovasculaires et le diabète.
- Adopter un régime alimentaire riche en fruits et légumes. Une alimentation contenant cinq portions quotidiennes ou plus de fruits ou de légumes peut réduire votre risque d’AVC. Le régime méditerranéen, qui met l’accent sur l’huile d’olive, les fruits, les noix, les légumes et les céréales complètes, peut être utile.
- Faites de l’exercice régulièrement. L’exercice aérobique réduit votre risque d’AVC de plusieurs façons. L’exercice peut faire baisser votre tension artérielle, augmenter votre taux de bon cholestérol et améliorer la santé générale de vos vaisseaux sanguins et de votre cœur. Il vous aide également à perdre du poids, à contrôler le diabète et à réduire le stress. Passez progressivement à au moins 30 minutes d’activité physique modérée – comme la marche, le jogging, la natation ou le vélo – la plupart des jours de la semaine, voire tous.
- Buvez de l’alcool avec modération, voire pas du tout. Une forte consommation d’alcool augmente votre risque d’hypertension artérielle, d’AVC ischémique et d’AVC hémorragique. L’alcool peut également interagir avec d’autres médicaments que vous prenez. Cependant, la consommation d’une quantité faible à modérée d’alcool, comme un verre par jour, peut aider à prévenir les accidents ischémiques cérébraux et à diminuer la tendance de votre sang à coaguler. Parlez à votre médecin de ce qui est approprié pour vous.
- Traitement de l’apnée obstructive du sommeil (AOS). Votre médecin peut vous recommander une étude du sommeil si vous présentez des symptômes de SAOS – un trouble du sommeil qui vous amène à arrêter de respirer pendant de courtes périodes de façon répétée pendant votre sommeil. Le traitement du SAOS comprend un appareil qui délivre une pression positive dans les voies respiratoires à travers un masque pour maintenir vos voies respiratoires ouvertes pendant votre sommeil.
- Éviter les drogues illégales. Certaines drogues illicites, comme la cocaïne et la méthamphétamine, sont des facteurs de risque établis pour un AIT ou un AVC.
Médicaments préventifs
Si vous avez subi un AVC ischémique ou un AIT, votre médecin peut vous recommander des médicaments pour vous aider à réduire votre risque de subir un autre AVC. Ces médicaments comprennent :
- Les médicaments antiplaquettaires. Les plaquettes sont des cellules de votre sang qui forment des caillots. Les médicaments antiplaquettaires rendent ces cellules moins collantes et moins susceptibles de former des caillots. Le médicament antiplaquettaire le plus couramment utilisé est l’aspirine. Votre médecin peut vous aider à déterminer la dose d’aspirine qui vous convient.Votre médecin peut également envisager de vous prescrire de l’Aggrenox, une association d’aspirine à faible dose et de dipyridamole, un médicament antiplaquettaire, pour réduire le risque de coagulation du sang. Après un AIT ou un AVC mineur, votre médecin peut vous donner de l’aspirine et un médicament antiplaquettaire tel que le clopidogrel (Plavix) pendant un certain temps pour réduire le risque d’un autre AVC. Si vous ne pouvez pas prendre d’aspirine, votre médecin peut vous prescrire du clopidogrel seul.
- Anticoagulants. Ces médicaments réduisent la coagulation du sang. L’héparine agit rapidement et peut être utilisée à court terme à l’hôpital. La warfarine (Coumadin, Jantoven), qui agit plus lentement, peut être utilisée à plus long terme. La warfarine est un puissant anticoagulant, vous devrez donc la prendre exactement comme indiqué et surveiller les effets secondaires. Vous devrez également subir régulièrement des analyses de sang pour surveiller les effets de la warfarine.
Plusieurs médicaments anticoagulants plus récents sont disponibles pour prévenir les accidents vasculaires cérébraux chez les personnes présentant un risque élevé. Ces médicaments comprennent le dabigatran (Pradaxa), le rivaroxaban (Xarelto), l’apixaban (Eliquis) et l’edoxaban (Savaysa). Ils ont une action plus courte que la warfarine et ne nécessitent généralement pas d’analyses sanguines régulières ni de surveillance par votre médecin. Ces médicaments sont également associés à un risque plus faible de complications hémorragiques.
Diagnostic
Les choses iront vite une fois que vous serez à l’hôpital, car l’équipe des urgences tentera de déterminer le type d’AVC dont vous souffrez. Cela signifie que vous passerez un scanner ou un autre test d’imagerie peu après votre arrivée. Les médecins doivent également écarter les autres causes possibles de vos symptômes, comme une tumeur au cerveau ou une réaction à un médicament.
Voici quelques-uns des tests que vous pourriez subir :
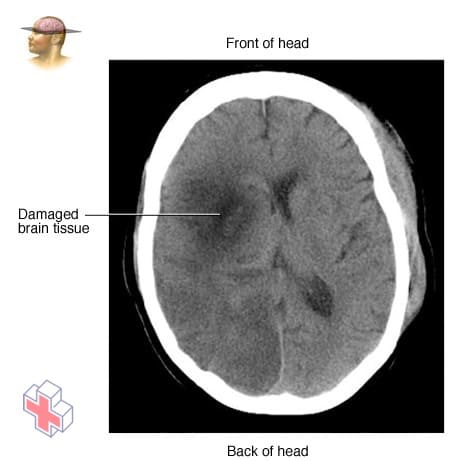
Un scanner montrant le tissu cérébral endommagé par un AVC
Tomodensitométrie montrant le tissu cérébral endommagé par un AVC

Angiogramme cérébral
Angiographie cérébrale montrant un anévrisme carotidien associé à un accident vasculaire cérébral.
- Un examen physique. Votre médecin effectuera un certain nombre de tests qui vous sont familiers, comme l’écoute de votre cœur et la vérification de votre tension artérielle. Vous passerez également un examen neurologique pour voir comment un éventuel AVC affecte votre système nerveux.
- Analyses sanguines. Vous pouvez subir plusieurs analyses sanguines, notamment pour vérifier la vitesse à laquelle votre sang se coagule, si votre glycémie est trop élevée ou trop basse et si vous avez une infection.
- Tomodensitométrie (CT). Un scanner utilise une série de rayons X pour créer une image détaillée de votre cerveau. Un scanner peut révéler des saignements dans le cerveau, un accident vasculaire cérébral ischémique, une tumeur ou d’autres conditions. Les médecins peuvent injecter un colorant dans votre sang pour visualiser les vaisseaux sanguins de votre cou et de votre cerveau de manière plus détaillée (angiographie par tomographie informatisée).
- Imagerie par résonance magnétique (IRM). L’IRM utilise de puissantes ondes radio et des aimants pour créer une vue détaillée de votre cerveau. L’IRM peut détecter les tissus cérébraux endommagés par un accident ischémique cérébral et les hémorragies cérébrales. Votre médecin peut injecter un colorant dans un vaisseau sanguin pour visualiser les artères et les veines et mettre en évidence le flux sanguin (angiographie par résonance magnétique ou veinographie par résonance magnétique).
- Échographie de la carotide. Dans cet examen, les ondes sonores créent des images détaillées de l’intérieur des artères carotides de votre cou. Ce test montre l’accumulation de dépôts graisseux (plaques) et le flux sanguin dans vos artères carotides.
- Angiographie cérébrale. Dans cet examen peu courant, votre médecin insère un tube fin et flexible (cathéter) par une petite incision, généralement dans votre aine, et le guide à travers vos artères principales jusqu’à votre carotide ou votre artère vertébrale. Ensuite, votre médecin injecte un colorant dans vos vaisseaux sanguins pour les rendre visibles sous l’imagerie radiographique. Cette procédure donne une vue détaillée des artères de votre cerveau et de votre cou.
- Échocardiogramme. Un échocardiogramme utilise des ondes sonores pour créer des images détaillées de votre cœur. Un échocardiogramme peut trouver une source de caillots dans votre cœur qui peuvent avoir voyagé de votre cœur vers votre cerveau et avoir causé votre AVC.
Traitement
Le traitement d’urgence d’un AVC varie selon qu’il s’agit d’un AVC ischémique ou d’un AVC impliquant un saignement dans le cerveau (hémorragique).
Accident vasculaire cérébral ischémique
Pour traiter un AVC ischémique, les médecins doivent rapidement rétablir la circulation sanguine dans votre cerveau. Cela peut être fait avec :
- Médicaments d’urgence par voie intraveineuse. Le traitement avec des médicaments qui peuvent briser un caillot doit être administré dans les 4,5 heures suivant le début des symptômes s’il est administré par voie intraveineuse. Plus tôt ces médicaments sont administrés, mieux c’est. Un traitement rapide améliore non seulement vos chances de survie mais peut également réduire les complications.Une injection IV d’activateur tissulaire recombinant du plasminogène (tPA) – également appelé alteplase (Activase) – est le traitement de référence de l’AVC ischémique. Une injection de tPA est généralement administrée par une veine du bras au cours des trois premières heures. Parfois, le tPA peut être administré jusqu’à 4,5 heures après le début des symptômes de l’AVC.
Ce médicament rétablit la circulation sanguine en dissolvant le caillot sanguin à l’origine de l’AVC. En éliminant rapidement la cause de l’AVC, il peut aider les personnes à récupérer plus complètement d’un AVC. Votre médecin tiendra compte de certains risques, tels qu’un saignement potentiel dans le cerveau, pour déterminer si le tPA est approprié dans votre cas.
- Procédures endovasculaires d’urgence. Les médecins traitent parfois les AVC ischémiques directement à l’intérieur du vaisseau sanguin bloqué. Il a été démontré que la thérapie endovasculaire améliore considérablement les résultats et réduit l’invalidité à long terme après un AVC ischémique. Ces procédures doivent être effectuées le plus rapidement possible :
- Médicaments administrés directement dans le cerveau. Les médecins insèrent un tube long et fin (cathéter) dans une artère de votre aine et l’acheminent vers votre cerveau pour administrer le tPA directement là où l’AVC se produit. La fenêtre de temps pour ce traitement est un peu plus longue que pour le tPA injecté, mais elle reste limitée.
- Retirer le caillot avec un stent retriever. Les médecins peuvent utiliser un dispositif attaché à un cathéter pour retirer directement le caillot du vaisseau sanguin bloqué dans votre cerveau. Cette procédure est particulièrement bénéfique pour les personnes présentant de gros caillots qui ne peuvent pas être complètement dissous avec le tPA. Cette procédure est souvent effectuée en combinaison avec le tPA injecté.
La fenêtre de temps pendant laquelle ces procédures peuvent être envisagées s’est élargie grâce aux nouvelles technologies d’imagerie. Les médecins peuvent demander des tests d’imagerie de perfusion (effectués avec un scanner ou une IRM) pour aider à déterminer la probabilité qu’une personne puisse bénéficier d’un traitement endovasculaire.
Autres procédures
Pour diminuer votre risque de subir un nouvel accident vasculaire cérébral ou un accident ischémique transitoire, votre médecin peut vous recommander une procédure visant à ouvrir une artère rétrécie par une plaque. Les options varient en fonction de votre situation, mais comprennent :
- Endartérectomie carotidienne. Les artères carotides sont les vaisseaux sanguins qui courent de chaque côté de votre cou, alimentant votre cerveau (artères carotides) en sang. Cette intervention chirurgicale permet de retirer la plaque qui bloque une artère carotide et peut réduire votre risque d’accident vasculaire cérébral ischémique. Une endartériectomie carotidienne comporte également des risques, en particulier pour les personnes souffrant de maladies cardiaques ou d’autres problèmes médicaux.
- Angioplastie et stents. Lors d’une angioplastie, un chirurgien enfile un cathéter jusqu’à vos artères carotides en passant par une artère de votre aine. Un ballonnet est ensuite gonflé pour dilater l’artère rétrécie. Ensuite, un stent peut être inséré pour soutenir l’artère ouverte.
Accident vasculaire cérébral hémorragique
Le traitement d’urgence de l’AVC hémorragique se concentre sur le contrôle de l’hémorragie et la réduction de la pression dans votre cerveau causée par l’excès de liquide. Les options de traitement comprennent :
- Mesures d’urgence. Si vous prenez des médicaments anticoagulants pour prévenir la formation de caillots sanguins, on peut vous donner des médicaments ou vous transfuser des produits sanguins pour contrer les effets des anticoagulants. On peut également vous donner des médicaments pour diminuer la pression dans votre cerveau (pression intracrânienne), abaisser votre tension artérielle, prévenir les spasmes de vos vaisseaux sanguins et empêcher les crises.
- Chirurgie. Si la zone de saignement est importante, votre médecin peut pratiquer une intervention chirurgicale pour retirer le sang et soulager la pression dans votre cerveau. La chirurgie peut également être utilisée pour réparer les problèmes de vaisseaux sanguins associés aux AVC hémorragiques. Votre médecin peut recommander l’une de ces procédures après un accident vasculaire cérébral ou si un anévrisme, une malformation artério-veineuse (MAV) ou un autre type de problème de vaisseau sanguin a causé votre AVC hémorragique :
- Le clippage chirurgical. Un chirurgien place un minuscule clamp à la base de l’anévrisme, pour arrêter le flux sanguin vers celui-ci. Ce clamp peut empêcher l’anévrisme d’éclater, ou empêcher un anévrisme qui a récemment fait une hémorragie de saigner à nouveau.
- L’enroulement (embolisation endovasculaire). À l’aide d’un cathéter inséré dans une artère de votre aine et guidé vers votre cerveau, votre chirurgien placera de minuscules bobines détachables dans l’anévrisme pour le combler. Cela bloque le flux sanguin dans l’anévrisme et fait coaguler le sang.
- Ablation chirurgicale de la MAV. Les chirurgiens peuvent retirer une MAV plus petite si elle est située dans une zone accessible de votre cerveau. Cela permet d’éliminer le risque de rupture et de réduire le risque d’AVC hémorragique. Cependant, il n’est pas toujours possible de retirer une MAV si elle est située en profondeur dans le cerveau, si elle est de grande taille ou si son retrait aurait un impact trop important sur la fonction cérébrale.
- Radiochirurgie stéréotaxique. Utilisant plusieurs faisceaux de radiations hautement focalisées, la radiochirurgie stéréotaxique est un traitement avancé mini-invasif utilisé pour réparer les malformations des vaisseaux sanguins.
La récupération et la réadaptation après un AVC
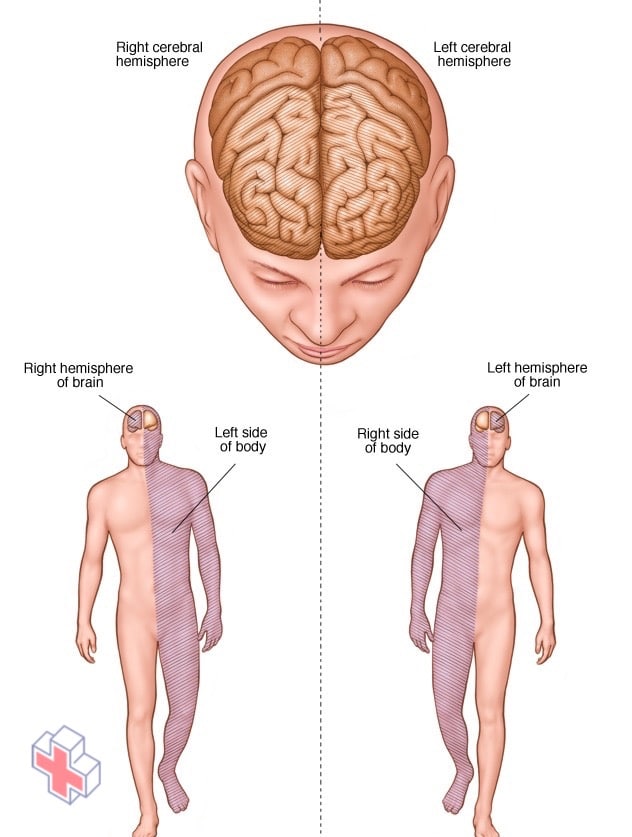
Connexions des hémisphères cérébraux
Connexions des hémisphères cérébraux
Après le traitement d’urgence, vous serez étroitement surveillé pendant au moins une journée. Après cela, les soins de l’AVC visent à vous aider à récupérer autant de fonctions que possible et à retrouver une vie indépendante. L’impact de votre AVC dépend de la zone du cerveau concernée et de la quantité de tissus endommagés.
Si votre AVC a touché le côté droit de votre cerveau, vos mouvements et vos sensations du côté gauche de votre corps peuvent être affectés. Si votre AVC a endommagé le tissu cérébral du côté gauche de votre cerveau, vos mouvements et vos sensations du côté droit de votre corps peuvent être affectés. Les lésions cérébrales du côté gauche de votre cerveau peuvent entraîner des troubles de la parole et du langage.
La plupart des survivants d’un AVC suivent un programme de réadaptation. Votre médecin vous recommandera le programme thérapeutique le plus rigoureux que vous pouvez supporter en fonction de votre âge, de votre état de santé général et du degré d’invalidité dû à votre AVC. Votre médecin tiendra compte de votre style de vie, de vos intérêts et priorités, ainsi que de la disponibilité des membres de votre famille ou d’autres soignants.
La réadaptation peut commencer avant que vous ne quittiez l’hôpital. Après votre sortie, vous pourrez poursuivre votre programme dans une unité de réadaptation du même hôpital, dans une autre unité de réadaptation ou dans un établissement de soins infirmiers spécialisés, en tant que patient externe ou à domicile.
La récupération après un AVC est différente pour chaque personne. En fonction de votre état, votre équipe de traitement peut inclure :
- Médecin spécialisé dans les affections du cerveau (neurologue)
- Médecin spécialisé dans la réadaptation (physiatre)
- Infirmière de réadaptation
- Diététicien
- Physiothérapeute
- Ergothérapeute
- Récréothérapeute
- Orthophoniste
- Travailleur social ou gestionnaire de cas
- Psychologue ou psychiatre
- Aumônier

L’orthophonie fait souvent partie de la réadaptation post-AVC.
Adaptation et soutien
Un AVC est un événement qui change la vie et qui peut affecter votre bien-être émotionnel autant que votre fonction physique. Vous pouvez parfois vous sentir impuissant, frustré, déprimé et apathique. Vous pouvez également avoir des changements d’humeur et une baisse de libido.
Maintenir votre estime de soi, vos liens avec les autres et votre intérêt pour le monde sont des éléments essentiels de votre rétablissement. Plusieurs stratégies peuvent vous aider, vous et vos soignants, notamment :
- Ne soyez pas dur envers vous-même. Acceptez que le rétablissement physique et émotionnel implique un travail difficile et qu’il prendra du temps. Visez une « nouvelle normalité » et célébrez vos progrès. Prévoyez du temps pour vous reposer.
- Rejoignez un groupe de soutien. Rencontrer d’autres personnes qui font face à un AVC vous permet de sortir et de partager vos expériences, d’échanger des informations et de nouer de nouvelles amitiés.
- Faites savoir à vos amis et à votre famille ce dont vous avez besoin. Les gens peuvent vouloir aider, mais ils ne savent peut-être pas quoi faire. Faites-leur savoir comment ils peuvent aider, par exemple en apportant un repas et en restant pour manger avec vous et parler, ou en assistant à des événements sociaux ou à des activités religieuses avec vous.
Défis de communication
Les problèmes d’élocution et de langage peuvent être particulièrement frustrants. Voici quelques conseils pour vous aider, vous et vos aidants, à faire face aux défis de la communication :
- Pratiquez. Essayez d’avoir une conversation au moins une fois par jour. Cela vous aidera à apprendre ce qui fonctionne le mieux pour vous. Cela vous aidera également à vous sentir connecté et à retrouver votre confiance.
- Détendez-vous et prenez votre temps. Il est peut-être plus facile et plus agréable de parler dans une situation de détente, lorsque vous n’êtes pas pressé. Certains survivants d’AVC trouvent que l’après-dîner est un bon moment.
- Dites-le à votre façon. Lorsque vous vous remettez d’un AVC, vous devrez peut-être utiliser moins de mots, vous fier à des gestes ou utiliser le ton de votre voix pour communiquer.
- Utilisez des accessoires et des aides à la communication. Vous pouvez trouver utile d’utiliser des cartes de repérage montrant des mots fréquemment utilisés ou des images d’amis proches et de membres de la famille, d’une émission de télévision préférée, de la salle de bain ou d’autres besoins et désirs réguliers.
Préparation de votre rendez-vous
Un AVC en cours est généralement diagnostiqué dans un hôpital. Si vous êtes victime d’un AVC, vos soins immédiats viseront à minimiser les dommages au cerveau. Si vous n’avez pas encore eu d’AVC mais que vous vous inquiétez de votre risque futur, vous pouvez discuter de vos préoccupations avec votre médecin lors de votre prochain rendez-vous.
Ce que vous pouvez attendre de votre médecin
Aux urgences, vous pourrez voir un spécialiste de la médecine d’urgence ou un médecin formé aux affections cérébrales (neurologue), ainsi que des infirmières et des techniciens médicaux.
La première priorité de l’équipe des urgences sera de stabiliser vos symptômes et votre état médical général. Ensuite, l’équipe déterminera si vous êtes victime d’un AVC. Les médecins tenteront de trouver la cause de votre AVC afin de déterminer le traitement le plus approprié.
Si vous demandez l’avis de votre médecin lors d’un rendez-vous programmé, celui-ci évaluera vos facteurs de risque d’AVC et de maladie cardiaque. Votre discussion portera sur l’évitement de ces facteurs de risque, comme le fait de ne pas fumer ou de ne pas consommer de drogues illégales. Votre médecin discutera également de stratégies de style de vie ou de médicaments pour contrôler l’hypertension artérielle, le cholestérol et d’autres facteurs de risque d’AVC.

 »
»
Laisser un commentaire